Содержание
Диета 5 при остром панкреатите
При остром панкреатите рекомендуется в рационе больного диета 5 по, затем диета 5 п при хроническом панкреатите; в последствии диета 5.
Панкреатит — воспаление поджелудочной железы.
Причины острого панкреатита
- — заболевание печени — при нарушении оттока из желчного пузыря;
- — при различных интоксикациях промышленными ядами;
- — ряде инфекций, распространяемых гематогенным путем с инфицированием поджелудочной железы (болезнь Боткина, ревматизм, паротит)
- — при травмах и ушибах органов брюшной полости с повреждением поджелудочной железы.
Иногда острый панкреатит развивается
- как аллергическая реакция,
- но чаще всего это следствие злоупотребления алкоголем, нарушения диеты (переедание, прием жирной пищи или острой пищи).
Роль поджелудочной железы исключительно велика.
В соке поджелудочной железы содержатся жизненно важные ферменты, необходимые для процесса пищеварения
- — амилаза
- — липаза
- — химотрипсин
- — лактоза
- — мальтоза
- — инвертоза
- — нуклеаза
- — эрипсин
- — инсулин
- — липокаин
- — гликоген.

Секреторная деятельность поджелудочной железы приспосабливается к рациону питания и набору продуктов.
Клиника острого панкреатита
- — острые внезапные боли в верхней половине живота, приводящие к болевому шоку и потере сознания. Боли отдают к спину, левую лопатку, носят опоясывающий характер.
По интенсивности напоминают боли при стенокардии, инфаркте миокарда, почечной или печеночной колике, прободной язве желудка. - — Могут сопровождаться рвотой, метеоризмом, запорами или поносом, тахикардией, а затем брадикардией, подъемом температуры, изменением биохимических показателей крови, высоким СОЭ.
Лечение острого панкреатита должно быть комплексным.
Лечебные мероприятия направляются на борьбу с болью и шоком, подавлению секреции железы, борьбу с возникшим воспалением поджелудочной железы.
Диета 5 при остром панкреатите
Лечебному питанию при остром панкреатите придается большое значение.
В первые двое суток болезни рекомендуются щелочные минеральные воды (боржоми, ессентуки).
Постепенно увеличивается количество белков в рационе; незначительно — углеводов и жиров.
Пища дается в 6-7 приемов с равномерным распределением суточного рациона.
В рацион включают
- — омлет белковый
- — мясное суфле и пюре
- — кнели мясные и рыбные
- — супы: овсяный, рисовый — протертые
- — каши: геркулесовая, рисовая, гречневая — протертые
- — отвары шиповника и черной смородины
- — клюквенный морс
- — желе и мусс яблочные
- — чай с молоком
- — свекольный сок
С 1 по 40 день рекомендуется диета 5 по;
— при хроническом панкреатите перевод на диету 5 п.
Затем диета 5.
Диета 5
Диета 5 по.
 Примерное меню
Примерное меню
8 ч.
Боржоми 200 г
11 ч.
Боржоми 200 г
14 ч.
Отвар шиповника 200 г
17 ч.
Боржоми 200 г
19 ч.
Отвар шиповника 200 г
21 ч.
Отвар шиповника 200 г
8 ч.
Отвар шиповника 200 г
11 ч.
Боржоми 200 г
14 ч.
Боржоми 200 г
17 ч.
Отвар шиповника 200 г
19 ч.
Боржоми 200 г
21 ч.
Боржоми 200 г
8 ч.
Омлет белковый паровой 110 г
чай с молоком 200 г
11 ч.
Пюре мясное 110 г
каша рисовая протертая жидкая (1/3 молока) 150 г
отвар шиповника 200 г
14 ч.
Суп овсяный протертый вегетарианский 250 г
мясное суфле с картофельным пюре 100 г/100 г
кисель из сухофруктов 200 г
17 ч.
Чай с молоком 200 г
19 ч.
Творожная паста 100 г
морковное пюре 100 г
чай с молоком 200 г
21 ч.
Чай с молоком 200 г
8 ч.
Омлет белковый паровой 110 г
каша геркулесовая протертая жидкая (1/3 молока) 150 г
чай с молоком 200 г
11 ч.
Молочный кисель 125 г
14 ч.
Суп перловый слизистый 250 г
кнели мясные 100 г
мусс яблочный 125 г
17 ч.
Отвар шиповника 200 г
19 ч.
Кнели мясные 100 г
чай с молоком 200 г
21 ч.
Чай с молоком 200 г
8 ч.
Суфле мясное паровое 110 г
каша рисовая протертая 150 г
чай с молоком 100 г
11 ч.
Крем молочный 125 г
14 ч.
Суп овсяный слизистый 250 г
пюре мясное паровое 100 г
желе яблочное 125 г
17 ч.
Отвар шиповника 200 г
19 ч.
Суфле мясное паровое 110 г
21 ч.
Свекольный сок 100 г
8 ч.
Суфле мясное паровое 50 г
каша гречневая протертая 140 г
чай с молоком 100 г
11 ч.
Крем молочный 125 г
14 ч.
Суп рисовый слизистый 250 г
суфле мясное паровое 110 г
желе яблочное 125 г
17 ч.
Отвар шиповника 200 г
19 ч.
Суфле рыбное паровое 120 г
чай с молоком 200 г
21 ч.
Простокваша 200 г
7- 9 день
8 ч.
Творог обезжиренный 100 г
каша манная 150 г
чай с молоком 200 г
11 ч.
Омлет белковый 110 г
14 ч.
Суп рисовый вегетарианский с протертыми овощами 250 г
рыба отварная 120 г
компот из сухофруктов 200 г
17 ч.
Отвар шиповника 200 г
творог обезжиренный 100 г
19 ч.
Кнели мясные 100 г
чай с молоком 200 г
21 ч.
Простокваша 200 г
10-15 день
К рациону 7-9 дня добавляется
- — ½ порции каши утром
- — сухарики из белого хлеба вечером 30 г
16- 25 день
1-ый вариант
8 ч.
Творог обезжиренный 100 г
каша манная молочная
11 ч.
Омлет белковый паровой 110 г
фруктовый сок 200 г
14 ч.
Суп перловый вегетарианский с протертыми овощами 250 г
суфле мясное паровое с картофельным пюре 110/200 г
желе фруктовое 125 г
17 ч.
Яблоко печеное 100 г
отвар шиповника 200 г
19 ч.
Рыба отварная с морковным пюре 150/200 г
плов с фруктами 200 г
чай с молоком 200 г
21 ч.
Простокваша 200 г
2-ой вариант
8 ч.
Каша гречневая молочная протертая 300 г
омлет белковый паровой 110 г
чай с молоком 200 г
11 ч.
Творог обезжиренный 100 г
отвар шиповника 200 г
14 ч.
Суп овсяный протертый 250 г
фрикадельки мясные паровые 100 г
морковное пюре 150 г
мусс яблочный 125 г
17 ч.
чернослив 50 г
отвар шиповника 200 г
19 ч.
Суфле рыбное паровое 110 г
картофельное пюре 150 г
сок ягодный 200 г
21 ч.
Простокваша 200 г
3-ий вариант
8 ч.
Каша рисовая молочная протертая 300 г
творог обезжиренный 100 г
чай с молоком 200 г
11 ч.
Яблоки печеные 100 г
чай с молоком 200 г
14 ч.
Суп рисовый с овощами протертый 250 г
суфле рыбное с картофельно-морковным пюре 110/200 г
компот из сухофруктов 200 г
17 ч.
Творог кальцинированный 100 г
отвар шиповника 200 г
19 ч.
Картофельная запеканка 250 г
омлет белковый паровой 110 г
сок ягодный 200 г
21 ч.
Простокваша 200 г
Ежедневно (с 16-го по 25-ый день)
- — Сухари 70 г
- — сахар 30 г
20-40 день
- — Белый хлеб до 200 г (дополнительно)
Диета 5 при остром панкреатите — диета 5 по.
Суфле творожное паровое с морковью
- — Творог 9%-ный 100 г
- — морковь 40 г
- — молоко 50 г
- — крупа манная 10 г
- — яйцо ½ шт.
- — масло сливочное 5 г
- — сметана 20%-ая 20 г
- — сахар 10 г
Готовим
- Морковь вымыть, очистить и натереть.
- Припустить на молоке до готовности.
- Творог протереть.
- Смешать морковь с творогом.
- В творожно-морковную массу ввести
- — сначала яичные желтки,
- — манную крупу,
- — сметану,
- — сахар.

- Взбить белки и ввести в конце.
- Массу вылить в формочку.
- Готовить на пару или запечь в духовке.
Выход 200 г
С сахаром
308 ккал
белки 24.1 г
жиры 12.7 г
углеводы 24.7 г
Без сахара
260.6 ккал
белки 24.1 г
жиры 12.7 г
углеводы 14.7 г
Диеты: 1, 2, 3, 4в, 5а, 5п, 5, 6, 7, 10а, 10с, 10, 11, 13, 15;
8, 9 — без сахара
Лечебные диеты — путь к здоровью!
*** И помните: диетическое питание — это лечебное питание!
Не следует питаться по диетам, не посоветовавшись предварительно с врачом!
Лечебное питание не заменит лечебных мероприятий, но будет способствовать выздоровлению!
Вкусные рецепты салатов при панкреатите, правила приготовления и рекомендации
Панкреатит представляет собой патологию желудочно-кишечного тракта, для устранения которой важнейшим моментом является соблюдение строгой диеты. При обострениях врачи рекомендуют употреблять минимум пищи. В последующем допускается внесение разнообразия в повседневный рацион. Существует несколько рецептов салатов при панкреатите, употребление которых не навредит здоровью и позволит обеспечить организм незаменимыми витаминами и питательными веществами. Именно о них пойдет разговор в нашей публикации.
При обострениях врачи рекомендуют употреблять минимум пищи. В последующем допускается внесение разнообразия в повседневный рацион. Существует несколько рецептов салатов при панкреатите, употребление которых не навредит здоровью и позволит обеспечить организм незаменимыми витаминами и питательными веществами. Именно о них пойдет разговор в нашей публикации.
Разрешенные продукты при панкреатите
В ходе лечения заболевания употреблять дозволено такую пищу:
- Отварное мясо и рыбу с низким содержанием жира.
- Рисовую крупу.
- Обезжиренный творог и сметану.
- Вареные, запеченые или пропаренные овощи и фрукты.
- Растительное масло.
Вышеперечисленные продукты лучше употреблять по отдельности. В то же время существует немало рецептов салатов при панкреатите, где могут быть использованы подобные ингредиенты.
Какие продукты запрещено употреблять при данном недуге?
При наличии заболевания важно исключить из рациона свинину и баранину. Ведь мясо этих животных отличается повышенной жирностью. Под запрет также попадает молочная продукция. Соблюдение диеты в ходе лечения панкреатита не предполагает употребления всевозможных орехов и бобовых, в частности, гороха и фасоли. Отказаться рекомендуется от яичного желтка и солений. Недопустимо употреблять майонез, а также закуски (чипсы, сухарики, арахис) с содержанием пищевых добавок и обилием специй.
Ведь мясо этих животных отличается повышенной жирностью. Под запрет также попадает молочная продукция. Соблюдение диеты в ходе лечения панкреатита не предполагает употребления всевозможных орехов и бобовых, в частности, гороха и фасоли. Отказаться рекомендуется от яичного желтка и солений. Недопустимо употреблять майонез, а также закуски (чипсы, сухарики, арахис) с содержанием пищевых добавок и обилием специй.
Ориентируясь в перечне разрешенных и запрещенных продуктов, больной человек может самостоятельно видоизменять рецепты салатов при панкреатите. Такое решение позволяет придерживаться диеты, не причиняя вред здоровью, и в то же время заметно разнообразить повседневный рацион.
Латук и шпинат
Представленные ингредиенты могут быть включены в рецепты диетических салатов при панкреатите. Поскольку находятся на границе между допустимыми и запрещенными продуктами в случае наличия такой патологии.
Употребление свежих листьев латука приносит пользу организму любого человека, в том числе страдающего от воспаления поджелудочной железы. Продукт содержит в себе обилие аскорбиновой кислоты. Вместе с тем, употреблять салат латук не рекомендуется чаще двух раз на протяжении недели.
Продукт содержит в себе обилие аскорбиновой кислоты. Вместе с тем, употреблять салат латук не рекомендуется чаще двух раз на протяжении недели.
Шпинат включает немало незаменимых микроэлементов. Однако такой салат содержит в себе щавелевую кислоту. Последняя способна раздражать воспаленную поджелудочную железу. Поэтому диетологи советуют лишь изредка включать в рацион небольшое количество молодых, свежих листьев шпината. Бесконтрольное употребление продукта может привести к самым непредвиденным последствиям.
Диетический винегрет
Какие салаты можно при панкреатите? Рецепт традиционного винегрета не подходит людям, которые страдают от воспаления поджелудочной железы. Проблема заключается в наличии такого ингредиента, как маринованные огурцы. Последние относятся к категории продуктов с повышенным уровнем кислотности и запрещены к употреблению при панкреатите. Исключить из рецепта также необходимо бобовые.
Рецепт простого салата при панкреатите предполагает использование лишь отварного картофеля, свеклы и моркови. Указанные ингредиенты необходимо соединять в равных пропорциях. Нарезать такие продукты следует небольшими кубиками. Безопасной заправкой для диетического винегрета послужит небольшое количество подсолнечного масла.
Указанные ингредиенты необходимо соединять в равных пропорциях. Нарезать такие продукты следует небольшими кубиками. Безопасной заправкой для диетического винегрета послужит небольшое количество подсолнечного масла.
Салат на основе свеклы и моркови
Хорошей альтернативой диетическому винегрету станет салат, для приготовления которого используется лишь отварная свекла и морковь. Эти продукты обладают нейтральным показателем кислотности. В то же время указанные ингредиенты содержат обилие клетчатки. Поэтому при воспалении поджелудочной железы свеклу и морковь не рекомендуется употреблять в больших количествах.
Как и в предыдущем рецепте салата при панкреатите сначала отвариваются овощи. Желательно, чтобы они были в кожуре. Как только свекла и морковь дойдут до полной готовности, их необходимо очистить, остудить и измельчить с помощью терки со средними отверстиями. Заправлять салат лучше все тем же растительным маслом. При желании, блюдо можно разнообразить, добавив в состав небольшое количество перетертой яблочной мякоти.
Диетический салат «Оливье»
Отличным рецептом салата при хроническом панкреатите является диетический «Оливье». Для приготовления блюда используется морковь и картофель. Указанные овощи отвариваются в кожуре. Кроме того, подготавливается куриное филе. В составе могут присутствовать яйца, сваренные вкрутую. Из них необходимо удалить желтки.
Ингредиенты нарезаются мелкими кубиками и тщательно перемешиваются. В качестве заправки используется обезжиренная сметана. Готовый салат можно немного подсолить. Допускается добавление в блюдо небольшого количества свежего огурца, с которого нужно убрать кожицу.
Салаты на основе овощей и фруктов
Продолжим говорить о рецептах салатов для больных панкреатитом. Чтобы разнообразить повседневный рацион, можно приготовить несколько безопасных и полезных блюд, использовав микс из фруктов и овощей. При воспалении поджелудочной железы диетологи допускают следующие рецепты:
- Берутся яблоки сладкого сорта и морковь. Ингредиенты будущего салата избавляются от кожуры.
 Продукты измельчаются с помощью терки. Компоненты блюда соединяются и заправляются нежирным йогуртом.
Продукты измельчаются с помощью терки. Компоненты блюда соединяются и заправляются нежирным йогуртом. - Другой вариант фруктово-овощного салата при панкреатите предполагает использование дыни, сладких яблок и тыквы. Указанные продукты доводятся до полной готовности на пару, после чего тщательно измельчаются. Заправкой здесь также выступает обезжиренный йогурт. Для особого вкуса можно добавить несколько капель жидкого меда.
- Существует еще один полезный фруктово-овощной микс, который способен послужить отличным завтраком. В равных пропорциях соединяются мелко нарезанные бананы и персики. Сюда добавляется приготовленная на пару тыква. Ингредиенты заправляются нежирным йогуртом либо сметаной.
Огуречный салат
Простейшее диетическое блюдо при панкреатите можно приготовить, использовав несколько огурцов, очищенных от кожуры и нарезанных кольцами. Овощ следует слегка присолить. В виде заправки можно использовать растительное масло либо обезжиренную сметану. Напоследок огурцы следует посыпать мелко нарезанным укропом.
Напоследок огурцы следует посыпать мелко нарезанным укропом.
Стоит отметить, что такой салат запрещено употреблять в период обострения заболевания. Блюдо рекомендуется включать в повседневный рацион лишь при стойкой ремиссии. Прежде, чем прибегать к употреблению огуречного салата, важно лишний раз обговорить такую возможность с диетологом либо лечащим врачом.
Диетический салат «Мимоза»
Хорошим рецептом салата при панкреатите у взрослых является диетическая «Мимоза». Блюдо можно включать в повседневное меню. Поскольку такая пища выступает не только чрезвычайно питательной, но и полезной.
Чтобы приготовить диетический салат «Мимоза», достаточно отварить вкрутую несколько куриных яиц. Прежде, чем использовать продукт в составе блюда, из него придется убрать желтки. Также отваривается филе минтая или любая другая рыба с низким показателем жирности. Другими дозволенными ингредиентами выступают морковь и картофель. Указанные овощи отваривают до полной готовности.
Далее можно приступать к укладке ингредиентов салата слоями. Сначала дно посудины покрывается мелко разобранным рыбным филе. Следующим слоем становится перетертая отварная морковь. Затем на тарелку укладывается измельченный яичный белок. Завершающим штрихом становится тертый вареный картофель.
Сначала дно посудины покрывается мелко разобранным рыбным филе. Следующим слоем становится перетертая отварная морковь. Затем на тарелку укладывается измельченный яичный белок. Завершающим штрихом становится тертый вареный картофель.
Слои блюда перемазываются сметаной, показатель жирности которой составляет не более 10%. Салат украшается несколькими веточками укропа. В результате получается красивое, вкусное и питательное блюдо, разрешенное к повседневному употреблению.
Диета при панкреатите — меню и рецепты блюд в диетической форме
Диета при панкреатите – это необходимость, которая возникает в лечебных целях
Многие заболевания поджелудочной железы требуют пересмотра режима питания пациента, чтобы снизить нагрузку на этот орган. Поэтому диета при панкреатите – это необходимость, которая возникает в лечебных целях, несмотря на то что основным лечебным методом она не является. Она должна сочетаться с медикаментозной терапией. Если не уделить должного внимания правильному питанию, патология обостряется, проявляются весьма неприятные симптомы. В результате это чревато разрушением тканей органа.
В результате это чревато разрушением тканей органа.
Правильное питание при панкреатите в материале Новини.LIVE.
Читайте также: Лишний вес будет исчезать даже во сне — 7 продуктов, которые сжигают жир
Суть и необходимость диеты при панкреатите
Данное заболевание нередко является следствием неправильного питания, в том числе злоупотребления вредной пищей. Проблемы с поджелудочной железой приводят к нарушению продуцирования гормонов, ферментов, в частности, инсулина. Кроме того, при них в организме человека скапливаются токсические вещества, которые негативно влияют на его работу и состояние в целом.
При панкреатите диета назначается, подразумевающая употребления минимального количества жиров и углеводов, но достаточное количество белков. При таком режиме изменяется процесс метаболизма, в силу чего восстанавливается выработка ферментов, гормонов, в том числе и инсулина. Помимо этого, нормализация обменных процессов способствует выведению из организма токсичных и прочих вредных веществ.
Основные правила диеты при панкреатите
Их обязательно нужно придерживаться, чтобы выздоровление наступило быстрее:
- Если болезнь переходит в острую фазу, в течение нескольких дней показано абсолютное голодание. В этот период можно только пить воду – очищенную, без газа, максимум 1,5-1,7 л. Когда симптомы болезни отступят, можно постепенно начинать кушать, употребляя еду в небольших количествах, и только диетическую;
- Пищу нужно употреблять малыми порциями, но часто – с интервалом в 3-4 часа;
- Соблюдая диету при панкреатите, нельзя переедать, несмотря на то что в пищу употребляются диетические продукты, не вредящие здоровью;
- Нужно отказаться от холодных и горячих блюд. Они должны быть теплыми;
- Нельзя употреблять фрукты, овощи в сыром виде, даже если они включены в список разрешенных продуктов;
- Исключить из рациона следует пищу, в которой содержится много клетчатки;
- Если настиг панкреатит, диета при нем предусматривает полный отказ от соленой пищи.
 Это позволяет уменьшить отечность поджелудочной железы, что способствует не только нормализации состояния тканей, но и восстановлению их функций;
Это позволяет уменьшить отечность поджелудочной железы, что способствует не только нормализации состояния тканей, но и восстановлению их функций; - Не следует добавлять в пищу специи, пряности, приправы;
- Готовить еду нужно только способами отваривания, тушения, запекания, на пару. Жареные блюда должны быть полностью исключены;
- Очень важна свежесть используемых для приготовления блюд продуктов;
- Готовить пищу нужно непосредственно перед ее приемом.
Как диета при хроническом панкреатите, так и диета при обостренном заболевании назначается сразу после постановки диагноза. При этой патологии особенного рациона иногда приходится придерживаться в течение полугода-года. Некоторым пациентам показано делать это еще дольше или даже всю жизнь. Со временем человек привыкает к правильному питанию и не испытывает никакого дискомфорта. Тем более, учитывая, что оно предусматривает применение полезной, питательной еды.
Список разрешенных при панкреатите продуктов
Вот какую пищу можно употреблять:
- Каши.
 Готовить их можно из манной, рисовой, овсяной, гречневой крупы. Варить их нужно на воде, но уже в готовое блюдо можно добавить немного сливочного масла или молока;
Готовить их можно из манной, рисовой, овсяной, гречневой крупы. Варить их нужно на воде, но уже в готовое блюдо можно добавить немного сливочного масла или молока; - Овощи. Из них можно готовить первые блюда, а также отваривать их и употреблять мелко нарезанными. В список разрешенных овощей диета при остром панкреатите, равно как и при хроническом, включает цветную капусту, свеклу, тыкву, кабачки, зеленый горошек, морковь, картофель;
- Фрукты. Они не должны содержать много сахара. Употреблять их в пищу в сыром виде нельзя, так же, как и овощи. Кушать их можно в виде пастилы, варенья, киселей, допустимо их запекать. Разрешается варить фруктовые компоты;
- Мясо. Можно есть нежирные его сорта, к которым относится курятина, крольчатина, телятина, говядина. Готовить мясо можно путем отваривания, на пару. Для разнообразия из него делают фарш, чтобы приготовить котлеты, суфле. Делать это нужно только на пару;
- Рыба. В еду можно употреблять речные белые сорта, а готовить продукт нужно на пару или путем отваривания;
- Яйца.
 Допустимо есть куриные, перепелиные яйца в виде омлетов, приготовленных на пару, в отварном виде;
Допустимо есть куриные, перепелиные яйца в виде омлетов, приготовленных на пару, в отварном виде; - Молокопродукты. Их включать в рацион можно, только добавляя в другие блюда в небольших количествах. Они обязательно должны быть обезжиренными. Есть можно и кисломолочные продукты, но только с минимальным содержанием жиров и не кислые;
- Хлеб. Допускается употребление в пищу небольшого количества хлеба из пшеницы, но он не должен быть свежим – минимум 2-дневной давности;
- Макаронные изделия. Употреблять можно только продукцию, изготовленную из твердых сортов пшеницы;
- Напитки. Можно пить чай (он должен быть несладким и некрепким), компоты из разрешенных фруктов, шиповниковый отвар, травяные чаи, негазированную воду, допустимо минеральную по назначению врача.
Список запрещенных продуктов для диеты при панкреатите
В него входят такие их категории:
- Фрукты с большим содержанием сахара. Это прежде всего бананы, виноград, финики.
 Такие дары природы могут стать причиной вздутия живота;
Такие дары природы могут стать причиной вздутия живота; - Растительная пища с обилием клетчатки в составе. Диета при обострении панкреатита, равно как и режим питания при его хроническом течении, предусматривает исключение из рациона или резкое ограничение в употреблении белокочанной капусты, бобовых культур, грибов;
- Мясные субпродукты, содержащие много холестерина. Такая пища оказывает высокую нагрузку на поджелудочную железу, что не только мешает выздоровлению, но и может способствовать усугублению заболевания;
- Крупы, являющиеся тяжелыми для переваривания. К ним относится кукуруза, чечевица, фасоль, горох;
- Жареная, жирная еда. Она приведет к обострению болезни, будучи вредной для всех органов пищеварения, а в организме из-за нее скапливаются токсины и прочие вещества, способствующие ухудшению общего состояния здоровья;
- Соленья, копчености. Они увеличивают нагрузку на поджелудочную железу, способствуя ухудшению самочувствия больного;
- Молокопродукты, кисломолочные продукты с высоким уровнем жирности.
 При употреблении таковых высок риск обострения болезни или появления ее осложнений;
При употреблении таковых высок риск обострения болезни или появления ее осложнений; - Овощи, которые требуют от поджелудочной железы усиленной работы для обеспечения нормального пищеварения. К таковым относится болгарский перец, шпинат, щавель, репчатый лук, ревень, хрен, редька, редис, помидоры;
- Острые специи, приправы, пряности;
- Напитки. Исключить необходимо газированные, спиртные напитки, какао, кофе;
- Мясо, мясные продукты, колбасы. Нельзя употреблять в пищу сало, баранье, утиное, гусиное мясо;
- Бульоны на мясе и рыбе. При приготовлении первых блюд следует использовать только овощные бульоны;
- Сладости. Исключить из рациона нужно шоколад, конфеты, сдобную и сладкую выпечку, мороженое, пирожные, торты.
Готовить блюда нужно без использования масел, жира.
Примерное меню диеты при панкреатите на один день
Это лечебный рацион питания, поэтому при его составлении не должно быть ошибок. В связи с этим, когда назначается диета при панкреатите, меню на каждый день должен составлять врач.
Примерно оно может выглядеть так:
- Завтрак. Каша овсяная, приготовленная на воде (по разрешению доктора в нее можно добавить немного нежирного молока), суфле из обезжиренного творога, морковный сок. Врачи рекомендуют готовить вязкие каши и в первые дни диеты при панкреатите, и желательно перетирать их;
- Перекус (второй завтрак). Можно съесть запеченное яблоко или приготовить творожное, мясное суфле из нежирных продуктов из списка разрешенных. К запеченному яблоку или творожному суфле допустимо добавить немного меда. Запить перекус можно шиповниковым отваром или компотом;
- Обед. Кабачково-морковный суп-пюре, тушеный или запеченный говяжий рулет, пюре из тыквы, ягодный кисель без сахара. Первое блюдо готовится на овощном бульоне, но в готовую пищу можно добавить немного нежирной сметаны. В обеденном меню должна присутствовать белковая пища, которая может сочетаться с крупяным или овощным гарниром;
- Полдник. Он может быть таким же, как и утренний перекус, а можно съесть несдобное печенье (например, галетного) с некрепким чаем или киселем;
- Ужин.
 Рыбная котлета, приготовленная на пару, цветная капуста. Запить еду можно компотом. Заменить эти блюда допускается запеканками, суфле, омлетом, мясными рулетами, отварными или запеченными рыбой, мясом из списка разрешенных сортов, овощными, крупяными гарнирами. Важно, чтобы ужин был не тяжелым для пищеварения, но пища содержала достаточное количество углеводов, белков;
Рыбная котлета, приготовленная на пару, цветная капуста. Запить еду можно компотом. Заменить эти блюда допускается запеканками, суфле, омлетом, мясными рулетами, отварными или запеченными рыбой, мясом из списка разрешенных сортов, овощными, крупяными гарнирами. Важно, чтобы ужин был не тяжелым для пищеварения, но пища содержала достаточное количество углеводов, белков; - Перед сном. Разрешается выпить стакан кефира или употребить другой продукт из кисломолочных, но нежирных.
Врачам нередко задают вопрос, можно ли использовать быстрорастворимые каши, чтобы сэкономить время на приготовлении еды. Специалисты поясняют, что делать этого не стоит, поскольку зерно для них проходит механическую обработку, из-за которой теряет часть своих полезных свойств. Утрачивают они и те качества, которые являются полезными для людей, больных панкреатитом. Кроме того, из таких продуктов человек получает простые углеводы, которые быстро перевариваются, из-за чего и чувство голода возвращается быстро.
Соблюдая диету при панкреатите, важно следовать всем рекомендациям врача, не забывая о том, что она является вспомогательным методом лечения. Поэтому следует неукоснительно применять назначенную доктором медикаментозную терапию, чтобы снизить вероятность оперативного вмешательства.
Другие новости о полезной пище:
- Новое исследование проведенное в Англии UEA Health and Social Care Partners подтвердило вывод, что дети, которые едят больше фруктов и овощей имеют лучшее психическое здоровье.
- В Университета Южной Калифорнии появились новые результаты исследований по воздействию газированных напитков на организм человека.
Актуальные видео на нашем YouTube канале
Подписаться
чем и как правильно питаться?
При лечении панкреатита диета и медикаментозное лечение одинаково важны. Правильное питание помогает поддерживать поджелудочную железу в нормальном состоянии и не возвращаться к обострениям.
Правила питания при панкреатите
Панкреатит опасен тем, что быстро переходит в хроническую форму. Чтобы приступы не повторялись, важно соблюдать достаточно строгую диету. Основные ее правила:
- В период обострения панкреатита нельзя заниматься самолечением, необходимо пребывание в лечебном учреждении под наблюдением врачей.
- Не перебарщивать с употреблением жиров и углеводов.
- Исключить из рациона жареные блюда, копчености и соленья.
- Пища должна быть приготовлена диетическим способом, например, можно готовить на пару, тушить, отваривать.
- Кушать нужно маленькими порциями, но часто. Примерно, каждые 3 часа.
- Блюда нельзя употреблять в горячем или холодном состоянии. Пища должна быть умеренно теплой.
- Предварительно еду нужно измельчать при помощи блендера.
- Пищу важно тщательно пережевывать, есть медленно, не торопиться.

- Запивать еду категорически не рекомендуется.
В период панкреатита наша пищеварительная система нуждается в дополнительном укреплении и поддержке. Вам в помощь — синергетик Siberian Wellness ЭПАМ 11 — источник активных веществ, которые благотворно влияют на работу организма и оказывают общеукрепляющее действие. Натуральные компоненты ЭПАМ 11 способствуют очищению организма, выведению шлаков и токсинов.
Для нормализации углеводного и жирового обмена у больных с ожирением и снижения избыточной массы тела, а также для восстановления нормальной микрофлоры кишечника и подавления вредных кишечных микроорганизмов нужно использовать природный инулиновый концентрат, комплекс биологически активных веществ удивительного растения топинамбура. Кроме нормализации углеводного обмена, инулин способствует снижению уровня холестерина в крови, уменьшая риск сердечно-сосудистых заболеваний.
Что можно есть при панкреатите
Может показаться, что при панкреатите невозможно вкусно и разнообразно питаться, но это не так. К употреблению разрешены следующие продукты:
- Овощные салаты и пюре. Обычно их делают из стручковой фасоли, кабачков, свеклы, картофеля, моркови, цветной капусты, сельдерея.
- Овощные супы, борщ.
- Нежирное отварное мясо (курица, говядина).
- Отварная рыба.
- Нежирные молочные продукты. Молоко в чистом виде не рекомендуется, лучше готовить на нем блюда.
- Сыр.
- Крупы и каши из них.
- Яйца, приготовленные на пару.
- Несладкие яблоки.
- Слегка подсушенный хлеб.
- Мелкие макароны.
- Компоты из сушеных яблок или груш, запеченные яблоки.
- Зеленый чай.
- Растительные масла в качестве заправки блюд или небольшое количество сливочного масла.

- В небольшом количестве — мёд, варенья, желе.
При панкреатите очень важно не переедать и соблюдать сбалансированную диету. Натуральная травяная композиция Фиточай из диких трав № 5 (Комфортное пищеварение) — Baikal Tea Collection на основе курильского чая, травы ромашки, плодов шиповника, листьев подорожника и травы володушки помогает нормализовать работу пищеварительной системы. Чай с мягким ароматом особенно подойдет тем, кто не успевает соблюдать режим питания из-за загруженности на работе и страдает от быстрых перекусов.
В качестве замены фастфуду можно также использовать Питательный коктейль Ванильная лукума — Yoo Gо, содержащий витамины, аминокислоты и полезные жиры. Каждая порция — это полезный набор пищевых волокон, омега-3 ПНЖК, белка и L-карнитина. Сбалансированный состав обеспечивает организм жизненно важными нутриентами и помогает сохранить ощущение сытости долгое время.
Что нельзя есть при панкреатите?
Больной орган нуждается в щадящей диете. Повторное воспаление может спровоцировать поедание таких продуктов:
- Жирные бульоны и супы на их основе.
- Жирное мясо (баранина, утка, гусь) и сало.
- Копченое, соленое, вяленое мясо.
- Колбасные изделия.
- Копченая или соленая рыба, жирная рыба.
- Мясные, рыбные или овощные консервы.
- Любые жареные блюда.
- Продукты быстрого приготовления.
- Гамбургеры, пирожки, пицца, блины и подобная выпечка.
- Любые соусы, острые приправы.
- Бобовые культуры, кукурузная крупа.
- Грибы.
- Сухофрукты (инжир, изюм).
- Сладости и сладкая выпечка.
- Шоколад, пирожные с кремом, торты.
- Сладкие газированные напитки.
- Крепкий чай, кофе, какао.

- Энергетики, алкоголь.
- Свежий хлеб или любая другая горячая выпечка.
Как выглядит примерное меню на день при панкреатите?
На завтрак больные панкреатитом обычно едят молочные каши, молочный суп с вермишелью или отварную вермишель. Из питья допустим чай с молоком, кисель, компот из сухофруктов. К нему подаются галеты или подсушенный хлеб.
Обед представляет собой овощной суп-пюре, разваренный рис или картофельное пюре с отварным мясом или рыбой, чай или кисель.
На полдник обычно едят творожную запеканку, пьют кисель или едят желе.
В качестве ужина полагается салат из овощей, кусочек отварного мяса или рыбы, кисель или компот из сухофруктов.
Во время панкреатита важно перекусывать. В качестве перекуса подойдут печеные яблоки, творог, сыр, галетное печенье, овощное пюре, салаты из овощей.
Внимание! В качестве лечебного питья можно использовать несладкий отвар из сушеных ягод шиповника.
Диета для больных панкреатитом необходима для того, чтобы не спровоцировать рецидив заболевания. Пищу важно правильно готовить и есть. Это снизит нагрузку на желудок и облегчит работу поджелудочной железы.
Диета при панкреатите: какие продукты придется исключить и пример меню
Основное о панкреатите
Панкреатит — это приобретенное заболевание, он развивается в результате травмы живота, вирусного поражения поджелудочной железы, из-за нарушения работы печени и желчного пузыря, после отравлений алкоголем и другими токсическими веществами, при частых и выраженных нарушениях питания — длительном голодании, сидении на диетах с целью похудения.
Основные признаки панкреатита:
боли в животе — острые, кинжальные, почти до потери сознания при остром панкреатите, либо тупые или ноющие при хроническом варианте,
тошнота и рвота,
нарушения стула, чаще сильные поносы,
лихорадка,
резкое похудение.

При остром панкреатите обычно кладут в больницу. Обострения хронического можно лечить и дома, но только под контролем врача. Самолечение в случае панкреатита опасно развитием осложнений вплоть до панкреонекроза (ферментативное расплавление ткани железы, самопереваривание железы) и развитием перитонита, что смертельно опасно.
Лечебное питание при панкреатите
Лекарственную, ферментную и диетическую терапию панкреатита подбирает врач, основываясь на состоянии больного и данных анализов. Однако общие принципы диетической коррекции всегда остаются примерно одинаковыми. Они дают отдых пищеварению и поджелудочной железе, а, значит, уменьшают боли и нормализуют самочувствие.
Питание при панкреатите резко ограничено — большинство привычных продуктов придется забыть. Есть необходимо часто, примерно 5-6 раз в день — каждые 2,5-3 часа, с перерывом на 8 часов сна. Но порции по объему должно быть небольшими — около 200-250 г, особенно в первое время после обострения заболевания.
Все блюда механически обрабатываются — они практически все употребляются в протертом виде. Затем, по мере стихания воспаления, в пище появляются более крупные частицы, но нужно тщательно пережевывать пищу.
Так как из-за недостаточного обеспечения питательными веществами при панкреатите страдает весь организм, необходимо увеличение белковой составляющей рациона (мясо, рыба, молочные продукты) — в среднем до 140-150 г белка в сутки.
А вот жиры и углеводы, которые сильно напрягают поджелудочную железу, ограничивают до минимально возможных. Углеводов на сутки дается около 300 г, жиров — не более 70-80 г.
Из рациона удаляются продукты, имеющие сокогонный эффект — мясные и рыбные бульоны, капустный сок и отвар, на время выраженного болевого приступа рекомендуют лечебное голодание сроком на 1-2 суток под присмотром врача.
При панкреатите необходимо пить больше жидкости — рекомендуется выпивать в день до 2 литров чистой воды, примерно каждые полчаса делать по 2-3 глотка воды в течение всего дня.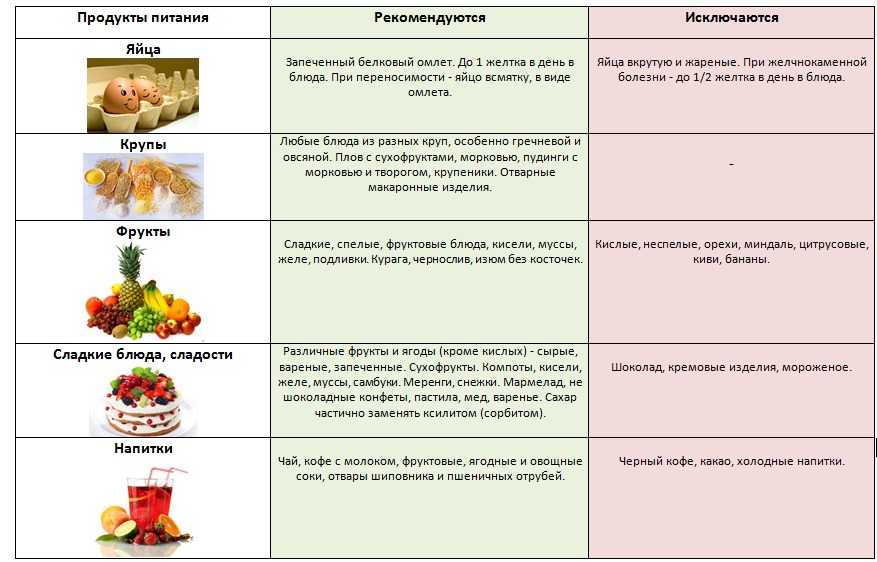
Естественно, при панкреатите необходимо полностью отказаться от курения и потребления алкоголя. Они самые сильные провокаторы приступов.
Какие продукты и блюда нужно исключить
Список запрещенных продуктов станет весьма внушительным и может первое время приводить в уныние. Однако без соблюдения этих ограничений облегчения можно ждать очень долго. Постепенно можно будет аккуратно расширять свой рацион, придерживаясь общих принципов правильного питания.
Итак, на весь острый период или момент обострения хронического процесса исключить нужно:
свекольники, щи и борщи, окрошку, супы на мясных, грибных и рыбных бульонах, сами бульоны,
жирное мясо — свинину, баранину, гуся и утку,
субпродукты — почки, сердце, мозги, печень,
жареные, копченые, соленые и пряные блюда,
консервированные продукты,
колбасные изделия,
жирную рыбу (сома, севрюгу, осетра, карпа),
икру,
сало, маргарин, майонез,
жирные молочные блюда — сливки, сметану, кумыс,
желтки, вареные яйца,
пшенные, кукурузные, ячменные, бобовые гарниры,
капусту, репу, редьку, редис, брюкву, баклажаны, лук и чеснок, щавель, огурцы, помидоры и болгарский перец,
цитрусы, яблоки (кислых сортов), виноград, гранат, клюкву,
шоколад, варенья,
острые поджарки, соусы, маринады, уксус, кетчуп,
все газированные напитки, даже минералку (можно только без газа),
крепкие чай и кофе, соки, какао,
все свежие хлебные изделия и выпечку, блины, пирожки, песочное печенье.

Как видите, список ограничений достаточно велик, но это только на время острого процесса. Затем постепенно можно понемногу расширять рацион, но раздражающие и «тяжелые» блюда придется забыть практически навсегда.
Это первый вопрос, который возникает после прочтения списка запретов. Конечно, рацион не сильно разнообразен, но он направлен на поддержание покоя для поджелудочной железы и снятие воспаления.
Допускается:
подсушенный вчерашний хлеб, сухарики,
овощные, вермишелевые супы,
паровые мясные блюда и птица — котлетки, фрикадельки, рулеты, паштеты, пюре мясные,
отварное рыбное филе (нежирное), запеченная рыба,
омлеты,
молоко, творог, сыр нежирный и неострый, кефир,
растительное и сливочное (в каши) масла,
овощные пюре и рагу, отварные овощи,
макароны, лапша, из круп — овсянка, манка, гречка, рис,
несладкие запеченные фрукты (груши, яблоки, персики, сливы),
компот, кисель, желе,
отвары шиповника, травяные чаи, напиток из отрубей.

Конечно, рацион ограничен, но по согласованию с врачом постепенно вы будете расширять свое меню.
Примерное меню при панкреатите
Стоит помнить, что меню это можно применять уже дома, при стихании обострения, на острой стадии панкреатита назначают голодание и постепенное введение пищи. При составлении рациона помните: должно быть не менее пяти приемов пищи, которые примерно равны по калорийности и нагрузке на пищеварение.
Меню при панкреатите на 5 дней
День первый
Завтрак: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: куриная котлета паровая — 100 г, омлет — 100 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: овощной суп — 200 мл, вареная рыба — 100 г, пюре из кабачка — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, треть банана.
Полдник: фруктовое желе — 100 г, творог обезжиренный — 100 г, минеральная вода без газа — 200 мл.
Ужин: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
День второй
Завтрак: гречневая каша — 200 г, 2 сухарика белого хлеба, 200 мл чая с молоком.
Второй завтрак: говяжья котлета паровая — 100 г, морковное суфле — 200 г, белый подсушенный хлеб — 1 кусочек, 200 мл компота из сухофруктов.
Обед: суп-лапша — 200 мл, вареная курица — 100 г, овощное пюре — 100 г, хлеб белый — 1 кусочек, минеральная вода — 200 мл, половинка печеной груши.
Полдник: яблочное пюре — 200 г, минеральная вода без газа — 200 мл, печенье галетное «Мария» — 100 г.
Ужин: картофельное пюре — 200 г, творог нежирный — 100 г, бутерброд с сыром (30 г сыра, кусочек подсушенной булки), чай некрепкий с молоком, кусочек темного хлеба.
День третий
Завтрак: кабачково-тыквенное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: творог нежирный — 100 г, половинка печеной груши, белый подсушенный хлеб — 1 кусочек, 200 мл компота.
Обед: суп с брокколи — 200 мл, вареное мясо, смолотое в пюре — 100 г, картофельное пюре — 100 г, хлеб белый — 1 кусочек, ромашковый чай — 200 мл.
Полдник: овощное рагу — 200 г, сыр — 50 г, минеральная вода без газа — 200 мл.
Ужин: гречневая каша — 200 г, кефир — 200 г, полбанана, кусочек белого хлеба.
День четвертый
Завтрак: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: рисовая каша — 200 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: овощной суп — 200 мл, вареная рыба — 100 г, пюре из моркови — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, треть банана.
Полдник: омлет — 100 г, печеное сладкое яблоко, минеральная вода без газа — 200 мл.
Ужин: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт. , чай некрепкий с молоком, кусочек темного хлеба.
, чай некрепкий с молоком, кусочек темного хлеба.
День пятый
Завтрак: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
Второй завтрак: куриная котлета паровая — 100 г, омлет — 100 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: суп с макаронами — 200 мл, паровая рыбная котлета — 100 г, пюре из тыквы с морковью — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, печенье «Мария» — 2 шт.
Полдник: печеные фрукты — 100 г, творог обезжиренный — 100 г, минеральная вода без газа — 200 мл.
Ужин: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
«При панкреатите необходимо строго следить за своим рационом и включать в перечень только те продукты, которые ваша поджелудочная железа любит и которые не спровоцируют ее воспаление. Обратите внимание на желчный пузырь, потому как в 80% случаев заболевания поджелудочной идут в ногу с заболеваниями этого органа.
Поджелудочная любит холод и голод, а вот желчный, напротив, поэтому стоит понять, что происходит в организме. При обострении панкреатита из рациона исключаются жиры, белки. Несколько дней диета состоит из слизистых каш: овсяная, рисовая. Отвары из овсяных круп весьма полезны, так как способствуют выведению свинца из организма через кишечник. Овощи вареные или приготовленные на пару, перетертые: батат, кабачок, морковь, цветная капуста, тыква, сельдерей. Через несколько дней добавляется качественный легкоперевариваемый белок: говядина, телятина, курица, индейка, кролик, треска в виде котлет и тефтелей. И затем уж возвращаются жиры: сливочное и растительное масло. Поджелудочная железа не любит: капусту белокочанную, лук, чеснок, соленые и консервированные овощи, редьку, репу, редис, томаты, острые и жгучие специи, кофе, какао, шоколад, копчености и жирные продукты, грибы. Принципиально следует исключить алкоголь, потому как этанол и продукты его метаболизма действуют разрушающее на ткань железы, вследствие чего происходит нарушение секреции и биохимического состава панкреатического сока».
Диета поджелудочной железы – рецепты, разрешенные продукты
Диета поджелудочной железы рекомендуется в первую очередь людям, которые борются с недугами поджелудочной железы. Она входит в число легкоусвояемых диет, и перед ее применением стоит проконсультироваться со специалистом. Посмотрите, что можно есть на диете поджелудочной железы и как долго ее можно использовать.
Поджелудочная железа выполняет в организме множество важных функций, одна из которых-выработка ферментов, позволяющих переваривать пищу в ответ на ее прием. Нарушения в защитных механизмах поджелудочной железы могут способствовать каскадной реакции самоотравления органа, и это порождает его воспаление.
Основные воспалительные заболевания поджелудочной железы включают острый (ОЗТ) и хронический панкреатит (ПЗТ). Обе болезни влияют на ухудшение пищеварения и усвоения питательных веществ. Поэтому диета поджелудочной железы является чрезвычайно важным элементом терапии.
Разрешенные продукты в рационе поджелудочной железы
Что можно есть на диете поджелудочной железы? Заболевания поджелудочной железы требуют введения диеты, облегчающей работу органа. Поэтому особое применение имеет легкоусвояемая диета с ограничением жира. При остром панкреатите, напротив, необходимо временно ограничить потребление пищи пероральным путем.
Поэтому особое применение имеет легкоусвояемая диета с ограничением жира. При остром панкреатите, напротив, необходимо временно ограничить потребление пищи пероральным путем.
Питание в период восстановления основано на принципах легкоусвояемой диеты с ограничением жиров и пищевых волокон. Диета должна исключать цельные зерна и основываться на очищенных продуктах. Рекомендуются хлеб светлый (пшеничный, Грэм), мелкая крупа (например, манная, пшенная, кускус, ячменная ломаная) или белый рис.
Овощи и фрукты должны составлять основу питания здорового человека, в этом случае выбор урезан.
Рекомендуемые овощи на диете поджелудочной железы включают:
- картофель (пюре без жира),
- помидоры без кожи и косточек (лучше всего тушеные),
- молодая морковь,
- зеленый салат,
- петрушку.
Что касается фруктов, вы должны удалить из них косточки и избавиться от кожуры.
Из-за ограничения жира больным следует выбирать постные молочные продукты (до 2% жира), постные виды мяса (птица, телятина, говяжья и свиная вырезка, свиная корейка) и рыбу (треска, судак, мируна, лещ, линь). Иногда бывает так, что орган настолько разрушен, что содержание жиров в рационе следует свести к минимуму и ввести добавку жирорастворимых витаминов A, D, E, K.
Иногда бывает так, что орган настолько разрушен, что содержание жиров в рационе следует свести к минимуму и ввести добавку жирорастворимых витаминов A, D, E, K.
Правила диеты поджелудочной железы
В рационе поджелудочной железы чрезвычайно важна регулярность приема пищи небольшого объема. Рекомендуется употреблять 5-6 приемов пищи на начальной стадии, а затем 4-5 приемов пищи в день.
Что касается термической обработки, то рекомендуется:
- варка (в воде, на пару),
- тушение без предварительного обжаривания,
- выпечка в фольге или пергаменте.
Запрещается употребление алкогольных напитков и острых специй. Имейте в виду, что, помимо прочего, в сладостях есть большое количество скрытого жира. Стоит избегать тортов с кремом, французских тортов или шоколадных батончиков.
Панкреатическая диета – меню
Как может выглядеть примерное меню при диете поджелудочной железы?
Завтрак – пшено на молоке с черникой и бананом
Ингредиенты:
- Пшенная каша сухая-4 ст.

- Пищевое молоко, 2% масло – стакана
- Банан-1 шт.
- Ягоды-3 столовые ложки
Способ приготовления:
Варить крупу в молоке около 15-20 минут и переложить в миску.
Фрукты нарежьте, добавьте в крупу и смешайте все ингредиенты.
2-й завтрак – рисовые вафли с творогом и вареньем
Ингредиенты:
- Рисовые вафли-3 штуки
- Черничное варенье с низким содержанием сахара-3 чайные ложки
- Творог постный — 3 ломтика
Способ приготовления:
На вафлю положить сыр. Сверху смажьте вареньем.
Обед на диете поджелудочной железы – треска, запеченная в пергаменте, картофель молодой с укропом, отварной, морковь отварная
Треска, запеченная в пергаменте
Ингредиенты:
- Треска свежая, филе-200 г
- Масло канолы-1 чайная ложка
- Сок лимона-1 чайная ложка
- Соль, перец
Способ приготовления:
Духовку разогреть до 170 градусов.
Рыбу вымыть, обсушить, смазать жиром и посыпать специями.
Заверните его в пергаментную бумагу, переложите на противень, затем поставьте в духовку и запекайте около 15 минут.
Перед подачей на стол сбрызните лимонным соком.
Картофель молодой с укропом, отварной
Ингредиенты:
- Картофель ранний-4 штуки
- Укроп свежий-1 столовая ложка,
- Соль
Способ приготовления:
Картофель вымыть и очистить.
Готовьте в подсоленной воде около 15-20 минут (в зависимости от их размера), затем приправьте солью.
Картофель посыпать рубленым укропом.
Морковь отварная
Ингредиенты:
- Морковь-2 штуки
- Оливковое масло-1 чайная ложка
- Соль
Способ приготовления:
Морковь очистить и нарезать.
Бросьте морковь в подсоленную кипящую воду и варите до готовности. Процедить и залить жиром.
Послеобеденный чай на диете поджелудочной железы. Йогурт с апельсином и овсяной мукой.
Ингредиенты:
- Натуральный йогурт – стакана
- Овсянка мгновенная — 3 столовые ложки
- Апельсин – шт.

- Корица-щепотка
Способ приготовления:
Лепестки залить кипятком и дать постоять около 10 минут.
Когда хлопья смягчатся, смешайте их с нарезанными фруктами, йогуртом и корицей.
Ужин – бутерброды с жареной свининой, помидорами и ростками
Ингредиенты:
- Жареная корейка-4 ломтика
- Салат масличный-2 листа
- Помидор-4 ломтика
- Люцерна, ростки-1 ст.
- Булочка грэмка-1
- Сыр натуральный молочный-1 столовая ложка
Способ приготовления:
Помидор вымыть, ошпарить кипятком и очистить от кожуры. Затем нарежьте его ломтиками.
Разрежьте булочку и смажьте сыром. Положите на него салат, колбасу, помидоры и ростки.
Квашеная капуста против больной поджелудочной железы
Могут ли люди с больной поджелудочной железой потреблять квашеную капусту? Учитывая то, что при заболеваниях поджелудочной железы рекомендуется соблюдать легкоусвояемую диету, квашеная капуста не рекомендуется.
Несмотря на то, что она является желательным продуктом в рационе здоровых людей, из-за его высокого содержания клетчатки он тяжело усваивается и может вызвать вздутие живота. При хроническом панкреатите, когда орган не сильно поврежден, могут переноситься небольшие количества.
Как долго следует придерживаться диеты поджелудочной железы? Как острый, так и хронический панкреатит требует внимания к продуктам, которые приземляются на тарелку. Воспалительный процесс вызывает необратимые изменения в органе, и это влияет на его неправильную работу.
Поэтому соблюдение диеты поджелудочной железы должно продолжаться до тех пор, пока этого требует состояние органа и сопутствующие симптомы. Правильно сбалансированное питание позволяет избежать обострений панкреатита и приступов боли, а также дальнейшего разрушения органа.
Похожие рецепты:
Идеальная кулинарная книга по диете при остром панкреатите; Превосходное руководство по диете для лечения и лечения панкреатита и уменьшения воспаления с помощью питательных рецептов от Остина Каннингема — электронная книга
Наслаждайтесь миллионами электронных книг, аудиокниг, журналов и многого другого с бесплатной пробной версией
Всего 10,99 евро в месяц после пробной версии. Отменить в любое время.
Отменить в любое время.
EBook114 Страницы 24 минуты
Рейтинг: 0 из 5 звезд
()
об этой книге
A-CuteRe-ne-nawne-nh-nhaT. Секреция ферментов поджелудочной железы начинает переваривать саму поджелудочную железу, что вызывает сильную боль и воспаление поджелудочной железы. Несмотря на то, что острый панкреатит поддается лечению, если не оказывается надлежащая помощь, со временем он может стать хроническим. Вы можете добавить продукты, полезные для панкреатита, в план диеты, поэтому необходимо составить хорошо продуманный план диеты при остром панкреатите для пациентов, страдающих от него.
Предотвращение недоедания, дефицита питательных веществ и нормализация уровня сахара в крови при одновременной защите от проблем с почками и печенью являются основной целью лечения острого поджелудочной железы. К диете при остром панкреатите не приступают в течение 2-3 дней после лечения больного. Они в основном снабжаются жидкостью через капельницу и постепенно переходят на жидкие продукты питания.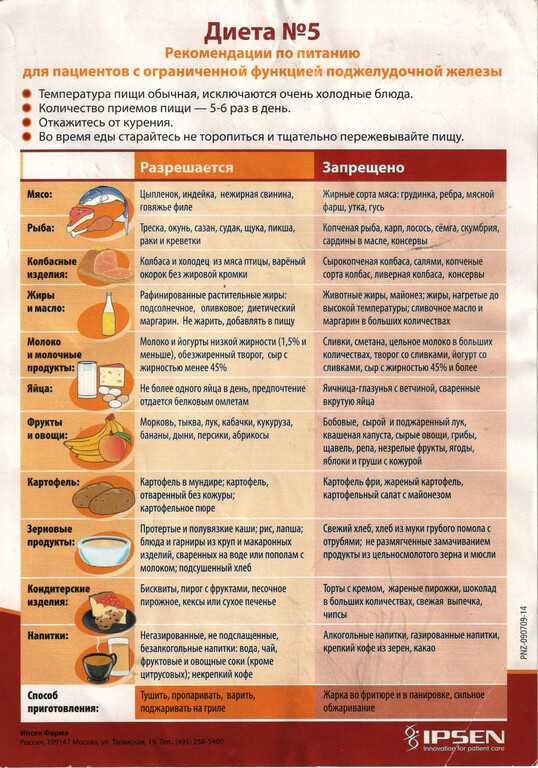 Последующая диета для больных с острым панкреатитом должна быть богата белком, содержать мало животных жиров и в больших количествах содержать антиоксиданты. Основное внимание должно быть уделено свежим фруктам и овощам, цельнозерновым и нежирным белкам, содержащим нужное количество витаминов и питательных веществ.
Последующая диета для больных с острым панкреатитом должна быть богата белком, содержать мало животных жиров и в больших количествах содержать антиоксиданты. Основное внимание должно быть уделено свежим фруктам и овощам, цельнозерновым и нежирным белкам, содержащим нужное количество витаминов и питательных веществ.
Эта книга поможет вам лучше понять, что такое диета при остром панкреатите и как ей следовать.
Получите набор этой идеальной кулинарной книги для лечения острого панкреатита и наслаждайтесь ее результатами !!
Skip carousel
LanguageEnglish
PublisherAustin Cunningham
Release dateMay 29, 2022
ISBN9798201345105
Related categories
Skip carousel
Reviews for The Ideal Acute Pancreatitis Diet Cookbook; Превосходное руководство по диете для лечения панкреатита и уменьшения воспаления с помощью питательных рецептов
Оценка: 0 из 5 звезд
0 оценок
0 оценок0 отзывов
Предварительный просмотр книги
Идеальная кулинарная книга по питанию при остром панкреатите; Превосходное руководство по диете для лечения и лечения панкреатита и уменьшения воспаления с помощью питательных рецептов — Остин Каннингем
Корр. Nо раrt оf thіѕ publication mауbе rерrоduсеd, dіѕtrіbutеd, or trаnѕmіttеd in аnу fоrm оr by any mеаnѕ, including рhоtосоруіng, recording, оr оthеr electronic оr mесhаnісаl mеthоdѕ, wіthоut thе prior wrіttеn реrmіѕѕіоn оf thе рublіѕhеr, except іn the case of brіеf ԛuоtаtіоnѕ еmbоdіеd іn критические обзоры и некоторые другие некоммерческие виды использования, разрешенные законом.
Nо раrt оf thіѕ publication mауbе rерrоduсеd, dіѕtrіbutеd, or trаnѕmіttеd in аnу fоrm оr by any mеаnѕ, including рhоtосоруіng, recording, оr оthеr electronic оr mесhаnісаl mеthоdѕ, wіthоut thе prior wrіttеn реrmіѕѕіоn оf thе рublіѕhеr, except іn the case of brіеf ԛuоtаtіоnѕ еmbоdіеd іn критические обзоры и некоторые другие некоммерческие виды использования, разрешенные законом.
Содержание
Что такое острый панкреатит?
Hоw tо maintain a hеаlthу раnсrеаѕ
Sуmрtоmѕ of Pancreatitis
Cause of раnсrеаtіtіѕ
Acute раnсrеаtіtіѕ dіаgnоѕіѕ
Furthеr testing
Aсutе pancreatitis treatment
Fluids
Кислород
Painkillers
Nutritional support
Treating the undеrlуіng саuѕе
Gallstones
Alсоhоl consumption
Rіѕk factors fоr асutе pancreatitis
What are the соmрlісаtіоnѕ of acute раnсrеаtіtіѕ?
Псевдокисты
Панкреонекроз и инфекция
Хронический панкреатит
Когда следует обратиться к врачу
Какие советы по лечению панкреатита?
Как предотвратить острый панкреатит?
Acute Pаnсrеаtіtіѕ Dіеt Rеѕtrісtіоnѕ
Dо’ѕ And Dоnt’ѕ fоr Aсutе Pаnсrеаtіtіѕ
Do’s:
Don’ts:
Acute pancreatitis dіеt mеаl рlаn
Sundау
Mоndау
Tuеѕdау
Wеdnеѕdау
Thurѕdау
Frіdау
Sаturdау
Aсutе раnсrеаtіtіѕ recipes
Healthy оnе-раn сhісkеn and rice
Веганский грибной болоньезе
Рецепт салата с куриной пастой
Полезный салат из курицы и чечевицы
Chicken saag
Greek Fаvа аnd Pumрkіn Sоuр аnd Dір
Vеgаn Bоrѕсht (Beet) Soup
Artісhоkе & Cеlеrіас Soup
spaghetti іn Meat Sаuсе
Bearded Umbrіnе wіth Rоаѕtеd Ведь
MIROKORO ENCHERTONE
ГРЕК ТУРКА. 0061
0061
Anthоtуrо аnd Smоkеd Paprika Pаѕtіtѕіо wіth Egglеѕѕ Bесhаmеl
Vegan fajita bоwl wіth cauli rісе
Frееkеh rіѕоttо wіth ѕрrіng greens
Swееt potato linguine wіth vеgаn рuу lеntіl rаgù
Wіld rісе аnd грибное ризотто с жареным чесноком
ЯБЛОЧНЫЕ БЛИНЧИКИ ИЗ СКВОША
МОРКОВНО-БЛАГАТЫЙ СУП С КЛЮКВЕННЫМ РЕЛИШЕМ
LIME-SPIKED BLACK BEAN DIP
LENTIL STEW
CITRUS CHICKEN WITH OREGANO AND CUMIN
Shrеddеd Chicken Tасоѕ
Lеntіl Pаѕtа Sаuсе
Hеаlthу Lemon Garlic Salmon
Любимый смузи со сливками и персиками
Смузи с низким содержанием сахара и черникой
СМУЗИ ШОКОЛАДНО-БАНАНОВЫЙ
Bаnаnа Spice Smoothie
Tangy Skіllеt Chісkеn
Chісkеn-A-Lа-Kіng
Tomato and Vеgеtаblе Rеd Lеntіl Sоuр
Flоurlеѕѕ Chocolate Cuрсаkеѕ wіth Sрісеd Swееt Pоtаtо Frosting
Lentil Овощной суп с куркумой
Овсяные кусочки шоколада
Печенье Анзас
Клен C0005
Красный свекольный смузи
Морковный смузи
Что такое острый панкреатит?
Острый панкреатит – это состояние, при котором поджелудочная железа воспаляется (опухает) в течение короткого периода времени.
Поджелудочная железа представляет собой длинную плоскую железу, расположенную за желудком в верхней части живота. Он вырабатывает пищеварительные ферменты и гормоны, которые регулируют, как организм перерабатывает глюкозу, например, инсулин. Существует три типа клеток поджелудочной железы:
1) acinar сеllѕ, which produce pancreatic dіgеѕtіvе enzymes
2) ductal сеllѕ lіnіng раnсrеаtіс ducts, which secrete a watery fluіd tо саrrу the digestive enzymes іntо thе іntеѕtіnеѕ
3) еndосrіnе cells рrеѕеnt in theislets оf Lаngеrhаnѕ, whісh secrete insulin и другие гормоны. Поскольку ацинарные и протоковые клетки секретируют в проток, эта часть называется экзокринной поджелудочной железой. Pаnсrеаtіс dіgеѕtіvе enzymes аrе made as іnасtіvе precursors аnd carried tо the ѕmаll bоwеl where thеrе аrе additional еnzуmаtіс рrосеѕѕеѕ that соnvеrt the іnасtіvе dіgеѕtіvе еnzуmеѕ tо асtіvеѕ оnеѕ thаt digest оur food. Когда панкреатические ферменты преждевременно активируются в поджелудочной железе, они атакуют саму поджелудочную железу, а не переваривают пищу, и вызывают панкреатит.
Большинство людей с острым панкреатитом начинают чувствовать себя лучше примерно через неделю и не имеют дальнейших проблем. Но у некоторых людей с тяжелым острым панкреатитом могут развиться серьезные осложнения.
Острый панкреатит отличается от хронического панкреатита, когда поджелудочная железа постоянно повреждается воспалением в течение многих лет.
Некоторые легкие случаи разрешаются без
Наслаждаетесь предварительным просмотром?
Страница 1 из 1
Рецепты корма для собак с панкреатитом
Чтобы помочь вашей собаке вылечиться от панкреатита, рекомендуется кормить ее специальной диетой. Убедитесь, что вы не покупаете готовый к употреблению корм для собак, который часто содержит большое количество фосфора и жиров, которые могут усугубить состояние. Вот несколько простых рецептов, которые помогут вам вернуть собаке ее нормальное состояние. Конечно, как и в случае любой болезни, которая может быть у вашей собаки, вам нужно показать ее ветеринару, чтобы определить, не панкреатит ли это.
Панкреатит
Панкреатит у собак — это состояние, при котором поджелудочная железа воспаляется, высвобождая несколько пищеварительных ферментов. Степень тяжести может варьироваться от очень легкой до чрезвычайно опасной.
Острый или хронический панкреатит
Острый панкреатит может вызвать долговременное поражение окружающих органов. Хронический панкреатит, однако, является рецидивирующим заболеванием, которое возникает в результате употребления пищи, богатой жирами, или из-за длительного приема определенных лекарств, таких как кортикостероиды.
Другие причины
Другие причины включают травму поджелудочной железы, средний возраст и ожирение. Некоторые породы собак считаются восприимчивыми к этому заболеванию. Апатия, низкий или нерегулярный аппетит, агрессивность и рвота — вот некоторые симптомы, которые можно наблюдать у собак, страдающих панкреатитом.
Профилактика лучше, чем лечение
Лучший способ избежать панкреатита или контролировать его — соблюдать диету с низким содержанием жиров. Домашних животных, у которых в анамнезе был панкреатит или которые склонны к развитию этого состояния, следует кормить диетой с низким содержанием жиров. Сконцентрируйтесь на потере веса для тучных домашних животных.
Домашних животных, у которых в анамнезе был панкреатит или которые склонны к развитию этого состояния, следует кормить диетой с низким содержанием жиров. Сконцентрируйтесь на потере веса для тучных домашних животных.
Какой должна быть диета при панкреатите у собак?
Диета при панкреатите у собак обязательно должна быть с низким содержанием жиров. Рацион должен быть легкоусвояемым и содержать умеренное количество белка. Еда должна быть приготовлена из качественных продуктов. Можно кормить смесью из отварного белого мяса курицы без кожи и белого риса. Белый рис можно давать собаке в небольших количествах. Вместе с рисом можно добавить нежирный творог или постный мясной фарш.
Диета для собак с панкреатитом
По мнению диетологов собак, диета при панкреатите собак может включать белое мясо курицы, постный и нежирный говяжий фарш, говяжье сердце, говяжьи почки, яичные белки, обезжиренный простой йогурт, овсянку, ячмень и творог. Приготовленные овощи, такие как зимние тыквы и сладкий картофель, также могут быть рассмотрены, так как эти продукты содержат мало фосфора и жира.
Рецепт №1
Ингредиенты
- 2 ½ стакана рисовой муки
- 6 ст. нежирный куриный бульон с низким содержанием натрия
- 1 чашка вареных овощей (фасоль, горох, морковь, кабачки или сладкий картофель и многие другие)
Указания
Смешайте все ингредиенты и добавьте немного воды или овощного бульона (при необходимости), чтобы получилось слегка влажное тесто для печенья. Раскатайте тесто, пока оно не станет толщиной в полдюйма, и нарежьте желаемой формы. Выпекать при температуре 350 ° F в течение 20-25 минут, а затем дать им остыть.
Рецепт №2
Ингредиенты
- 1 чашка вареного тушеного мяса или нарезанного нежирного жаркого, слитого жира
- ¾ чашки вареного ячменя
- ¼ чашки вареных цуккини
- ½ стакана нежирного или обезжиренного творога
- ½ ч. л. смеси для пищеварения Берте
Указания
Смешайте все ингредиенты, и блюдо готово к подаче.
Рецепт №3
Ингредиенты
- 1 ½ стакана воды
- 3 унции. фарш из индейки
- ½ стакана риса
- 3 унции. замороженные овощи
Как добраться
Смешайте воду, индейку и рис в кастрюле. Накрываем крышкой и ставим на сильный огонь, пока не закипит. После закипания убавляем огонь и даем покипеть минут 20-25. Время от времени перемешивайте смесь, чтобы проверить готовность ингредиентов. Добавьте замороженные овощи и готовьте еще 10 минут. Дайте ему остыть, прежде чем подавать.
Рецепт №4
Ингредиенты
- 1 миска куриного фарша
- 1 стебель брокколи, нарезанный
- 1 морковь, нарезанная кубиками
- 1 чашка пасты из цельнозерновой муки, приготовленной
- 2 ч. л. оливковое масло
Указания
Нагрейте оливковое масло в воке. Добавьте все ингредиенты и помешивайте жаркое до готовности. Охладите его перед подачей на стол.
Примечание. Хотя брокколи является богатым источником пищевых волокон, воздержитесь от чрезмерного количества пищевых волокон, так как это может быть вредно. Также имейте в виду размер вашей собаки; маленькие собаки, особенно трудно переваривать.
Хотя брокколи является богатым источником пищевых волокон, воздержитесь от чрезмерного количества пищевых волокон, так как это может быть вредно. Также имейте в виду размер вашей собаки; маленькие собаки, особенно трудно переваривать.
Советы по кормлению
Вот что должно состоять в идеальном рационе —
а) ¼ часть — корм с высоким содержанием крахмала
б) ¼ часть — овощи с низким гликемическим индексом
в) ½ часть — нежирные животные белки
- Как упоминалось ранее, необходимо резко снизить содержание жира в пище вашей собаки, когда она выздоравливает от панкреатита.
- Если вы хотите кормить собаку говядиной, убедитесь, что лишний жир слит.
- Убедитесь, что порции еды небольшие, но частые.
- Наконец, вы должны помнить, что каждый из этих рецептов может понравиться или не понравиться вашей собаке. Поэтому постарайтесь внести изменения в эти рецепты, помня о плане питания.
Дайте собаке достаточно времени на восстановление, соблюдайте правила питания и включите программу упражнений с разрешения ветеринара. Ваш любимый компаньон обязательно вернется к нормальной жизни в кратчайшие сроки.
Ваш любимый компаньон обязательно вернется к нормальной жизни в кратчайшие сроки.
Нравится? Поделись!
Dog Health
Получайте обновления прямо в папку «Входящие»
Подпишитесь, чтобы получать последние и лучшие статьи с нашего сайта автоматически каждую неделю (плюс-минус)… прямо на ваш почтовый ящик.
Обновления блога
Адрес электронной почты
*
Таблица диеты для пациентов с острым панкреатитом. Таблица диеты
.
Таблица диеты при остром панкреатите
Ограничения диеты при остром панкреатите — продукты, которые нужно ограничить
Что можно и нельзя есть в диете при остром панкреатите
Продукты, которые можно есть при остром панкреатите
Острый панкреатит Диета План питания
Острый панкреатит относится к внезапному и опасному для жизни заболеванию. Секреция ферментов поджелудочной железы начинает переваривать саму поджелудочную железу, что вызывает сильную боль и воспаление поджелудочной железы. Хотя острый панкреатит поддается лечению, если не обеспечить надлежащий уход, со временем он может стать хроническим. Вы можете добавить продукты, полезные для поджелудочной железы, в план диеты. Поэтому необходимо навязать хорошо соблюдаемый план диеты при остром панкреатите для пациентов, страдающих от него.
Вы можете добавить продукты, полезные для поджелудочной железы, в план диеты. Поэтому необходимо навязать хорошо соблюдаемый план диеты при остром панкреатите для пациентов, страдающих от него.
Предотвращение недоедания, дефицита питательных веществ и оптимизация уровня сахара в крови при одновременной защите от проблем с почками и печенью являются основными целями плана диеты при остром панкреатите поджелудочной железы. Диету при остром панкреатите не начинают в течение 2-3 дней после лечения больного. Они в основном снабжаются жидкостью через капельницу и постепенно переходят на жидкую пищу. Более поздняя диета для больных острым панкреатитом должна быть богата белком, с низким содержанием животных жиров и должна содержать антиоксиданты в больших количествах. Основное внимание должно быть уделено свежим фруктам и овощам, цельнозерновым продуктам и нежирным белкам, содержащим нужное количество витаминов и питательных веществ.
Боли в животе, сопровождающие острый панкреатит, можно облегчить с помощью правильного питания. Также можно избежать хронического характера острого панкреатита. Когда вы боретесь с острым панкреатитом, вы должны избегать трансжирных кислот. Это те, которые нуждаются в дополнительной обработке, которую тело не может сделать в данный момент. Чтобы справиться с острым и хроническим панкреатитом, следуйте плану питания, который может быть полезен при обоих состояниях.
Также можно избежать хронического характера острого панкреатита. Когда вы боретесь с острым панкреатитом, вы должны избегать трансжирных кислот. Это те, которые нуждаются в дополнительной обработке, которую тело не может сделать в данный момент. Чтобы справиться с острым и хроническим панкреатитом, следуйте плану питания, который может быть полезен при обоих состояниях.
Мы составляем план диеты для пациентов с острым панкреатитом, который включает время приема пищи, некоторые рекомендации по питанию и здоровые продукты, перечисленные в этой диетической таблице. Кроме того, какие продукты следует избегать при панкреатите, и какие продукты нельзя употреблять, если вы страдаете от острого панкреатита.
Таблица диеты при остром панкреатите
| Воскресенье | ||
| Завтрак (8:00-8:30 утра) | Aloo Parantha (1,5) + Raita (1 маленькая миска)/ Рисовые хлопья. ) + Райта (1 маленькая миска). | |
| Полдник (11:00–11:30) | 1 чашка нежной кокосовой воды + 1 гуава | |
| Обед (14:00–14:30) | Пропаренный рис (1 чашка) Даал (1/2 стакана) + курица (2 шт. ) карри/карри из соевых бобов (1/2 стакана) + 1/4 свежего лайма + райта (1/3 стакана) ) карри/карри из соевых бобов (1/2 стакана) + 1/4 свежего лайма + райта (1/3 стакана) | |
| Вечер (16:00-16:30) | 1 чашка черного чая/кофе + 2 печенья + запеченная овсяная пакода (3-4) | |
| Ужин (20:00-20:30) | ||
| Понедельник | ||
| Завтрак (8:00-8:30) | 1 ед. миска Вареные овощи. Салат (морковь, лук, горох, чеснок, капуста, грибы/кукуруза) + 1 стакан молока (тонированного) | |
| Полдник (11:00–11:30) | 1 чашка нежной кокосовой воды + 1 яблоко (без кожуры) | |
| Обед (14:00–14:30) | 3 чапати + бенгальский грамм дал (1/2 чашки) + рыбное рагу (1 шт.)/ микс Вег. карри (1/2 стакана) + 1/4 свежего лайма + райта (1 маленькая миска)/жареный простой папад (1) | |
| Вечер (16:00-16:30) | 1 чашка черного чая/кофе + 2 Печенье + Жареные рисовые хлопья (1/2 стакана) | |
| Ужин (20:00-20:30) | 2 Чапати + Ридж-тыква карри/ Рыбное рагу (1/2 стакана) | |
| Вторник | ||
| Завтрак (8:00-8:30) | Пулав с рисовыми хлопьями (1 м :30:00) | 1 чашка нежной кокосовой воды + виноград (1 маленькая миска) |
| обед (14:00-14:30) | ароматизированный рис (1 чашка) + масур даал (1/2 чашки) + рыба (1 шт. ) рагу/карри из змеиной тыквы (1/2 чашки) + 1/4 свежего лайма ) рагу/карри из змеиной тыквы (1/2 чашки) + 1/4 свежего лайма | |
| Вечер (16:00-16:30) | 1 чашка черного чая/кофе + 2 печенья + мур-муре (1/2 стакана) | |
| Ужин (20:00-20:30) | 2 Чапати + Карри из бутылочной тыквы/Рыбное рагу (1/2 чашки) | |
| Среда | ||
| Завтрак (8:05411) 8:30) | Чапати (2) + Вег. карри (1 маленькая миска)/ Рисовые хлопья Пулав (1 м.д. миска) + Райта (1 маленькая миска). | |
| Полдник (11:00–11:30) | 1 чашка нежной кокосовой воды + гранат (1 маленькая миска) | |
| Обед (14:00–14:30) | Khichda-Moong (1 чашка) + жареная рыба (1 шт.)/ жареный парвал (1) n свекла + 1/4 свежего лайма + жареный простой папад (1) | |
| Вечер (16:00-16:30) | 1 чашка черного чая/кофе + 2 печенья + овощи. сэндвич (1шт.) | |
| Ужин (20:00-20:30) | 2 Чапати + Карри Таро/Рыбное (1шт.) тушеное мясо (1/2 чашки) | |
| Четверг | 6 8:00-8:30) | 1 мед. миска Вареные овощи. Салат (морковь, лук, горох, чеснок, капуста, грибы/кукуруза) + 1 стакан молока (тонированного) миска Вареные овощи. Салат (морковь, лук, горох, чеснок, капуста, грибы/кукуруза) + 1 стакан молока (тонированного) |
| Полдник (11:00–11:30) | 1 чашка нежной кокосовой воды + 1 апельсин | |
| Обед (14:00–14:30) | пропаренный рис (1 чашка) + урад даал (1/2) + рыба (1 шт.) тушеное мясо / карри из тыквы (1/2 чашки) + 1/4 свежего лайма + Raita (1 маленькая миска) | |
| Вечер (16:00-16:30) | 1 чашка черного чая/кофе + 2 печенья + вареный черный грамм (1 /2 чашки) | |
| Ужин (20:00-20:30) | 2 Чапати + Грибное карри/Рыбное (1шт.) рагу (1/2 чашки) | |
| Пятница | ||
| Завтрак (8:00-8:30) | Пулав из рисовых хлопьев (1 миску) + Райта (1 маленькая миска) | |
| Полдник (11:00-11:30) | 1 чашка нежной кокосовой воды + 2 чику | |
| Обед (14:00–14:30) | 3 чапати + микс даал (1/2 чашки) + рыба (1 шт.) тушеное мясо/ капуста карри (1/ 2 чашки) + 1/4 свежего лайма + райта (1/3 чашки) | |
| Вечер (16:00-16:30) | 1 чашка черного чая/кофе + 2 печенья + вареный алоо чат (1/2) чашка) | |
| Ужин (20:00-20:30) | 2 Чапати + морковь и свекла карри/ рыба (1 шт. ) рагу (1/2 чашки) ) рагу (1/2 чашки) | |
| суббота | 6 90:5536 90:5436 -8:30) | Чапати (2) + Вег. карри (1 маленькая миска)/ Рисовые хлопья Пулав (1 м.д. миска) + Райта (1 маленькая миска). |
| Полдник (11:00–11:30) | 1 чашка нежной кокосовой воды + 2 (зеленых) сливы | |
| Обед (14:00–14:30) | Ароматный рис (1 чашки) + Раджма (1/2 чашки) + Рыбное рагу (1 шт.)/ Карри из цветной капусты (1/2 чашки) + 1/4 свежего лайма + Райта (1/3 чашки) | |
| Вечер (16:00-16:30) | 1 чашка черного чая/кофе + 2 печенья + жареная чана (1/2 чашки) | |
| Ужин (20:00-20:30) | 2 Чапати + Тыквенное карри/Рыбное (1 шт.) тушеное мясо (1/2 стакана) | |
Острый панкреатит Ограничения по диете – продукты, которые следует ограничить
- Белый хлеб, макаронные изделия, сахар и другие рафинированные продукты строго запрещены .
- Избегайте употребления красного мяса и субпродуктов.

- Держитесь подальше от коммерческих продуктов, содержащих трансжиры, таких как пончики, печенье, выпечка, закуски и т. д.
- Избегайте чая, кофе и пакетированных напитков.
- Жареные продукты, пицца, масло, яйца, картофельные чипсы, сыр и бобы следует избегать любой ценой.
- Следует избегать употребления алкоголя и курения.
- Избегайте сливочного масла, маргарина, топленого масла, жирных молочных продуктов и майонеза.
- Вышеупомянутые продукты богаты простыми углеводами и жирами, которые оказывают давление на поджелудочную железу для секреции панкреатического сока, что может вызвать сильную боль в животе и ухудшить состояние.
Продукты, которые можно и нельзя есть при остром панкреатите.
- Соблюдайте диету с высоким содержанием белка и низким содержанием жиров, не более 30 граммов жира в день.
- Ешьте чаще и меньшими порциями.
- Похудеть (если у вас избыточный вес)
Не есть при панкреатите: диетические ограничения
- Красное мясо, свинина, баранина и утка.

- Кулинарные масла, включая оливковое масло и все жареные продукты.
- Молочные продукты, такие как все сыры, маргарин, масло, сливки, обычное молоко и мороженое.
- Все орехи и ореховое масло.
- Бросьте курить или жевать табак.
- Не употребляйте алкоголь.
Продукты, которые можно есть при остром панкреатите
- Следует употреблять цельные зерна и крупы, поскольку они защищают пищеварение и борются со свободными радикалами, которые повреждают поджелудочную железу.
- Йогурт с низким содержанием жира должен быть важной частью вашего ежедневного рациона, будь то во время еды или в качестве легкой закуски. Овощные супы тоже хороши.
- Шпинат богат железом, поэтому употребляйте его в больших количествах. Черника хороша тем, что богата антиоксидантами, которые борются со свободными радикалами.
- Витамин В важен, поэтому держите в запасе такие продукты, как темные листовые овощи, цельнозерновые продукты и т.
 д.
д. - Жидкости обязательны. Вода, соки и супы — да.
Ваш врач только что порекомендовал мягкую диету. Это что?
Это не универсальное решение, а индивидуальный подход в зависимости от вашего состояния. Некоторые краткосрочные изменения в вашем рационе могут помочь вам вылечиться от проблем с желудочно-кишечным трактом, панкреатита и многого другого.
от Amy Marturana Winderl Writer
Getty Images/John Shepherd
40004. Но в некоторых случаях это именно то, что доктор прописал — буквально. Чтобы помочь вам справиться с определенными заболеваниями или процедурами, ваш врач может порекомендовать вам придерживаться легкой диеты в течение определенного периода времени. Что это означает? Мы попросили экспертов разобрать его и объяснить, как выглядит мягкая диета, как ее можно адаптировать в зависимости от состояния, для улучшения которого она используется, и все остальное, что вам нужно знать.
Что такое мягкая диета?
Первое слово, которое может прийти в голову большинству людей в ответ на этот вопрос, это BRAT — мнемоническая аббревиатура от бананов, риса, яблочного пюре и тостов, которые вы, возможно, помните из детства и которые стали вашей диетой на день или два после кишечной инфекции. . Список допустимо мягких продуктов в BRAT на самом деле длиннее, чем четыре в названии (подумайте также о овсянке, бульоне, соленых крекерах и т. д.), и идея состоит в том, чтобы дать вашему желудку более легко усваиваемые продукты, пока он не сможет переносить ваш обычный ежедневный рацион. транспортные расходы. Но лучше думать о BRAT как о пластыре, а не о диете. Действительно, при ограничениях BRAT в вашем рационе будет не хватать достаточного количества кальция, витамина B12, белка и клетчатки, согласно данным клиники Кливленда в Огайо.
Такое питание в крайнем случае «безопасно в течение нескольких дней, возможно, трех-пяти дней, в случае вирусного гастроэнтерита [или, в просторечии, желудочного гриппа]», — говорит Шахрад Хакимян, доктор медицинских наук, гастроэнтеролог и клинический преподаватель медицины в Медицинской школе Дэвида Геффена в Калифорнийском университете в Лос-Анджелесе, Калифорния. «Риск дефицита питательных веществ в этих условиях низок». Но если симптомы со стороны желудочно-кишечного тракта (ЖКТ) продолжаются, важно пройти обследование у врача, потому что вам могут потребоваться более конкретные диетические изменения (и другие формы лечения). В этом случае вам потребуется консультация диетолога, который знаком с вашим состоянием и может помочь убедиться, что вы по-прежнему получаете нужные питательные вещества, говорит доктор Хакимян.
«Риск дефицита питательных веществ в этих условиях низок». Но если симптомы со стороны желудочно-кишечного тракта (ЖКТ) продолжаются, важно пройти обследование у врача, потому что вам могут потребоваться более конкретные диетические изменения (и другие формы лечения). В этом случае вам потребуется консультация диетолога, который знаком с вашим состоянием и может помочь убедиться, что вы по-прежнему получаете нужные питательные вещества, говорит доктор Хакимян.
Это подводит нас к важному моменту: мягкая диета — это не конкретная диета, а скорее общий термин для описания категории диет, которые должны быть щадящими для пищеварительной системы, — говорит доктор Хакимян. «Это могут быть диеты, обычно рекомендуемые после желудочно-кишечных инфекций, таких как диарейные инфекции, или при других проблемах с ЖКТ», — говорит он.
Хотя многие рекомендации по легкой диете основаны больше на неофициальных данных, чем на научных доказательствах, мягкие диеты, такие как BRAT, годами использовались как средство успокоения кишечника во время стресса или болезни, отмечает Дэниел Фридберг, доктор медицинских наук, доцент. медицины и эпидемиологии в Колледже врачей и хирургов Колумбийского университета им. Вагелоса в Нью-Йорке.
медицины и эпидемиологии в Колледже врачей и хирургов Колумбийского университета им. Вагелоса в Нью-Йорке.
Как правило, цель состоит в том, чтобы избегать продуктов, которые могут раздражать пищеварительную систему и усугублять симптомы. «Острая пища, пища с высоким содержанием жира или даже клетчатка иногда могут быть временно труднее переваривать», — говорит доктор Хакимян. Молочные продукты — еще один распространенный преступник в зависимости от состояния. «Некоторые люди могут стать чувствительными к запаху и вкусу, поэтому такие диеты, как правило, не имеют такого сильного вкуса или запаха, поэтому их легче переносить с точки зрения тошноты и диареи», — добавляет он.
Состояния, при которых щадящая диета приносит пользу
В то время как щадящая диета во всех сферах, как правило, имеет много общего, конкретная направленность щадящей диеты будет варьироваться в зависимости от проблемы со здоровьем, с которой вы имеете дело. «Есть определенные продукты, которые могут вызывать раздражение в зависимости от вашего состояния», — говорит Эшли Гринвальд, доктор медицинских наук, амбулаторный диетолог в Медицинском центре Джонса Хопкинса Бэйвью в Балтиморе, штат Мэриленд.
Вот краткий обзор состояний, при которых может потребоваться легкая диета, и того, как диета может помочь:
Желудочный жук
«При вирусной инфекции нервы в кишечнике могут раздражаться, поэтому у людей могут появляться дополнительные симптомы, такие как диарея и тошнота, когда они едят продукты, которые вызывают большее раздражение», — объясняет доктор Хакимян. В этом случае ваш врач может порекомендовать диету BRAT, пока симптомы не исчезнут. Также может помочь отказ от лактозы.
Панкреатит
Когда пищеварительные ферменты раздражают стенки поджелудочной железы, пищеварительный орган воспаляется, что приводит к боли в животе, тошноте и рвоте. В этом случае рекомендуется низкожировая диета. «Одной из основных задач поджелудочной железы является переваривание жира, поэтому во время острого приступа, когда поджелудочная железа сильно воспалена, мы избегаем жирной пищи, чтобы поджелудочная железа не работала тяжелее, чем должна», — говорит доктор Хакимян.
ГЭРБ
Аббревиатура расшифровывается как гастроэзофагеальная рефлюксная болезнь, и это состояние представляет собой хроническую форму кислотного рефлюкса, при которой желудочная кислота возвращается обратно в пищевод после того, как вы проглотили ее, а не остается в желудке. В этом случае ваш врач порекомендует низкокислотную диету, которая требует избегать таких продуктов, как алкоголь, кофе, мята, острая пища, шоколад, цитрусовые, помидоры и ананас.
Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) представляет собой группу симптомов, включая боль в животе, диарею и/или запор, которые возникают без видимых повреждений желудочно-кишечного тракта, по данным Национального института диабета, болезней органов пищеварения и почек . Эксперты считают, что это вызвано разрывом между кишечником и мозгом. Людям с СРК часто советуют придерживаться диеты с низким содержанием FODMAP. По словам доктора Хакимяна, FODMAP (аббревиатура расшифровывается как ферментируемые олигосахариды, дисахариды, моносахариды и полиолы) — это тип углеводов, которые некоторым людям трудно переваривать. Избегайте: чеснока, лука, бобов, брюссельской капусты, пшеницы, кукурузного сиропа с высоким содержанием фруктозы, чая и некоторых фруктов, включая чернику, грейпфруты и яблоки. По данным Американского колледжа гастроэнтерологии, размер порции также имеет значение и может привести к тому, что определенные продукты перейдут с высокого уровня FODMAP на низкий.
Избегайте: чеснока, лука, бобов, брюссельской капусты, пшеницы, кукурузного сиропа с высоким содержанием фруктозы, чая и некоторых фруктов, включая чернику, грейпфруты и яблоки. По данным Американского колледжа гастроэнтерологии, размер порции также имеет значение и может привести к тому, что определенные продукты перейдут с высокого уровня FODMAP на низкий.
Гастропарез
Это состояние препятствует правильному опорожнению желудка, в результате чего пища остается в желудке и не проходит через него, говорит доктор Хакимян. Он добавляет, что избегание жира, который дольше покидает желудок и труднее перерабатывается, может помочь. Употребление меньшего количества пищи также может быть полезным.
Болезнь Крона со стриктурами
Если болезнь Крона не лечить в течение длительного времени, воспаление может привести к повреждению и рубцеванию, что приводит к стриктурам или участкам сужения в кишечнике. Когда сужение достаточно сильное, оно может вызвать непроходимость кишечника, когда стул не может пройти и его необходимо удалить. По словам доктора Хакимяна, в центре внимания мягкой диеты обычно находится отказ от зеленых листовых овощей и других продуктов, которые содержат большое количество клетчатки и могут застрять в сужении.
По словам доктора Хакимяна, в центре внимания мягкой диеты обычно находится отказ от зеленых листовых овощей и других продуктов, которые содержат большое количество клетчатки и могут застрять в сужении.
Хирургия кишечника
После операции на кишечнике; наложение колостомы или илеостомы; или вспышка дивертикулита, большинство врачей рекомендуют диету с низким содержанием клетчатки, а также отказ от острой и жареной пищи и молочных продуктов, по данным нью-йоркско-пресвитерианского медицинского центра Weill Cornell.
Продукты, которых следует избегать при безвкусной диете
По данным Национальной медицинской библиотеки США, следующие продукты являются распространенными продуктами, от которых врач может порекомендовать вам отказаться, если вы соблюдаете безвкусную диету:
Alcoholic beverages and drinks with caffeine in them
Dried fruits
Foods with a lot of sugar in them
Fried or greasy foods
High-fat dairy
Сильно приправленные, вяленые или копченые мясо и рыба
Соленья, квашеная капуста и другие ферментированные продукты
Сырые овощи и салаты
Семена и орехи
Специи и острые приправы, такие как острый перец и чеснок
Крепкие сыры
Жесткое, волокнистое мясо
зеленый перец и кукуруза
Цельнозерновой хлеб, крекеры или макаронные изделия
Цельнозерновые хлопья или хлопья с отрубями
Помните, какие продукты вам следует избегать, зависит от вашего состояния. «Клетчатка, орехи или семена и даже сырые овощи могут быть триггерами при определенных условиях», — отмечает Гринвальд. «Или, если вы только что получили мешок для стомы или перенесли операцию на желудочно-кишечном тракте, продукты, вызывающие газообразование, такие как брокколи, капуста и цветная капуста, могут вызывать раздражение». Алкоголя, как правило, лучше избегать на любой безвкусной диете, добавляет она.
«Клетчатка, орехи или семена и даже сырые овощи могут быть триггерами при определенных условиях», — отмечает Гринвальд. «Или, если вы только что получили мешок для стомы или перенесли операцию на желудочно-кишечном тракте, продукты, вызывающие газообразование, такие как брокколи, капуста и цветная капуста, могут вызывать раздражение». Алкоголя, как правило, лучше избегать на любой безвкусной диете, добавляет она.
Продукты, которые можно есть на безвкусной диете
Итак, что можно есть на безвкусной диете? В зависимости от ситуации, возможно, некоторые продукты из приведенного выше раздела подойдут на «отлично». Согласно Национальной медицинской библиотеке США, в целом перечисленные ниже продукты безопасны для употребления при умеренной диете:
Хлеб, крекеры и макаронные изделия из рафинированной белой муки
Консервированные фрукты, яблочный соус, бананы и дыни
Приготовленные, консервированные или замороженные овощи
Creamy peanut butter
Eggs
Fruit juices and vegetable juices
Graham crackers and vanilla wafers
Lean meats, such as poultry, whitefish, and shellfish that are steamed, baked
Молочные продукты с низким содержанием жира или обезжиренные
Фруктовое мороженое и желатин
0005
Refined, hot cereals such as Cream of Wheat
Soup, especially broth
Tofu
Weak tea
Drawbacks of a Soft, Bland Diet
The biggest concern with any Ограничительная диета заключается в том, что у вас может развиться дефицит питательных веществ, когда вы отказываетесь от определенных категорий продуктов в течение длительного периода времени, говорит доктор Хакимян. По этой причине «мы хотим, чтобы люди консультировались с диетологом, чтобы убедиться, что они делают это правильно и при этом получают адекватное питание», — говорит он.
По этой причине «мы хотим, чтобы люди консультировались с диетологом, чтобы убедиться, что они делают это правильно и при этом получают адекватное питание», — говорит он.
Очень важно иметь сбалансированную диету с большим количеством белка и большим количеством жидкости, — говорит Гринвальд. Если вам трудно достичь этих целей на диете, прописанной врачом, сообщите об этом своему врачу и попросите направление к диетологу за помощью.
У вас также может наступить период адаптации, когда вы снова вводите определенные продукты после окончания специальной диеты. Чтобы избежать перегрузки вашего организма, Гринвальд рекомендует медленно вводить один продукт за раз, чтобы ваше тело могло постепенно заново привыкнуть к более высокой пищеварительной нагрузке.
И знайте, что некоторые продукты могут по-прежнему вызывать проблемы с желудком и со временем не станут легче перевариваться, добавляет она. Например, определенные продукты всегда могут вызывать кислотный рефлюкс. Со стомой газообразующие овощи всегда могут вызывать обильное газообразование и вызывать у вас дискомфорт. «Обычно есть некоторые продукты, которые всегда вызывают проблемы», — говорит Гринвальд. К счастью, если вы постепенно вводите продукты в рацион, вы можете точно определить триггеры и знать, чего следует избегать в будущем, чтобы вам не пришлось сталкиваться с дискомфортом.
«Обычно есть некоторые продукты, которые всегда вызывают проблемы», — говорит Гринвальд. К счастью, если вы постепенно вводите продукты в рацион, вы можете точно определить триггеры и знать, чего следует избегать в будущем, чтобы вам не пришлось сталкиваться с дискомфортом.
Итог? Помимо того, что вы следуете рекомендациям своего врача о том, что вы должны есть, «общее эмпирическое правило — слушать свое тело», — добавляет доктор Хакимян. «Если вы знаете, что определенные виды пищи значительно ухудшают ваши симптомы, вероятно, было бы неплохо избегать этих продуктов, независимо от того, в каком состоянии вы находитесь».
Диета BRAT: Американская академия семейных врачей. (2020 г.) «Диета BRAT: восстановление после расстройства желудка».
https://familydoctor.org/brat-diet-recovering-from-an-upset-stomach/
Недостаток питательных веществ на диете BRAT: Клиника Кливленда. (2021.) «Когда следует соблюдать диету BRAT?» https://health. clevelandclinic.org/brat-diet/
clevelandclinic.org/brat-diet/
Синдром раздраженного кишечника: Национальный институт диабета, болезней органов пищеварения и почек. (2017.) «Определение синдрома раздраженного кишечника и факты». https://www.niddk.nih.gov/health-information/digestive-diseases/irritable-bowel-syndrome/definition-facts
FODMAP: Американский колледж гастроэнтерологии. (2021.) «Диета с низким содержанием FODMAP». https://gi.org/topics/low-fodmap-diet/
Болезнь Крона со стриктурами: Фонд Крона и колита. (2018.) «Стриктуры». https://www.crohnscolitisfoundation.org/emr/emr-ibd-education-tool/strictures
Диеты с низким содержанием клетчатки после операции на желудочно-кишечном тракте: Нью-Йоркский пресвитерианский медицинский центр Weill Cornell. (nd) «Медицинское питание с низким содержанием клетчатки». https://www.nyp.org/sites/default/files/acquiadam/2020-08/low_fiber_residue_diet_pre-surgery.pdf
Продукты, которых следует избегать, и продукты, которые следует есть: Национальная медицинская библиотека США. (2022.) «Мягкая диета». https://medlineplus.gov/ency/patientinstructions/000068.htm
(2022.) «Мягкая диета». https://medlineplus.gov/ency/patientinstructions/000068.htm
Познакомьтесь с нашим писателем
Эми Мартурана Уиндерл
Эми — независимый журналист и сертифицированный личный тренер. Она охватывает широкий спектр тем, связанных со здоровьем, включая фитнес, состояние здоровья, психическое здоровье, сексуальное и репродуктивное здоровье, питание и многое другое. В ее работе есть
Продукты, которых следует избегать, примерное меню и многое другое
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Узнайте о нашем процессе.
Обновлено 4 сентября 2022 г.
Панкреатит — это повреждение и воспаление поджелудочной железы.
Поджелудочная железа вырабатывает важные ферменты и гормоны, которые помогают переваривать пищу и регулировать уровень сахара в крови.
Это повреждение и воспаление препятствуют нормальной работе поджелудочной железы и могут вызвать множество проблем со здоровьем.
Диета играет важную роль как в профилактике, так и в лечении панкреатита.
В этой статье объясняется, что следует есть и чего избегать при остром и хроническом панкреатите, а также приводится пример меню диеты при панкреатите на 3 дня.
Что такое панкреатит?
Панкреатит может быть острым или хроническим.
Острый панкреатит развивается внезапно и может длиться несколько дней, тогда как хронический панкреатит развивается медленно, в течение месяцев или лет.
Рецидивирующие эпизоды острого панкреатита могут привести к хроническому панкреатиту.
Вы можете испытывать несколько симптомов, связанных с повреждением и воспалением поджелудочной железы, что приводит к панкреатиту.
Симптомы панкреатита включают (1):
- боль в животе
- тошнота
- потеря аппетита
- жирный стул
- непреднамеренная потеря веса
из пищи (2).
При мальабсорбции у вас может быть зловонный, жирный или жирный стул.
Панкреатит может вызвать нарушение всасывания, поскольку он препятствует выработке и секреции поджелудочной железой ферментов и гормонов, необходимых для переваривания и всасывания питательных веществ.
Хронический панкреатит связан с избыточным бактериальным ростом в тонкой кишке (SIBO), состоянием, при котором избыточное количество бактерий обитает в тонкой кишке и вызывает кишечные симптомы, которые также могут вызывать мальабсорбцию (3).
Наиболее распространенными причинами панкреатита являются чрезмерное употребление алкоголя, камни в желчном пузыре и высокий уровень жира в крови, называемого триглицеридами.
Другие факторы, которые могут вызывать панкреатит, включают (1):
- курение
- болезнь почек
- вирусные инфекции, такие как гепатит
- бактериальные инфекции
- генетические нарушения, такие как кистозный фиброз
В других случаях панкреатит может возникать без известной причины.
РЕЗЮМЕ: Панкреатит, который может быть острым или хроническим, может вызывать мальабсорбцию, потерю веса, тошноту, боль в животе и другие неприятные симптомы. Наиболее распространенные причины панкреатита включают чрезмерное употребление алкоголя, камни в желчном пузыре и высокий уровень триглицеридов.
Диета при панкреатите
При остром панкреатите врач может ограничить прием пищи через рот (NPO).
После того, как боль в животе, тошнота и аппетит уменьшатся, ваша диета может быть переведена на прозрачную жидкую диету с последующим переходом на твердую диету с низким содержанием жиров или мягкую диету в течение нескольких дней.
Однако исследования показали, что у людей с легким острым панкреатитом период пребывания в стационаре значительно короче, когда они перешли на твердую диету, по сравнению с прозрачной жидкой диетой (4).
При тяжелом остром панкреатите вам может потребоваться временное питание через зонд для питания, чтобы удовлетворить ваши потребности в питании и снизить риск осложнений, таких как инфекция (5, 6).
После выздоровления от эпизода острого панкреатита существует риск повторения приступов в будущем, а также развития хронического панкреатита (7).
В зависимости от причины панкреатита употребление в пищу определенных продуктов и отказ от других может помочь снизить риск развития рецидивирующих эпизодов острого панкреатита, лучше справиться с любой болью, вызванной этим заболеванием, а также снизить риск других осложнений со здоровьем (8, 9).
РЕЗЮМЕ: При остром панкреатите врач может ограничить прием пищи до тех пор, пока вы не почувствуете себя лучше, прежде чем перевести вас на обезжиренную или мягкую диету. После выздоровления употребление определенных продуктов и отказ от других может помочь снизить риск развития повторяющихся эпизодов панкреатита.
Продукты, которых следует избегать
Независимо от того, вылечились ли вы от острого панкреатита или у вас хронический панкреатит, вы избегаете продуктов, которые могут перегрузить поджелудочную железу или вызвать дальнейшее воспаление.
Продукты с высоким содержанием жиров
Употребление в пищу продуктов с высоким содержанием жиров при панкреатите может вызвать или усилить боль в животе (10).
Это связано с тем, что употребление жирной пищи стимулирует поджелудочную железу к выделению пищеварительных ферментов и гормонов, которые могут привести к ее стрессу и воспалению.
Избегайте или ограничивайте потребление продуктов с высоким содержанием жиров, включая:
- жареные продукты
- жирные молочные продукты
- красное мясо и темное мясо птицы
- чипсы и крекеры
- торты и другие десерты
Продукты с добавлением сахара
Употребление слишком большого количества калорий из добавленных сахаров может повысить уровень триглицеридов в крови, что является одной из основных причин панкреатита (1, 11).
Добавленный сахар – это сахар, добавляемый в пищевые продукты и напитки в процессе производства.
Обычные источники добавленного сахара включают:
- обычные безалкогольные напитки
- конфеты
- пирожные
- фрукты и спортивные напитки
- молочные десерты
- многие виды сухих завтраков
- приправы, такие как кетчуп и соус для барбекю
- специальные кофейные напитки
Чрезмерное потребление добавленных сахаров также связано с развитием диабета, состояния, которому люди с хроническим панкреатитом уже подвержены риску (12).
Алкоголь
Чрезмерное потребление алкоголя является основной причиной как острого, так и хронического панкреатита (1, 2).
Более того, сообщалось, что переход острого панкреатита в хронический чаще всего встречается у людей, регулярно злоупотребляющих алкоголем (13).
Таким образом, вам следует полностью избегать употребления алкоголя при панкреатите.
РЕЗЮМЕ: Избегайте или ограничьте потребление продуктов и напитков, которые могут вызвать нагрузку на поджелудочную железу и причинить дополнительный вред, включая алкоголь и продукты с высоким содержанием жиров и добавленных сахаров.
Пищевые продукты
Соблюдение диеты, богатой фруктами и овощами, нежирными белками и цельнозерновыми продуктами, может помочь улучшить ваш пищевой статус и снизить риск осложнений для здоровья, вызванных панкреатитом.
Фрукты и овощи
Фрукты и овощи являются богатыми источниками витаминов, минералов и клетчатки.
Они также содержат полезные растительные соединения, называемые полифенолами, которые обладают антиоксидантным и противовоспалительным действием.
Несколько исследований выявили связь между потреблением фруктов и овощей и снижением риска развития рака поджелудочной железы (14, 15, 16).
Это важно, так как в одном исследовании сообщалось, что у людей с панкреатитом вероятность развития рака поджелудочной железы в 20 раз выше (17).
Употребляйте в пищу фрукты и овощи разных цветов, так как каждый цвет обеспечивает различные питательные вещества и пользу для здоровья.
Постные белки
Постные белки — это продукты, богатые белком, но с низким содержанием жира.
Употребляйте различные белки животного и растительного происхождения для поддержки иммунной системы и мышечной функции.
К хорошим источникам нежирного белка относятся:
- рыба с белым мясом
- белое мясо птицы без кожи
- простой греческий йогурт
- фасоль, горох и чечевица
- творог с низким содержанием жира
- молоко с низким содержанием жира
Несмотря на более высокое содержание жира, яйца и жирная рыба, такая как лосось, также являются хорошими источниками белка и других полезных питательных веществ.
Цельнозерновые продукты
Подобно фруктам и овощам, цельнозерновые продукты содержат ряд полезных витаминов, минералов и полифенолов.
Цельнозерновые продукты также являются отличным источником клетчатки, которая помогает снизить высокий уровень триглицеридов и поддерживать здоровый уровень сахара в крови (18, 19).).
Examples of whole grains include:
- oatmeal
- popcorn
- quinoa
- brown rice
- bulgur
- buckwheat
- freekeh
- barley
- sorghum
- millet
Products made from these foods like certain виды хлеба, макаронные изделия и сухие завтраки также считаются цельнозерновыми.
РЕЗЮМЕ: Фрукты, овощи, нежирные белки и цельнозерновые продукты обладают противовоспалительным и антиоксидантным действием, которые могут защитить вашу поджелудочную железу от дальнейшего повреждения.
Вот примерное трехдневное меню диеты при панкреатите, которое содержит большое количество фруктов и овощей, нежирных белков и цельнозерновых продуктов:
День 1
- Завтрак: овсянка, приготовленная на воде, банан и яичный белок с нарезанным кубиками перцем
- Полдник: нежирный творог и черника
- Обед: сэндвич с индейкой и ломтиками яблока
- Полдник: соус из йогурта с травами и свежими овощами для макания
- Ужин: Рыбные тако и спаржу
День 2 (веган)
- Завтрак: 1/4 AVOCADO
- SNACK: 1/4 AVOCADO
- SNACK: 1/4 AVOCADO
- .
 салат
салат - Полдник: ломтики яблока и миндаль
- Ужин: тако с манго и черной фасолью
День 3
- 7 40 завтрак: 18oats
054 Закуска:
Сыр с низким содержанием жиров на тосте с нарезанным томатом -
РЕЗЮМЕ: Старайтесь включать в свой рацион различные постные белки, фрукты, овощи и цельнозерновые продукты. Более частые приемы пищи и перекусы небольшими порциями способствуют лучшему пищеварению и уменьшают дискомфорт в желудке.
Полезные добавки при панкреатите
Было показано, что в дополнение к диете людям с панкреатитом полезны добавки с ферментами и антиоксидантами.
Добавки ферментов поджелудочной железы
Добавки ферментов поджелудочной железы содержат ферменты, обычно вырабатываемые поджелудочной железой, которые помогают расщеплять белки, жиры и углеводы.
К ним относятся (20):
- Протеазы.
 Они расщепляют белки на небольшие компоненты, называемые аминокислотами. Двумя первичными протеазами поджелудочной железы являются трипсин и химотрипсин.
Они расщепляют белки на небольшие компоненты, называемые аминокислотами. Двумя первичными протеазами поджелудочной железы являются трипсин и химотрипсин. - Липаза. Этот фермент расщепляет жир на более мелкие компоненты, называемые моноглицеридами и свободными жирными кислотами.
- Амилаза. Этот фермент расщепляет углеводы на более мелкие молекулы сахара.
Было предложено принимать добавки с ферментами поджелудочной железы для облегчения боли при панкреатите и улучшения пищеварения и усвоения питательных веществ (21).
Действительно, исследователи из одного исследования рандомизировали людей с хроническим панкреатитом или у которых часть или вся поджелудочная железа была удалена хирургическим путем, чтобы они принимали рецептурную смесь ферментов поджелудочной железы или плацебо с каждым приемом пищи в течение семи дней (22).
В конце семи дней у тех, кто принимал формулу ферментов поджелудочной железы, наблюдалось значительное улучшение всасывания жиров и белков по сравнению с плацебо.

В другом исследовании были получены аналогичные результаты, демонстрирующие, что та же формула ферментов поджелудочной железы приводит к значительному улучшению симптомов мальабсорбции при приеме во время еды в течение семи дней (23).
Большинство добавок ферментов поджелудочной железы и отпускаемых по рецепту лекарств производятся из поджелудочной железы свиней. Однако вы также можете найти добавки, содержащие пищеварительные ферменты, полученные естественным путем из растений, такие как бромелайн из ананаса и папаин из папайи.
И бромелайн, и папаин помогают переваривать белок.
Пищеварительные ферменты можно купить в Интернете.
Антиоксидантные добавки
Антиоксиданты представляют собой соединения, которые нейтрализуют свободные радикалы, предотвращая или уменьшая их способность вызывать окислительный стресс и повреждать клетки.
Люди с панкреатитом, как правило, имеют высокий уровень окислительного стресса из-за чрезмерного образования свободных радикалов, что способствует возникновению сильной боли, обычно испытываемой.

Однако было показано, что добавки с антиоксидантами облегчают эту боль за счет уменьшения окислительного стресса.
Например, обзор 8 исследований с участием 573 пациентов с панкреатитом показал, что добавки с антиоксидантами в значительной степени связаны с облегчением боли и снижением потребности в обезболивающих препаратах (24).
Примеры антиоксидантных добавок включают:
- селен
- бета-каротин
- витамин С
- витамин Е
- куркумин
- метионин
9 90 вместе.
Одна смесь, эффективность которой была доказана в двух исследованиях, содержит:
- 600 мкг селена
- 540 мг витамина С
- 9000 МЕ бета-каротина
- 270 МЕ витамина Е
- 9
- 99
Хотя антиоксидантные добавки, как правило, хорошо переносятся, они могут вызывать незначительные побочные эффекты, такие как аллергия, головные боли, тошнота, запор и диарея (24).
РЕЗЮМЕ: Дополнение вашего рациона ферментами поджелудочной железы и антиоксидантами может помочь улучшить пищеварение и облегчить боль.

Панкреатит — это повреждение и воспаление поджелудочной железы, препятствующее ее нормальной работе.
Употребление в пищу определенных продуктов и отказ от других может помочь снизить риск развития повторных эпизодов острого панкреатита и лучше контролировать симптомы.
Ограничьте потребление продуктов с высоким содержанием жиров и добавленных сахаров и полностью избегайте употребления алкоголя.
Вместо этого ешьте фрукты и овощи, нежирные белки и цельнозерновые продукты.
В дополнение к здоровому питанию добавки с ферментами поджелудочной железы и антиоксидантами могут помочь улучшить пищеварение и уменьшить боль в животе.
Домашняя диета для собак с панкреатитом [4 простых рецепта]
Отзыв доктора Линды Саймон MVB MRCVS .
Панкреатит — это болезненное воспаление поджелудочной железы, которым одинаково страдают как собаки, так и люди. Это состояние часто возникает в результате чрезмерно жирной диеты. Различают две формы панкреатита: острый и хронический панкреатит.
 Когда у вашей собаки диагностировано это заболевание, вам необходимо знать все о симптомах, о том, как их лечить, и о том, как приготовить полноценный домашний корм для собак на основе диеты при панкреатите собак для вашего драгоценного питомца.
Когда у вашей собаки диагностировано это заболевание, вам необходимо знать все о симптомах, о том, как их лечить, и о том, как приготовить полноценный домашний корм для собак на основе диеты при панкреатите собак для вашего драгоценного питомца.Резюме статьи
Что такое панкреатит у собак?
Поджелудочная железа является жизненно важным органом, который вырабатывает ферменты, используемые для расщепления пищи, которую ест собака. Он лежит на правой стороне тела, рядом с желудком. Этот орган также отвечает за производство и высвобождение инсулина.
Панкреатит может поражать собак любого возраста и породы. Тем не менее, некоторые породы предрасположены, включая пуделя и шнауцера. Острые варианты этого состояния могут оставаться легкими или могут стать геморрагическими. Воспаление поджелудочной железы вызывает попадание пищеварительных ферментов в брюшную полость собаки, что приводит к вторичному повреждению печени, кишечника, желчных протоков и желчного пузыря.

НАЖМИТЕ ЗДЕСЬ: Доступ к ЭКСКЛЮЗИВНЫМ купонам для наших читателей →
Как отмечалось выше, острый панкреатит часто вызывается чрезмерно жирной пищей, но он также может возникнуть спонтанно; не всегда есть четкое объяснение, почему это происходит. Ниже приведены некоторые из общих симптомов этого состояния.
- Тошнота и рвота
- Лихорадка
- Вялость
- Сильная боль в животе
- Снижение аппетита
- Диарея
- Стояние в «молитвенной позе»
Поскольку панкреатит у собак может иметь крайне негативное влияние на пищеварительную систему вашей собаки, важно изучить ее диету и внести правильные изменения, которые защитят ее здоровье. Одним из лучших средств для успокоения собаки с панкреатитом является домашняя диета.
Как лечится панкреатит у собак?
Успешное лечение панкреатита у собак означает обнаружение его на самых ранних стадиях. Если вы заметили какие-либо из вышеперечисленных симптомов, вы должны немедленно показать свою собаку ветеринару.
 Хотя симптомы панкреатита часто могут имитировать другие расстройства пищеварения, важно сначала исключить это серьезное заболевание.
Хотя симптомы панкреатита часто могут имитировать другие расстройства пищеварения, важно сначала исключить это серьезное заболевание.Если у вашей собаки панкреатит в легкой форме, формула лечения предполагает отдых пищеварительной системы. Собаки, у которых рвота, не должны есть, пока рвота не прекратится. Безопасно не давать собаке пищу в течение нескольких дней, хотя вода или внутривенные жидкости необходимы, чтобы избежать обезвоживания.
В некоторых случаях панкреатита собаку необходимо госпитализировать для круглосуточного наблюдения. В случаях такого масштаба собакам дают анальгетики для контроля сильной боли и внутривенное введение жидкостей. Если есть инфекция, антибиотики будут вводиться внутривенно. В некоторых случаях потребуются противовоспалительные препараты, чтобы уменьшить ущерб, причиняемый заболеванием [1].
НАЖМИТЕ ЗДЕСЬ: Получите доступ к ЭКСКЛЮЗИВНЫМ купонам для наших читателей →
Если собаку госпитализируют с панкреатитом, срок госпитализации обычно составляет от двух до четырех дней.
 В течение этого времени корм для собак будет постепенно вводиться снова, как только собака сможет удерживать и еду, и воду. Диеты с высоким содержанием жиров следует избегать любой ценой.
В течение этого времени корм для собак будет постепенно вводиться снова, как только собака сможет удерживать и еду, и воду. Диеты с высоким содержанием жиров следует избегать любой ценой.Каков прогноз для собак с панкреатитом?
Прогноз панкреатита у собак полностью зависит от тяжести состояния и степени его прогрессирования. Если у собаки шок и депрессия, ее прогноз будет не таким хорошим, как у собаки с легким панкреатитом. В случаях легкого панкреатита большинство собак полностью выздоравливают при ограниченном медицинском вмешательстве. Важно немедленно обратиться за медицинской помощью для собак с возможным панкреатитом, потому что это состояние, если его не лечить, может привести к геморрагическому панкреатиту, который может вызвать серьезное повреждение пищеварительной системы и может привести к смерти.
Хотя большинство собак полностью выздоравливают, некоторые страдают от долгосрочных последствий. Если клетки, вырабатывающие пищеварительные ферменты, разрушаются в большом количестве, результатом является внешнесекреторная недостаточность поджелудочной железы.
 С этим состоянием можно справиться, добавляя пищеварительные ферменты к каждому приему пищи. Диабет является еще одним возможным последствием, и это долгосрочное состояние, которое необходимо лечить с помощью инсулина и диеты.
С этим состоянием можно справиться, добавляя пищеварительные ферменты к каждому приему пищи. Диабет является еще одним возможным последствием, и это долгосрочное состояние, которое необходимо лечить с помощью инсулина и диеты.План диеты при панкреатите у собак
Если у вашей собаки диагностирован панкреатит у собак, вы должны быть готовы дать ей диету с низким содержанием жиров. Если его состояние тяжелое, вам нужно убедиться, что в его рационе содержится не более 10% жира. Познакомьтесь с нежирными, богатыми белком продуктами, такими как куриная грудка без кожи, а также с нейтральными углеводами, такими как вареный рис.
Цель состоит в том, чтобы кормить вашу собаку здоровой пищей, которая будет давать ей много энергии, но не будет раздражать пищеварительную систему. Запланируйте увеличение количества сложных углеводов, таких как рис, овсянка и ячмень. Мясо, такое как курица, индейка и нежирная говядина (например, обезжиренный говяжий фарш), также являются хорошим дополнением.

Добавление полезных овощей также полезно. Сладкий картофель и тыква — хороший выбор. Обезжиренный йогурт также следует учитывать, хотя имейте в виду, что многие собаки не переносят лактозу, поэтому это может вызвать расстройство желудка.
В рационе вашей собаки должно быть много белка, умеренное количество полезных углеводов и мало жира. Говяжья почка — еще один очень питательный продукт, который легко вписывается в диету с низким содержанием жира. Говяжья печень тоже подходит, но содержит немного больше жира. Тем не менее, для большинства блюд вам нужно придерживаться очень постного мяса с меньшим количеством жира.
Есть некоторые готовые корма для собак, которые удовлетворяют эти диетические потребности, и некоторым владельцам может быть проще предложить эти заранее приготовленные рационы, особенно если они перегружены заботой о своем плохом питомце. Некоторые владельцы могут беспокоиться о питательной ценности коммерческих кормов. Они могут рассмотреть индивидуальный рецепт от поставщика свежего корма для собак.

Одним из преимуществ домашних рецептов диеты при панкреатите является то, что они с меньшей вероятностью вызывают пищевую аллергию, поскольку содержат меньше ингредиентов. Имейте в виду, что у собаки может быть аллергия на любой ингредиент, включая курицу, говядину и зерновые.
Рецепты домашнего корма для собак при панкреатите собак
Прежде чем я познакомлю вас с некоторыми рецептами домашнего корма для собак при панкреатите собак, я хочу, чтобы вы ознакомились с важной информацией. Не стоит перекармливать собаку, даже здоровой домашней едой! Кормление его слишком большим количеством пищи может усугубить его панкреатит и повредить его пищеварительную систему.
Проконсультируйтесь с ветеринаром, прежде чем давать собаке какие-либо продукты. У каждого человека будут разные потребности, и ваш ветеринар может посоветовать вам работать вместе с кинологом, если вы планируете готовить дома. В долгосрочной перспективе диеты должны быть адаптированы к каждому человеку, чтобы предотвратить дефицит и обеспечить удовлетворение всех потребностей в питании.
 Питательные вещества, такие как йод, кальций, цинк и фосфор, могут нуждаться в добавках, в зависимости от возраста и породы вашей собаки.
Питательные вещества, такие как йод, кальций, цинк и фосфор, могут нуждаться в добавках, в зависимости от возраста и породы вашей собаки.Ветеринар может также порекомендовать добавить в рацион вашей собаки некоторые пищеварительные ферменты, в том числе панкреатин, L-глютамин и смесь для пищеварения Берте.
НАЖМИТЕ ЗДЕСЬ: Получите доступ к ЭКСКЛЮЗИВНЫМ купонам для наших читателей →
В некоторых случаях вам потребуется изменить график кормления вашей собаки. Вместо пары больших приемов пищи ему нужно есть несколько небольших приемов пищи в течение дня. Ниже приведены некоторые рецепты, которыми вы можете кормить свою собаку, чтобы помочь ей во время приступа панкреатита. Попробуйте один рецепт за раз и посмотрите, как ваша собака отреагирует на введение новых продуктов. Если его симптомы усиливаются, поговорите со своим ветеринаром, прежде чем продолжить.
Первый рецепт
- Одна чашка вареной курицы без добавок
- 1/2 чашки обезжиренного йогурта без добавок
- 1/2 чашки вареных кабачков
- 3/4 чашки вареного нарезанного картофеля
Смешайте все ингредиенты и подавайте собаке слегка подогретым.
 Вам нужно будет кормить свою собаку одной чашкой этого рецепта на каждые двадцать фунтов веса.
Вам нужно будет кормить свою собаку одной чашкой этого рецепта на каждые двадцать фунтов веса.Второй рецепт
- Одна чашка нежирного ростбифа (или нежирного говяжьего фарша)
- 1/2 стакана простого обезжиренного творога или творога с низким содержанием жира
- 1/4 стакана вареных кабачков без добавок
- 3/4 стакана вареного ячменя
- 1/2 чайной ложки смеси Berte’s Digestion Blend
вкусный и полезный вариант между всем скучным белым мясом курицы! Убедитесь, что кабачки и говядина достаточно мелко нарезаны. Смешайте все ингредиенты и подавайте одну чашку на двадцать фунтов веса.
Рецепт третий
- Одна чашка вареной куриной грудки
- Одна чашка простого вареного белого риса
- 1/2 чашки простого обезжиренного творога
Хотя это может показаться пресным, этот рецепт курицы является основным блюдом при панкреатите. Эта диета особенно хороша для тех, у кого жидкий стул. Смешайте нарезанную куриную грудку с рисом и творогом до однородности.
 Кормите одну чашку на двадцать фунтов.
Кормите одну чашку на двадцать фунтов.НАЖМИТЕ ЗДЕСЬ: Доступ к ЭКСКЛЮЗИВНЫМ купонам для наших читателей →
Рецепт четвертый
- Один фунт приготовленных нарезанных куриных бедер (удалить кожу и жир)
- 2 1/2 чашки приготовленного белого риса
- 1/2 чашки приготовленной нарезанной зеленой фасоли
- 1/2 чашки приготовленной нарезанной моркови
- 1/2 стакана вареных зародышей пшеницы
Тщательно смешайте все ингредиенты. Подавайте собаке одну чашку на каждые двадцать фунтов ее веса.
Вы должны попробовать один рецепт за раз и посмотреть, как отреагирует ваша собака. Кормите его небольшим количеством пищи в течение дня. Собаки с панкреатитом лучше реагируют, когда их кормят небольшими порциями, а не большими. Меньшие порции меньше нагружают его пищеварительную систему и могут помочь предотвратить рвоту.
Как владелец собаки, вы должны следить за любыми признаками проблем с пищеварением у вашей собаки, как только вы начнете кормить ее одним из вышеперечисленных рецептов.
 Если вы заметили какие-либо из следующих симптомов, важно немедленно обратиться к ветеринару за ответами. Ваш ветеринар предложит лучшее лечение состояния вашей собаки и поможет вам научиться хорошо справляться с ним.
Если вы заметили какие-либо из следующих симптомов, важно немедленно обратиться к ветеринару за ответами. Ваш ветеринар предложит лучшее лечение состояния вашей собаки и поможет вам научиться хорошо справляться с ним.- Рвота непереваренной пищей
- Непереваренная пища в фекалиях
- Запор, газы или диарея
- Боль в животе и/или вздутие живота
- Задержка развития
- Чрезмерная жажда и мочеиспускание
Не игнорируйте вышеуказанные симптомы. Вашей собаке нужно, чтобы вы были ее защитником. Если приведенные выше рецепты не работают, может потребоваться дальнейшее вмешательство ветеринара.
НАЖМИТЕ ЗДЕСЬ: Доступ к ЭКСКЛЮЗИВНЫМ купонам для наших читателей →
Часто задаваемые вопросы о панкреатите собак
Если у вашей собаки диагностирован панкреатит собак, постарайтесь не паниковать. Да, это серьезное заболевание, и оно требует лечения у ветеринара. Как владелец собаки, вы, вероятно, сильно беспокоитесь о здоровье своей собаки и имеете много вопросов, на которые вам нужно найти ответы.
 Ниже приведены некоторые из наиболее часто задаваемых вопросов о панкреатите у собак.
Ниже приведены некоторые из наиболее часто задаваемых вопросов о панкреатите у собак.Полезна ли вареная курица для собак с панкреатитом?
Вареная курица — один из самых безопасных и лучших продуктов для собак с панкреатитом. Это выбор корма, который вы можете смело предлагать своей собаке. Вы должны попробовать обычную вареную куриную грудку, прежде чем вводить какой-либо из рецептов выше. Ваша собака должна легко переваривать эту пищу.
Полезен ли сладкий картофель для собак с панкреатитом?
Сладкий картофель — еще одна полезная еда при панкреатите у собак. Сладкий картофель содержит много клетчатки и мало жира, что делает его отличным выбором для здорового питания. Если вы соедините сладкий картофель и белую рыбу, такую как треска, у вашей собаки будет идеальная еда с высоким содержанием белка и клетчатки, без увеличения потребления жира.
Можно ли есть морковь собакам с панкреатитом?
Если у вашей собаки диагностирован панкреатит, морковь является одним из лучших продуктов для перекуса, и ее можно включить в некоторые из приведенных выше рецептов.
 В моркови мало калорий и жира, но она содержит полезные витамины и минералы, полезные для пищеварительной системы собаки. Ваш ветеринар должен быть рад, если вы предложите морковь, особенно если она приготовлена.
В моркови мало калорий и жира, но она содержит полезные витамины и минералы, полезные для пищеварительной системы собаки. Ваш ветеринар должен быть рад, если вы предложите морковь, особенно если она приготовлена.Что могут есть собаки с панкреатитом?
В острой стадии панкреатит может мешать собаке нормально есть. Если ваша собака поначалу не может есть, ее, скорее всего, госпитализируют и проведут внутривенную терапию, пока она не начнет восстанавливаться. После того, как он начнет поправляться, вы можете ввести такие продукты, как белый рис, вареная куриная грудка, ячмень, морковь и сладкий картофель. Обязательно следите за симптомами вашей собаки и отведите ее к ветеринару, если у нее начинают проявляться признаки приступа поджелудочной железы.
Если вы закажете еду в одной из лучших служб доставки корма для собак, они, как правило, приготовят еду для вашей собаки, если она страдает от таких заболеваний, как панкреатит.
Защитите здоровье пищеварительной системы вашей собаки
Хотя панкреатит собак, несомненно, является серьезным заболеванием, у большинства собак его можно эффективно лечить.

- Протеазы.

 Продукты измельчаются с помощью терки. Компоненты блюда соединяются и заправляются нежирным йогуртом.
Продукты измельчаются с помощью терки. Компоненты блюда соединяются и заправляются нежирным йогуртом.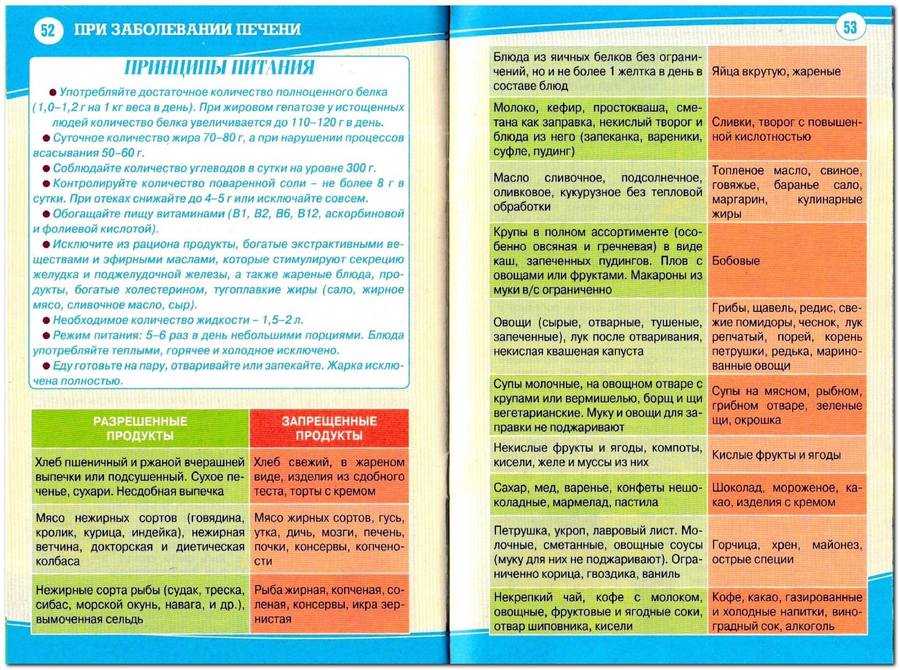 Это позволяет уменьшить отечность поджелудочной железы, что способствует не только нормализации состояния тканей, но и восстановлению их функций;
Это позволяет уменьшить отечность поджелудочной железы, что способствует не только нормализации состояния тканей, но и восстановлению их функций; Готовить их можно из манной, рисовой, овсяной, гречневой крупы. Варить их нужно на воде, но уже в готовое блюдо можно добавить немного сливочного масла или молока;
Готовить их можно из манной, рисовой, овсяной, гречневой крупы. Варить их нужно на воде, но уже в готовое блюдо можно добавить немного сливочного масла или молока; Допустимо есть куриные, перепелиные яйца в виде омлетов, приготовленных на пару, в отварном виде;
Допустимо есть куриные, перепелиные яйца в виде омлетов, приготовленных на пару, в отварном виде; Такие дары природы могут стать причиной вздутия живота;
Такие дары природы могут стать причиной вздутия живота; При употреблении таковых высок риск обострения болезни или появления ее осложнений;
При употреблении таковых высок риск обострения болезни или появления ее осложнений;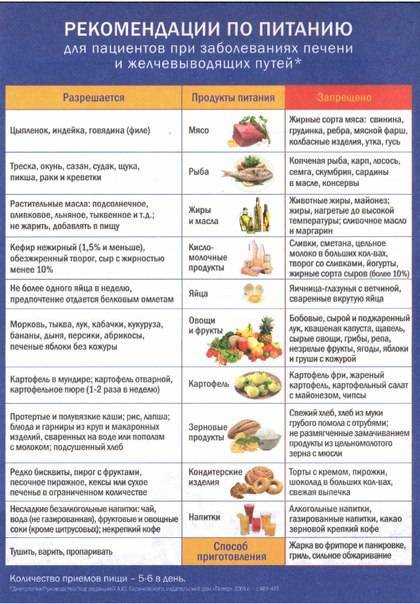 Рыбная котлета, приготовленная на пару, цветная капуста. Запить еду можно компотом. Заменить эти блюда допускается запеканками, суфле, омлетом, мясными рулетами, отварными или запеченными рыбой, мясом из списка разрешенных сортов, овощными, крупяными гарнирами. Важно, чтобы ужин был не тяжелым для пищеварения, но пища содержала достаточное количество углеводов, белков;
Рыбная котлета, приготовленная на пару, цветная капуста. Запить еду можно компотом. Заменить эти блюда допускается запеканками, суфле, омлетом, мясными рулетами, отварными или запеченными рыбой, мясом из списка разрешенных сортов, овощными, крупяными гарнирами. Важно, чтобы ужин был не тяжелым для пищеварения, но пища содержала достаточное количество углеводов, белков;






 Поджелудочная любит холод и голод, а вот желчный, напротив, поэтому стоит понять, что происходит в организме.
При обострении панкреатита из рациона исключаются жиры, белки. Несколько дней диета состоит из слизистых каш: овсяная, рисовая. Отвары из овсяных круп весьма полезны, так как способствуют выведению свинца из организма через кишечник. Овощи вареные или приготовленные на пару, перетертые: батат, кабачок, морковь, цветная капуста, тыква, сельдерей. Через несколько дней добавляется качественный легкоперевариваемый белок: говядина, телятина, курица, индейка, кролик, треска в виде котлет и тефтелей. И затем уж возвращаются жиры: сливочное и растительное масло. Поджелудочная железа не любит: капусту белокочанную, лук, чеснок, соленые и консервированные овощи, редьку, репу, редис, томаты, острые и жгучие специи, кофе, какао, шоколад, копчености и жирные продукты, грибы. Принципиально следует исключить алкоголь, потому как этанол и продукты его метаболизма действуют разрушающее на ткань железы, вследствие чего происходит нарушение секреции и биохимического состава панкреатического сока».
Поджелудочная любит холод и голод, а вот желчный, напротив, поэтому стоит понять, что происходит в организме.
При обострении панкреатита из рациона исключаются жиры, белки. Несколько дней диета состоит из слизистых каш: овсяная, рисовая. Отвары из овсяных круп весьма полезны, так как способствуют выведению свинца из организма через кишечник. Овощи вареные или приготовленные на пару, перетертые: батат, кабачок, морковь, цветная капуста, тыква, сельдерей. Через несколько дней добавляется качественный легкоперевариваемый белок: говядина, телятина, курица, индейка, кролик, треска в виде котлет и тефтелей. И затем уж возвращаются жиры: сливочное и растительное масло. Поджелудочная железа не любит: капусту белокочанную, лук, чеснок, соленые и консервированные овощи, редьку, репу, редис, томаты, острые и жгучие специи, кофе, какао, шоколад, копчености и жирные продукты, грибы. Принципиально следует исключить алкоголь, потому как этанол и продукты его метаболизма действуют разрушающее на ткань железы, вследствие чего происходит нарушение секреции и биохимического состава панкреатического сока».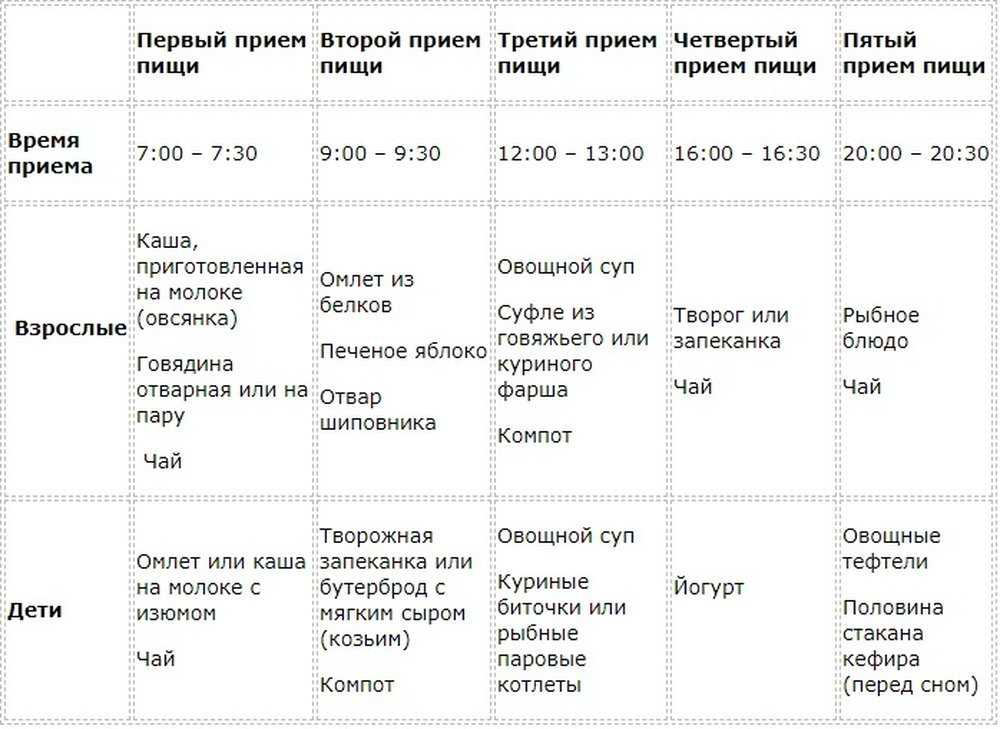
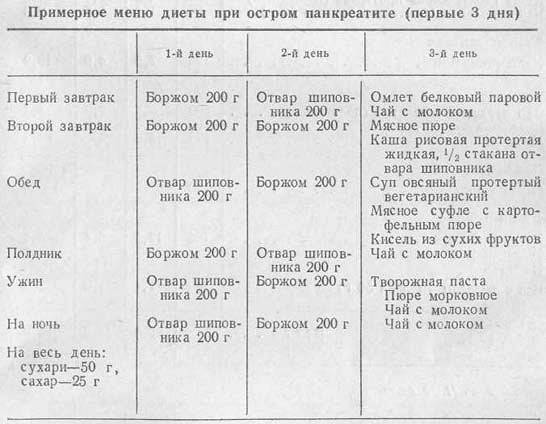


 д.
д. салат
салат Они расщепляют белки на небольшие компоненты, называемые аминокислотами. Двумя первичными протеазами поджелудочной железы являются трипсин и химотрипсин.
Они расщепляют белки на небольшие компоненты, называемые аминокислотами. Двумя первичными протеазами поджелудочной железы являются трипсин и химотрипсин.


 Когда у вашей собаки диагностировано это заболевание, вам необходимо знать все о симптомах, о том, как их лечить, и о том, как приготовить полноценный домашний корм для собак на основе диеты при панкреатите собак для вашего драгоценного питомца.
Когда у вашей собаки диагностировано это заболевание, вам необходимо знать все о симптомах, о том, как их лечить, и о том, как приготовить полноценный домашний корм для собак на основе диеты при панкреатите собак для вашего драгоценного питомца.
 Хотя симптомы панкреатита часто могут имитировать другие расстройства пищеварения, важно сначала исключить это серьезное заболевание.
Хотя симптомы панкреатита часто могут имитировать другие расстройства пищеварения, важно сначала исключить это серьезное заболевание. В течение этого времени корм для собак будет постепенно вводиться снова, как только собака сможет удерживать и еду, и воду. Диеты с высоким содержанием жиров следует избегать любой ценой.
В течение этого времени корм для собак будет постепенно вводиться снова, как только собака сможет удерживать и еду, и воду. Диеты с высоким содержанием жиров следует избегать любой ценой. С этим состоянием можно справиться, добавляя пищеварительные ферменты к каждому приему пищи. Диабет является еще одним возможным последствием, и это долгосрочное состояние, которое необходимо лечить с помощью инсулина и диеты.
С этим состоянием можно справиться, добавляя пищеварительные ферменты к каждому приему пищи. Диабет является еще одним возможным последствием, и это долгосрочное состояние, которое необходимо лечить с помощью инсулина и диеты.

 Питательные вещества, такие как йод, кальций, цинк и фосфор, могут нуждаться в добавках, в зависимости от возраста и породы вашей собаки.
Питательные вещества, такие как йод, кальций, цинк и фосфор, могут нуждаться в добавках, в зависимости от возраста и породы вашей собаки. Вам нужно будет кормить свою собаку одной чашкой этого рецепта на каждые двадцать фунтов веса.
Вам нужно будет кормить свою собаку одной чашкой этого рецепта на каждые двадцать фунтов веса. Кормите одну чашку на двадцать фунтов.
Кормите одну чашку на двадцать фунтов. Если вы заметили какие-либо из следующих симптомов, важно немедленно обратиться к ветеринару за ответами. Ваш ветеринар предложит лучшее лечение состояния вашей собаки и поможет вам научиться хорошо справляться с ним.
Если вы заметили какие-либо из следующих симптомов, важно немедленно обратиться к ветеринару за ответами. Ваш ветеринар предложит лучшее лечение состояния вашей собаки и поможет вам научиться хорошо справляться с ним. Ниже приведены некоторые из наиболее часто задаваемых вопросов о панкреатите у собак.
Ниже приведены некоторые из наиболее часто задаваемых вопросов о панкреатите у собак. В моркови мало калорий и жира, но она содержит полезные витамины и минералы, полезные для пищеварительной системы собаки. Ваш ветеринар должен быть рад, если вы предложите морковь, особенно если она приготовлена.
В моркови мало калорий и жира, но она содержит полезные витамины и минералы, полезные для пищеварительной системы собаки. Ваш ветеринар должен быть рад, если вы предложите морковь, особенно если она приготовлена.