Содержание
Диета при панкреатите поджелудочной железы у взрослых
Панкреатит — опасное заболевание, воспаление поджелудочной железы (ПЖ), при котором ферменты, необходимые для расщепления пищи, не выводятся в кишечник, а остаются в самой железе, что постепенно разрушает ее. Это не просто диагноз, а полное изменение жизни человека, особенно в плане питания и привычек.
Как питаться при панкреатите?
Основу питания составляет диета №5п, разработанная с учетом продуктов, которые минимально нагружают поджелудочную и содержат необходимые микроэлементы для ее восстановления.
При панкреатите надо придерживаться следующих принципов:
- питаться надо часто, но понемногу, пять или шесть раз в день;
- переедать нельзя, идеально, если после еды присутствует легкое чувство голода;
- достаточное количество белка и углеводов, сниженное количество жиров;
- пища не должна быть сильно горячей или холодной;
- жевать пищу надо тщательно, при обострении еду измельчают, например, блендером.

Совет: после снятия обострения, пищу лучше не измельчать, а пережевывать самостоятельно. В слюне содержатся ферменты, которые помогают работе органов пищеварения.
Что нельзя?
Исключается еда, которая раздражает пищеварительную систему и усиливает секрецию железы. Запрещены не только отдельные продукты, но и некоторые способы приготовления. Нельзя есть пищу жареную на масле, острую, пряную, маринованную, сильно соленую или сладкую. Консервы, соленья, жирное мясо и рыба наваристые бульоны, холодец — запрещены.
Одно из основных противопоказаний — алкоголь. Даже слабоалкогольные и безалкогольные напитки, например, пиво, ухудшают состояние железы и могут вызвать приступ. Алкоголь для поджелудочной — это яд.
Свежие овощи, ягоды и фрукты содержат грубые пищевые волокна, которые трудно перевариваются. Желудочный сок и пищеварительные ферменты, под воздействием содержащихся в них кислот, начинают усиленно вырабатываться. Это перегружает поджелудочную и неблагоприятно сказывается на работе желудка и кишечника.
Свежевыжатые соки избавлены от грубых волокон, но содержание кислот такое же. Сок можно употреблять во время стойкой ремиссии и только разведенным водой.
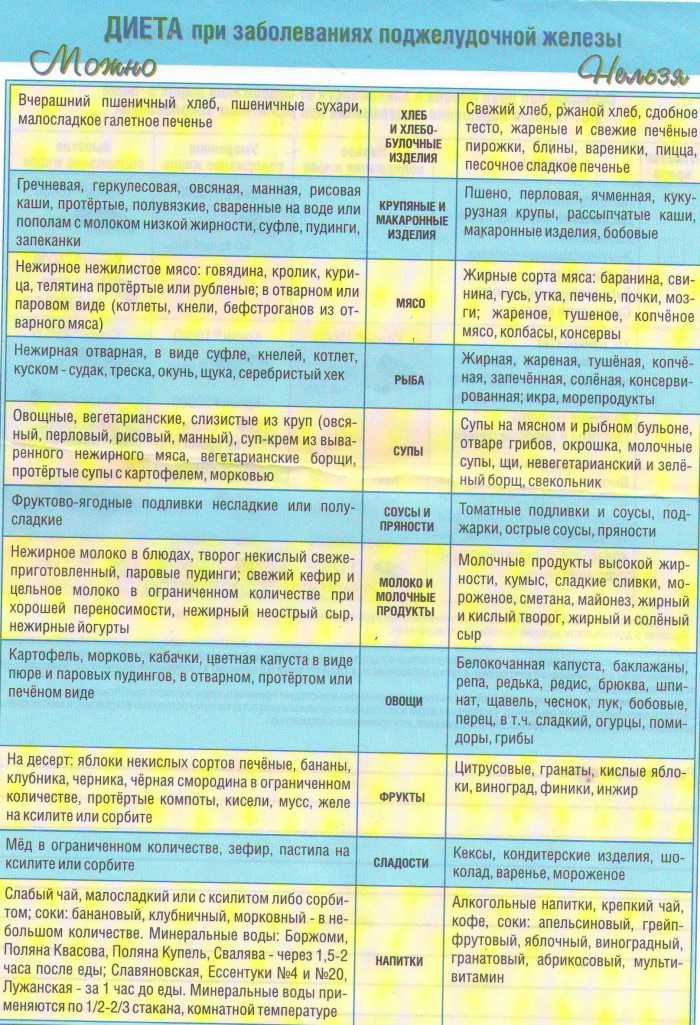
Запрещенные продукты, которые желательно исключить полностью
- Мясо. Свинина, баранина, гусиное и утиное мясо, сало, колбасы и другие мясные изделия и полуфабрикаты.
- Напитки с кофеином. Кофе, какао, энергетики.
- Овощи и фрукты. Бобовые, помидоры, капуста, редька, чеснок, виноград, бананы, цитрусовые, щавель, шпинат, ревень, кислые фрукты и ягоды, грибы.
- Сладкое. Торты, пирожные, сдобная выпечка, газированные напитки, пакетированные соки, мороженое, конфеты.
- Любая свежая выпечка, ржаной хлеб.
- Фабричные соусы, майонез, горчица, кетчуп и подобные им.
- Крупы. Кукурузная, пшено, ячневая.
- Рыба. Все жирные сорта, консервы, икра.

Совет: жареную еду, например, мясо можно заменить приготовленной на гриле. При таком способе приготовления большая часть жира из него уходит.
Чем можно питаться?
Основной упор в приготовлении диетических блюд делается на варку, тушение, запекание и готовку на пару. Пища должна быть мягкой, без крупных кусков. Предпочтение отдается белковой пище, овощам, кашам на воде.
Из овощей готовят гарниры, супы, пюре, они обеспечивают организм необходимыми витаминами и микроэлементами. Овощные гарниры хорошо сочетаются с мясными и рыбными блюдами.
Мясные блюда лучше всего готовить в механически щадящем виде. Например, паровых котлеты, рулеты, фрикадельки. В таких блюдах мясо пропускается через мясорубку, что облегчает пережевывание пищи и дальнейшее ее усвоение.
Список разрешенных продуктов при панкреатите
- Мясо. Говядина, курица, индейка, кролик. Оно должно быть без жировых прослоек и шкурки. Из птицы лучше всего использовать грудку.

- Рыба. Хек, путассу, минтай, судак, щука, треска, окунь, сазан. Рыбу отваривают или готовят на пару, делают рыбные котлеты.
- Крупы. Гречка, манка, рис, овсяные хлопья. Каши готовят на воде или пополам с молоком. Также крупу добавляют в супы.
- Овощи. Тыква, кабачки, морковь, цветная капуста, огурцы, зеленый горошек, свекла. Отварные, на пару, запеченные. Можно делать овощные пюре, запеканки, добавлять в супы.
- Молочные продукты. Натуральные нежирные йогурты без добавок, ряженка, кефир, нежирные творог, сыр и сметана. Молоко добавляется к кашам.
- Хлеб и хлебобулочные изделия. Хлеб пшеничный, первого или второго сорта, вчерашний или подсушенный. Печенье галетное.
- Яйца. Перепелиные или куриные. На первых стадиях лечения в виде белкового омлета. Постепенно добавляют к питанию цельное яйцо, сваренное всмятку.
- Фрукты. Любые, кроме запрещенных.
 Запекают, варят компоты, кисели, делают муссы, желе, пастилу. В начале лечения рекомендуется есть без кожуры.
Запекают, варят компоты, кисели, делают муссы, желе, пастилу. В начале лечения рекомендуется есть без кожуры. - Напитки. Некрепкий чай, настой шиповника, негазированная минеральная вода, компоты. При улучшении можно пить разбавленные водой соки из тыквы, моркови или некислых фруктов.
- Масло. Подсолнечное рафинированное, оливковое, льняное. Масла используют для приготовления блюд и заправки салатов. Сливочное масло в ограниченном количестве.
Совет: если после употребления продукта возникают неприятные ощущения, например, тяжесть или изжога, то лучше от него отказаться. Даже если он в разрешенном списке.
Как питаться в острой стадии панкреатита?
Во время приступа человек ощущает сильные боли, тяжесть, пропадает аппетит. Лучший вариант в этой стадии — 2–3 дня голода. Нагрузка на поджелудочную железу не идет, обострение снижается. Обязательно пить много жидкости: слабый чай, негазированная минеральная вода. При необходимости, назначают внутривенное питание.
При необходимости, назначают внутривенное питание.
После голодания в первые дни понемногу вводят простые блюда, преимущественно каши, протертые, в виде пюре. Температура еды должна быть примерно равна температуре тела.
Далее питание понемногу становится разнообразнее и калорийнее. Добавляют обезжиренный творог, вареное мясо птицы, протертое или в виде паровых котлет, паровой омлет из яичного белка. Блюда вводят постепенно, наблюдая за реакцией организма и самочувствием человека.
В период после обострения можно есть отварные или запеченные овощи, нежирные молочные продукты, растительные масла, кролик, говядина. Меню постепенно расширяется до традиционного диетического.
Совет: Дробный диетический режим питания рекомендуется соблюдать 6–12 месяцев после обострения. В это время происходит восстановление поджелудочной железы.
Особенности питания при хроническом панкреатите
При хроническом течении заболевания диета используется для профилактики обострений. Любое нарушение рекомендаций может привести к приступу. Диета превращается в привычное повседневное питание и человек уже не испытывает дискомфорта или ухудшения качества жизни.
Любое нарушение рекомендаций может привести к приступу. Диета превращается в привычное повседневное питание и человек уже не испытывает дискомфорта или ухудшения качества жизни.
Весной или осенью надо полностью переходить на питание по диете №5п, на период от двух недель до одного месяца. Это поможет разгрузить поджелудочную и улучшит работу пищеварительной системы. В это время обострение может появиться буквально ниоткуда, даже без сильных нарушений в питании.
Совет: список запрещенных продуктов актуален всегда, даже если стадия ремиссии длится уже несколько лет.
Плюсы диеты при панкреатите
Основное преимущество диеты при заболеваниях поджелудочной железы — это переход на здоровое питание. Исключение вредной пищи благоприятно сказывается на всем организме. Улучшается работа печени, кишечника, желудка. Происходит «очищение» тела человека, снижается холестерин, повышается работоспособность и общий тонус.
Полный или практически полный отказ от алкоголя, как основного врага ПЖ, снижает нагрузку на сердечно-сосудистую систему. Человек начинает «прислушиваться» к своему организму, заботиться о нем, что значительно повышает качество и продолжительность жизни.
Человек начинает «прислушиваться» к своему организму, заботиться о нем, что значительно повышает качество и продолжительность жизни.
Совет: лучше не воспринимать лечебное питание как вынужденное ограничение, а попытаться осознать то, для чего это делается и какой результат принесет.
Минусы диеты при панкреатите
Главный минус заключается в необходимости постоянного контроля питания, отказа от привычных, любимых блюд. Психологически это тяжело.
Возможны трудности с пониманием проблемы у остальных членов семьи. Надо готовить в двойном объеме: одна еда для себя, другая для близких.
Однообразие в еде тоже может стать минусом. На самом деле, выбор диетических блюд огромен и это не такая проблема, как может показаться на первый взгляд.
Совет: можно приобщить членов семьи к диетическому питанию хотя бы в части блюд. Показать, что еда на диете может быть очень вкусной и разнообразной.
Примерное меню на неделю
Блюда из списка можно менять местами, убирать, добавлять другие.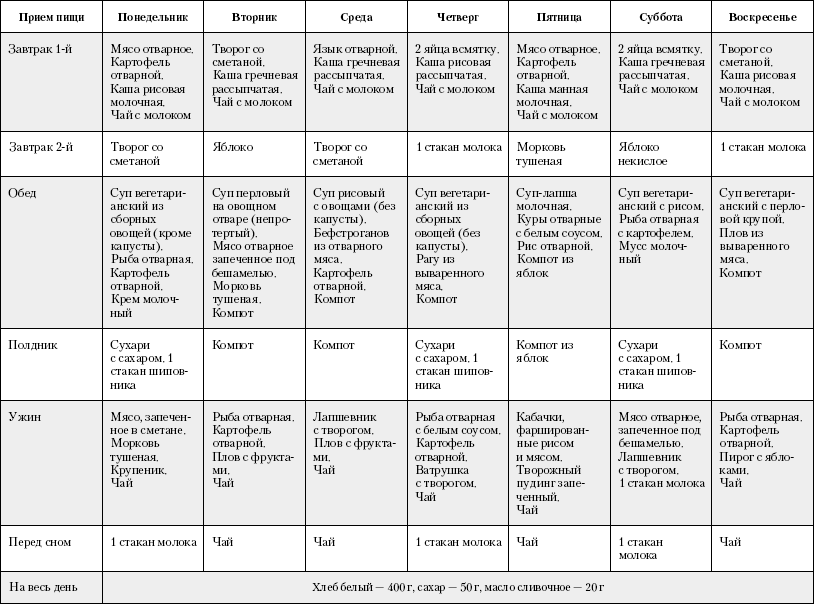 Это не строгая рекомендация, а примерный план разнообразного питания. Также нашими диетологами был составлен индивидуальный рацион питания “стол № 5” с доставкой.
Это не строгая рекомендация, а примерный план разнообразного питания. Также нашими диетологами был составлен индивидуальный рацион питания “стол № 5” с доставкой.
Понедельник
Завтрак: овсяная каша на молоке пополам с водой, нежирный сыр, кисель без сахара.
Перекус: творог обезжиренный с яблоком.
Обед: отварной рис с кусочком рыбы, приготовленной на пару.
Полдник: яблочное пюре.
Ужин: салат из отварной свеклы, мясная паровая котлета
Вторник
Завтрак: вермишель вареная, вареное мясо, каша.
Перекус: несладкие сухофрукты, напиток, сухарик.
Обед: овощной суп, рыба на пару, печеное яблоко.
Полдник: обезжиренный творог, напиток фруктовый.
Ужин: мясное суфле на пару, макароны, некрепкий чай.
Среда
Завтрак: салат из отварных овощей, фрикадельки куриные на пару.
Перекус: баночка овощного детского питания.
Обед: рагу овощное, отварная грудка индейки.
Полдник: запеченное яблоко, стакан ряженки.
Ужин: творожный пудинг со сметаной, чай.
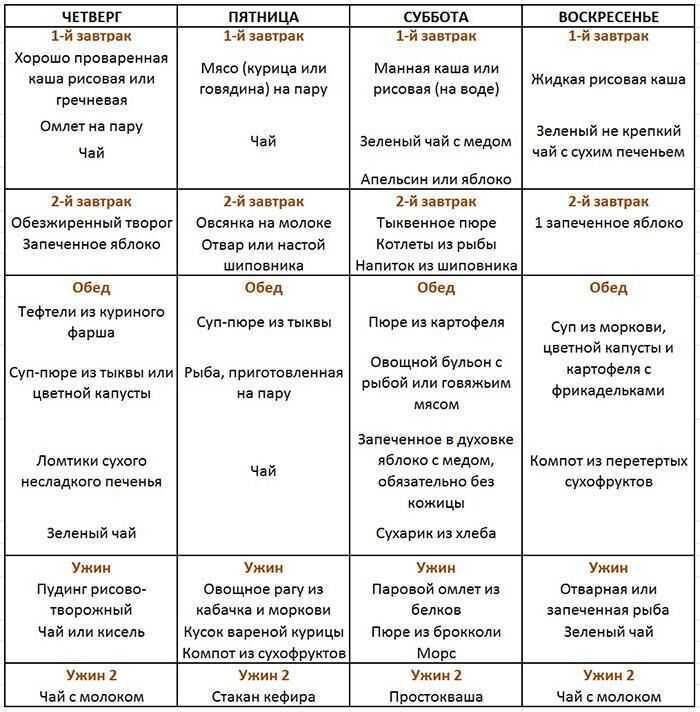
Четверг
Завтрак: куриная грудка на пару, отвар шиповника.
Перекус: фруктовый кисель.
Обед: рагу из овощей, отварная говядина, компот из сухофруктов.
Полдник: стакан кефира.
Ужин: омлет из белков 3 яиц с молоком, отвар шиповника.
Пятница
Завтрак: сухие галеты с сыром, отвар шиповника.
Перекус: творог нежирный 150 гр, чай.
Обед: суп-пюре овощной, рыба на пару.
Полдник: фруктовый кисель.
Ужин: мясные фрикадельки на пару, тушеные овощи.
Суббота
Завтрак: творожный пудинг со сметаной, чай.
Перекус: желе фруктовое, отвар шиповника.
Обед: мясной рулет, картофельное пюре.
Полдник: яблочное пюре, стакан кефира.
Ужин: салат из отварной свеклы, рыба на пару.
Воскресенье
Завтрак: манная каша на молоке пополам с водой.
Перекус: творог, ломтик подсушенного хлеба, некрепкий чай.
Обед: суп-крем овощной, котлета из мяса на пару.
Полдник: белковый омлет с чайной ложкой сметаны, компот без сахара.
Ужин: морковное пюре со сливками, фрикадельки, чай.
Панкреатит — диета, как питаться при заболеваниях поджелудочной железы взрослому, меню на каждый день при панкреатите — 22 сентября 2022
Оксана Ларюшкина
Поделиться
Комментарии
Меню и рецепты.
Что такое панкреатит
Панкреатит — распространенное воспалительное заболевание поджелудочной железы, основные симптомы которого: боли в верхней половине живота, в области желудка. Обычно они спровоцированы нарушением выработки пищеварительных ферментов и гормонов.
Обычно они спровоцированы нарушением выработки пищеварительных ферментов и гормонов.
shutterstock.com
Точный диагноз и план лечения может составить только лечащий врач, но, как правило, в него обязательно включают лечебную диету, которая помогает снизить нагрузку на ЖКТ. Кроме того, что важно придерживаться специального рациона, также необходимо отказаться от алкогольных напитков.
Диета при панкреатите: рецепты
Запеканка
Ингредиенты: 50 г вермишели, 40 г творога, 40 мл молока, яйцо, чайная ложка сахара.
Вермишель отварите и охладите. Добавьте творог, предварительно перетертый через сито, и взбитое в молоке яйцо. Засыпьте чайную ложку сахара, смешайте ингредиенты и выложите в форму для выпекания, смазанную маслом. При выпекании следите, чтобы не образовалась румяная корочка.
shutterstock.com
Запеченная рыба
Ингредиенты: 500 г филе, столовая ложка сливочного масла, две моркови, зелень, сок лимона.
Рыбу посолите, сверху смажьте маслом и присыпьте тертой морковью. Выложите на фольгу, выпекайте около 30 минут при температуре 200 °C. Перед подачей посыпьте зеленью.
Меню при панкреатите на неделю
Варианты блюд можно менять по желанию.
Понедельник: куриное филе на пару, отвар шиповника, овсяная каша на молоке, кусочек сыра, кисель без сахара; суп-пюре из тыквы, рыба на пару, зеленый чай; тушеные кабачки, морковь, диетический винегрет с кусочком хлеба или хлебцем.
Вторник: рисовая каша, чай с медом; пюре тыквенное, компот; суп с протертым рисом, куриные тефтели, кисель; чай, сухарик; омлет на пару и свекольный салат.
Среда: белковый омлет, кисель; запеченное яблоко с творогом, отвар шиповника; суп-пюре из овощей, паровая рыба, компот; творог, чай; отварная рыба, чай.
shutterstock.com
Четверг: рисовая каша, сухарик, отвар шиповника; бульон на овощах, кусочек отварной рыбы, картофельное пюре, компот.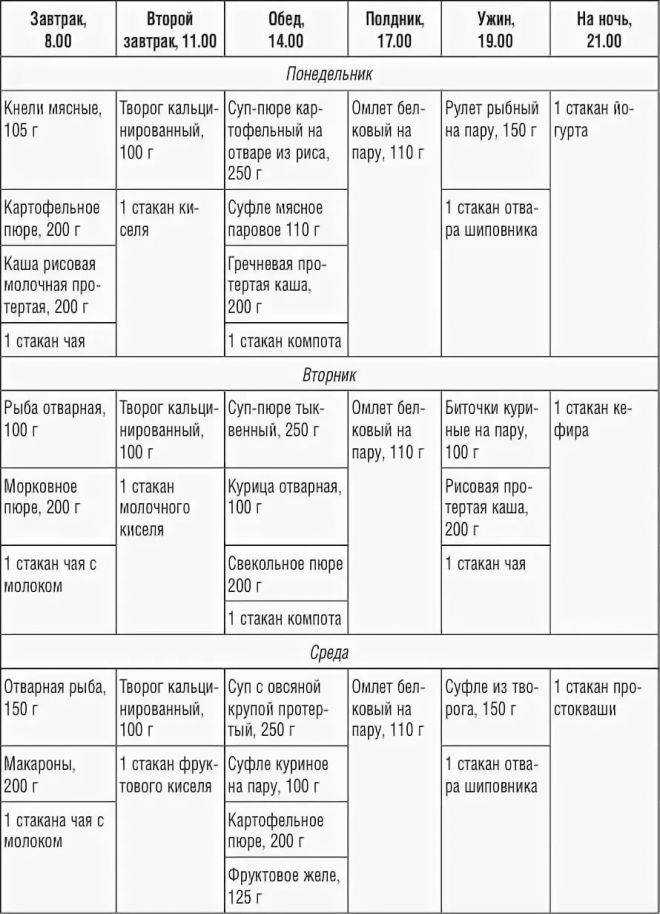
Суббота: рисовая каша, чай; запеченное яблоко, отвар шиповника; овощной бульон, кусочек отварной говядины, компот; чай, сухарики; омлет на пару, кисель.
Воскресенье: манная каша, сухарик, отвар шиповника; творог с измельченным яблоком, чай; суп-пюре из овощей, мясное суфле, кисель; творог, чай, галеты; манный пудинг, кисель.
🥑 ЗОЖ? Рассказываем про него просто и доступно в нашем Телеграм, подписывайтесь!
Национальный фонд поджелудочной железы: Рецепт здоровья
Автор
Крамес
Национальный фонд поджелудочной железы (NPF) дает надежду тем, кто страдает панкреатитом и раком поджелудочной железы, финансируя передовые исследования, выступая за новые и лучшие методы лечения, а также предоставляя поддержку и обучение пациентов, лиц, осуществляющих уход, и медицинских работников. НПФ — единственный фонд, предназначенный для пациентов, страдающих всеми формами заболеваний поджелудочной железы — детским панкреатитом, острым панкреатитом, хроническим панкреатитом и раком поджелудочной железы.
Если у кого-то диагностируют заболевание поджелудочной железы, ему, вероятно, потребуется внести изменения в свое питание. Вот почему в 2010 году НПФ в партнерстве с Салли Сэмпсон — основательницей ChopChop Family и автором многочисленных кулинарных книг, чья дочь страдает панкреатитом, — создала книгу рецептов в формате PDF. В 2019 году они решили обновить поваренную книгу, но у них были большие планы на новую версию.
«Мы знали, что это будет большой проект, и хотели, чтобы он был как можно более плавным и профессиональным. Мы чувствовали, что Krames может добиться таких результатов».
Координатор национальных программ Национального фонда поджелудочной железы
Создание многомерного ресурса
Из-за высокого спроса на предыдущую версию, НПФ хотел не только создать более удобные цифровые версии, но и предложить печатную версию. Они хотели максимально использовать свой грант от Abbvie и решили объединиться с Krames после их первой встречи из-за персонала, их репутации и широкого ассортимента продуктов. Процедура прошла быстро и безболезненно, а результат оказался удобным и профессиональным.
Процедура прошла быстро и безболезненно, а результат оказался удобным и профессиональным.
«Команда очень восприимчива и быстро реагирует на изменения или проблемы, с которыми сталкивается персонал НПФ».
Координатор национальных программ Национального фонда поджелудочной железы
Новая версия включает в себя рецепты из прежней кулинарной книги и новые дополнения из кулинарной книги доктора Джулии Грир «Противраковая диета». Д-р Анна Эванс Филлипс и д-р Крис Форсмарк также внесли свой вклад и вместе с Крамесом создали удостоенную платиновой премии MarCom «Поваренную книгу рецептов здоровой семьи при заболеваниях поджелудочной железы», доступную в виде электронной книги, печатной кулинарной книги и цифрового карманного справочника. Krames разработал, произвел и продолжает распространять копии в NPF по мере необходимости.
Охват людей в их предпочтительном формате
Кулинарная книга продвигается на YouTube-канале НПФ, в их информационном бюллетене и в социальных сетях. Было загружено около 100 000 раз и продано более 500 печатных копий. Карманный справочник — вариант, добавленный в процессе — очень популярен как среди пациентов, так и среди медицинских работников. Это гарантирует, что пациенты на ходу будут иметь доступ к советам о том, как наслаждаться питательной пищей, живя с панкреатитом или раком поджелудочной железы. Поваренная книга — это один из многих способов, с помощью которых NPF делится информацией, вселяет надежду и помогает людям с заболеваниями поджелудочной железы.
Было загружено около 100 000 раз и продано более 500 печатных копий. Карманный справочник — вариант, добавленный в процессе — очень популярен как среди пациентов, так и среди медицинских работников. Это гарантирует, что пациенты на ходу будут иметь доступ к советам о том, как наслаждаться питательной пищей, живя с панкреатитом или раком поджелудочной железы. Поваренная книга — это один из многих способов, с помощью которых NPF делится информацией, вселяет надежду и помогает людям с заболеваниями поджелудочной железы.
НПФ был так доволен сотрудничеством с Крамсом, что уже начал свой следующий проект — цифровое руководство для чернокожих/афроамериканцев, живущих с панкреатитом и раком поджелудочной железы и желающих узнать больше.
Готовы привлекать и поддерживать свою аудиторию?
ПОЛУЧИТЬ ДОПОЛНИТЕЛЬНУЮ ИНФОРМАЦИЮ
< Пред. Далее >
Плюсы и минусы комплексного питания для здоровья поджелудочной железы
Элизабет Гейер
Такие заболевания, как рак поджелудочной железы и панкреатит, влияют на способность организма переваривать пищу и усваивать питательные вещества. Для людей, борющихся с желудочно-кишечными симптомами и сниженным аппетитом, выяснить, что есть, может быть большой проблемой.
В Центре поджелудочной железы команда диетологов всегда готова помочь пациентам найти продукты, которые им нравятся, и получать необходимые им питательные вещества. Одним из таких диетологов является Сабрина Толедано, врач-диетолог, специализирующийся на заболеваниях пищеварительной системы, которая увлечена работой с людьми с заболеваниями поджелудочной железы, помогая им управлять ферментами поджелудочной железы и разрабатывать индивидуальные планы приема пищи и закусок.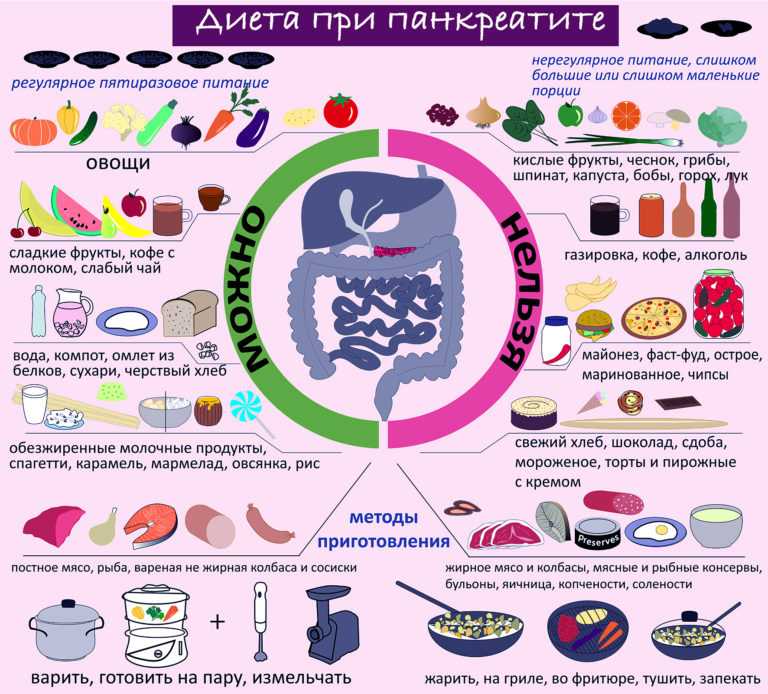
В этой статье Толедано расскажет нам о некоторых распространенных мифах о диетах для поджелудочной железы и расскажет о целостных мерах, которые работают наряду с медикаментозным лечением заболеваний поджелудочной железы.
Питание поджелудочной железы 101
Поджелудочная железа представляет собой продолговатый орган, расположенный за желудком в верхней левой части живота. Он отвечает за две основные функции: эндокринная (выработка гормонов для регулирования уровня сахара в крови) и экзокринная (выработка ферментов, помогающих пищеварению). Такие заболевания, как панкреатит и рак поджелудочной железы, влияют на способность организма переваривать пищу и усваивать питательные вещества.
В общем, диета для поджелудочной железы делает упор на небольшие, частые, богатые питательными веществами приемы пищи, включая нежирный белок, фрукты и овощи и цельнозерновые продукты, и препятствует употреблению алкоголя и жирной пищи. На практике каждый пациент уникален. Вот почему работа с диетологом может быть очень полезной: Толедано и другие специалисты по питанию поджелудочной железы предлагают поддерживающий индивидуальный подход к еде, чтобы помочь пациентам получать удовольствие от еды и поддерживать правильное питание.
Вот почему работа с диетологом может быть очень полезной: Толедано и другие специалисты по питанию поджелудочной железы предлагают поддерживающий индивидуальный подход к еде, чтобы помочь пациентам получать удовольствие от еды и поддерживать правильное питание.
Распространенные мифы о питании поджелудочной железы
За более чем десятилетнюю практику Толедано говорит, что чаще всего задавала вопросы о кетогенной диете, диете с pH и о том, «кормит» ли сахар рак.
Начнем с вопроса о сахаре: питает ли сахар рак? Короче говоря, нет. Однако хронический панкреатит может привести к диабету, поэтому больным следует избегать большого количества рафинированного сахара и простых углеводов.
Что касается причудливых диет: «Если бы у нас было что-то, что помогло бы улучшить результаты и помочь [пациентам] любым возможным способом, — говорит Толедано, — мы бы кричали об этом с крыш… но на самом деле есть не все. так много доказательств в поддержку употребления [конкретных продуктов], чтобы помочь с их исходом».
Строго ограниченные диеты, такие как кето-диета (которая строго ограничивает углеводы) и щелочная или pH-диета (основанная на ошибочном представлении о том, что замена кислотообразующих продуктов щелочными продуктами может бороться с болезнью), могут помешать пациентам получать необходимые им питательные вещества. Пациенты с поджелудочной железой уже подвержены высокому риску недоедания, и исследования окончательно подтверждают, что недоедание может привести к перерывам в лечении, что ухудшит результаты лечения пациентов. Для пациентов, особенно больных раком поджелудочной железы, очень важно потреблять достаточно калорий для поддержания веса.
Толедано рекомендует разнообразную диету, состоящую из высококалорийных и богатых питательными веществами блюд в течение дня и не устанавливая строгих ограничений на содержание этих блюд, включая жиры. «Одним из самых больших заблуждений, с которыми я сталкиваюсь, является то, что пациенты с поджелудочной железой боятся жира, — говорит Толедано, — и это действительно прискорбно, потому что… им нужно есть жир.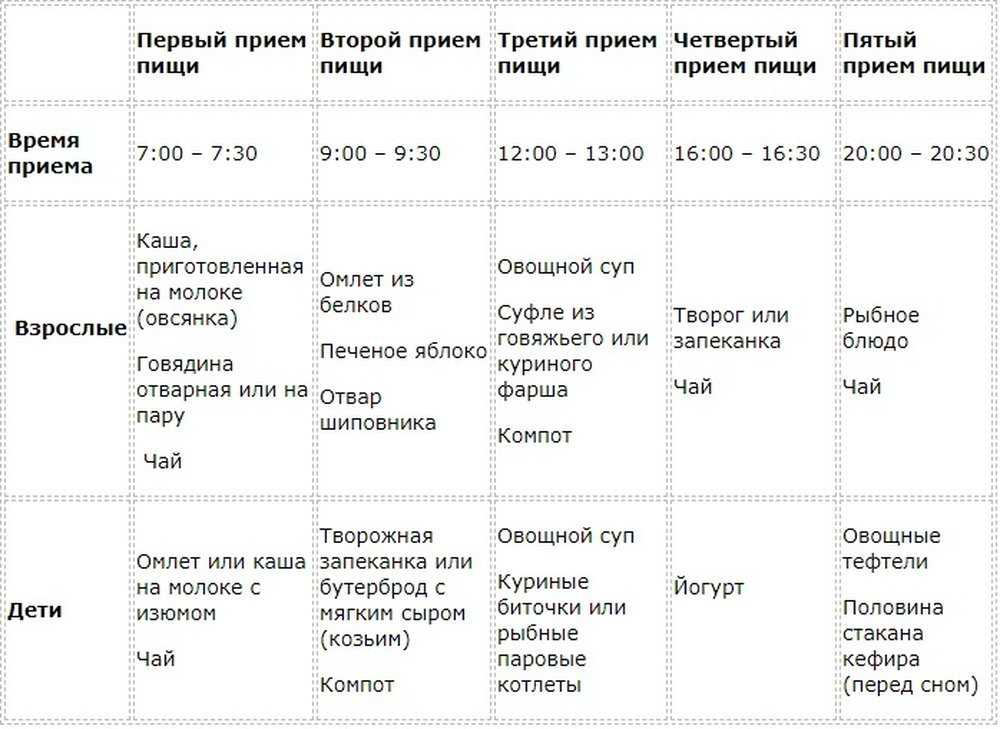 Жир — их друг. Проблемы с перевариванием жира — это признак того, что пациенту необходимо принимать ферменты».
Жир — их друг. Проблемы с перевариванием жира — это признак того, что пациенту необходимо принимать ферменты».
Продукты, облегчающие желудочно-кишечные симптомы
Хотя ни один продукт или модная диета не доказали свою эффективность для пациентов с поджелудочной железой, существуют некоторые продукты, которые могут помочь пациентам чувствовать себя лучше и получать необходимые им питательные вещества. К ним относятся:
- Полезные жиры с противовоспалительными свойствами, такие как авокадо, ореховое масло и лосось
- Противовоспалительные травы, такие как куркума
- Имбирь от тошноты
- Мятный чай для улучшения пищеварения
В целом, Толедано говорит, что очень важно найти продукты, которые ваш организм способен переваривать, и по мере необходимости дополнять их витаминами, рекомендованными врачом. «Многие фрукты и овощи, которые, как было доказано, являются отличными источниками антиоксидантов и питательных микроэлементов, могут быть более трудными для переваривания, — объясняет она, — поэтому я не люблю давить на пациентов: «Вы должны это есть». для того, чтобы вы получали адекватное питание» 9.0003
для того, чтобы вы получали адекватное питание» 9.0003
Ферменты, витамины и пищевые добавки
Заболевания поджелудочной железы не позволяют поджелудочной железе вырабатывать достаточно пищеварительных ферментов для расщепления пищи, вызывая такие симптомы, как боль, вздутие живота и диарея. Желудочно-кишечный дискомфорт отпугивает пациентов от еды, что затем может привести к недоеданию. Чтобы облегчить симптомы и помочь пищеварению и усвоению питательных веществ, большинство пациентов с поджелудочной железой принимают рецептурные ферменты.
Кроме того, заболевание поджелудочной железы влияет на способность организма усваивать жирорастворимые витамины. Толедано рекомендует пациентам проверять уровень витаминов, а затем добавлять то, что необходимо, либо в предписанных «дозах восполнения», либо в безрецептурных витаминах, в зависимости от вашего уровня и рекомендаций вашего врача.
Многие пациенты с поджелудочной железой нуждаются в восполнении электролитов из-за хронической диареи.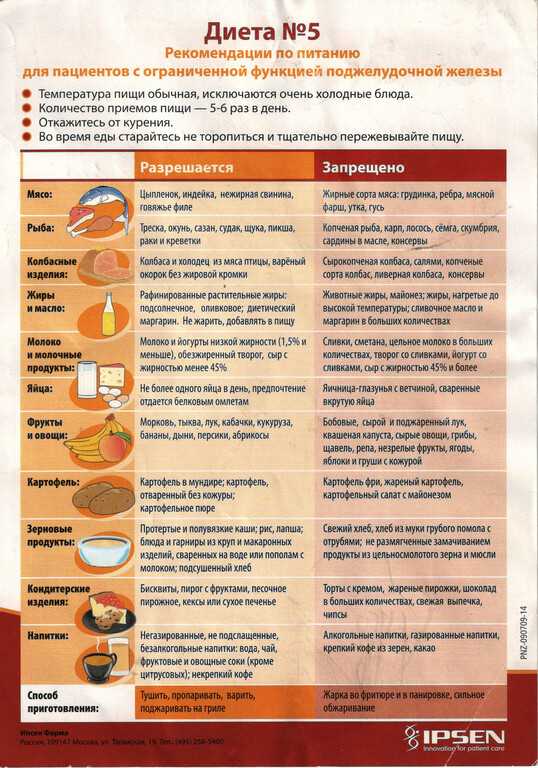 Первоначально это решается с помощью диеты с продуктами с высоким содержанием калия и магния, а затем регидратационных напитков, таких как Gatorade или Pedialyte. Если уровень калия или магния у пациента очень низкий, может быть добавлена дополнительная добавка.
Первоначально это решается с помощью диеты с продуктами с высоким содержанием калия и магния, а затем регидратационных напитков, таких как Gatorade или Pedialyte. Если уровень калия или магния у пациента очень низкий, может быть добавлена дополнительная добавка.
Упражнения и осознанность имеют значение
Когда дело доходит до целостного подхода к медицинскому обслуживанию пациентов с поджелудочной железой, Толедано говорит: «Психическое здоровье — это все». Жизнь с заболеванием поджелудочной железы может быть неудобной, изолирующей и напряженной; поиск возможностей для ухода за собой, осознанности и мягкого движения может помочь.
В частности, для пациентов с раком поджелудочной железы, объясняет Толедано, «есть много исследований о пользе физических упражнений». Это помогает с физическим здоровьем, психическим здоровьем, увеличением энергии и улучшением сна. Она рекомендует упражнения с низким уровнем воздействия, такие как йога, растяжка и короткие прогулки, и советует начинать медленно: «Включите свой любимый подкаст… и отправляйтесь на небольшую прогулку или прогуляйтесь под две ваши любимые песни».
Получайте максимум удовольствия от каждого кусочка
Прежде всего, Толедано подчеркивает важность «максимального использования каждого кусочка пищи». Для пациентов со сниженным аппетитом и желудочно-кишечными расстройствами богатые питательными веществами продукты с высоким содержанием калорий, жиров и белков могут иметь большое значение даже в меньших количествах. «Если вы не так голодны, — предлагает она, — вместо яблочного пюре выпейте жирный греческий йогурт». Если йогурт вам не нравится, посоветуйтесь со своим диетологом, чтобы найти продукты, богатые питательными веществами, которые вы считаете приемлемыми.
«Еда — это очень личное решение каждого человека, — говорит Толедано. «Особенно для пациентов с поджелудочной железой [их диагноз] полностью находится вне их контроля. Но единственное, что они могут контролировать, — это пищу, которую они кладут в рот». Специалист по питанию поджелудочной железы может помочь определить совпадение между тем, что вы хотите, есть, исходя из личных и культурных предпочтений, и тем, что вы можете есть, чтобы максимизировать питание и свести к минимуму дискомфорт.


 Запекают, варят компоты, кисели, делают муссы, желе, пастилу. В начале лечения рекомендуется есть без кожуры.
Запекают, варят компоты, кисели, делают муссы, желе, пастилу. В начале лечения рекомендуется есть без кожуры.