Содержание
Полезно
- Для чего нужна диета?
- Диета при заболеваниях печени
- Общие рекомендации по приёму пищи
- Можно ли употреблять жиры?
- Как употреблять белки?
- Нужно ли ограничивать углеводы?
- Соки, витамины, клетчатка
- Как разнообразить вкус блюд?
Для чего нужна диета?
При заболеваниях печени и желчевыводящих путей диета снижает нагрузку на печень, улучшает отделение желчи и нормализует обмен холестерина в организме.
Соблюдение диеты необходимо для успешного лечения, для улучшения качества жизни и для профилактики рецидивов заболевания.
Важно, чтобы еда была легкоусвояемой и вкусной, потому что при заболеваниях печени часто снижен аппетит. Это довольно сложная задача, так как при этой диете исключаются жиры, сахар, соль и все специи — основные компоненты, подчеркивающие вкус блюда. Но мы расскажем несколько секретов.
Диета при заболеваниях печени
В Советском Союзе были разработаны рационы для заболеваний разных систем организма. 15 лечебных диет по Певзнеру (их ещё называли столами) успешно применялись во всех больницах и санаториях страны.
15 лечебных диет по Певзнеру (их ещё называли столами) успешно применялись во всех больницах и санаториях страны.
Основной принцип такого питания — разделение продуктов на разрешëнные и запрещëнные. Общее правило для всех 15 столов — исключение из рациона алкоголя, газированных напитков и острых блюд.
Стол № 5 назначался при заболеваниях печени и желчевыводящих путей. Разрешалось употреблять: кисломолочные продукты, крупы, хлеб ржаной и отрубной, свежие некислые овощи. Запрещались: жирные продукты, бобовые, соленья, маринады и копчёности, консервы, чёрный кофе, какао, шоколад и сдоба. Блюда должны быть приготовлены на пару или запечены в духовке. Питание при этом должно быть дробным: от 4 до 6 приемов пищи в день небольшими порциями.
Диета № 5 сегодня уже неактуальна, хотя основа осталась. Вместо 15 лечебных столов теперь применяется стандартная диета, которая имеет несколько вариантов. При болезнях печени и желчного пузыря рекомендован основной вариант. Он подразумевает общие принципы питания с некоторыми нюансами: немного другое соотношение белков, жиров и углеводов и ограничение (но не полное исключение) определённых продуктов. Расскажем про него подробнее.
Расскажем про него подробнее.
Общие рекомендации по приёму пищи
- Старайтесь есть часто небольшими порциями в одно и то же время. При заболеваниях печени рекомендуется 5–6-разовый прием пищи. Это основа лечебной диеты.
- «Тщательно пережёвывая пищу, ты помогаешь обществу» — такой плакат висел на стене пансионата в книге Ильфа и Петрова «12 стульев». Не уверены насчёт общества, но своей пищеварительной системе тщательным пережёвыванием вы точно поможете. Непрожёванные куски требуют больше ферментов, соляной кислоты и желчи, дольше перевариваются, что может привести к проблемам со стулом.
- Старайтесь не переедать. Переедание, так же как и голодание, нарушает работу желчного пузыря. Желчь сгущается и застаивается, что приводит к образованию желчных камней. Даже диетическая еда в больших количествах может вызвать боль и спровоцировать приступ колики у людей с желчнокаменной болезнью.
- Исключите длительные перерывы в приёмах пищи. Если вы уезжаете из дома на целый день, позаботьтесь о том, чтобы у вас был перекус (а лучше полноценное блюдо) из разрешённых продуктов.
 Нерегулярное питание разбалансирует работу печени.
Нерегулярное питание разбалансирует работу печени. - Следует особо отметить плохую переносимость пациентами с заболеваниями желчевыводящих путей холодной пищи (мороженое, продукты и напитки из холодильника). Холодные продукты могут вызвать спазм сфинктера Одди и боль, вплоть до приступа желчной колики. Доставайте продукты из холодильника заранее.
- Исключаются из рациона следующие продукты: чёрный кофе, какао, шоколад, мороженое, специи, пряности, соления, маринады, кислые сорта фруктов и ягод, бобовые, щавель, шпинат, грибы, капуста белокочанная, овощи, богатые эфирными маслами (лук, чеснок, редька, редис), орехи, семечки, мясные и рыбные консервы, субпродукты, пшено, алкоголь, газированные напитки, жареные блюда.
Остальные продукты мы разберём подробнее.
Можно ли употреблять жиры?
Вопреки распространённому мнению, большинство клинических гепатологов считают, что общее количество жиров при большинстве заболеваний печени должно быть таким же, как у здорового человека.
Диета, предложенная вместо стола № 5, рекомендует 70–80 г жиров в сутки. Из них 2/3 жиров должны быть животного происхождения и 1/3 — растительного. Ограничение жиров показано лишь в некоторых случаях: при стеаторее (когда жиры не усваиваются и выходят с калом), диарее, при печеночно-клеточной недостаточности и в первый месяц после удаления желчного пузыря.
Почему жиры нельзя исключать даже при заболеваниях печени? Они отвечают за вкус блюда, вызывают чувство насыщения, способствуют усвоению жирорастворимых витаминов, являются самым богатым источником энергии.
Рекомендуется к употреблению:
- Лучше всего из животных жиров использовать сливочное масло (до 30 г в сутки), потому что оно хорошо усваивается и содержит витамины А, К, арахидоновую кислоту.
- Полезно употребление рафинированных растительных масел (10–15 г): подсолнечного, кукурузного, оливкового. Важно не жарить на нём (это категорически запрещено), а употреблять в качестве заправки к блюдам.
 Особенно полезно нерафинированное подсолнечное масло: в нём много фосфолипидов и антиоксиданта — витамина Е.
Особенно полезно нерафинированное подсолнечное масло: в нём много фосфолипидов и антиоксиданта — витамина Е.
Растительные масла усиливают образование и выделение желчи. В них много полезных жирных кислот, которые улучшают холестериновый обмен и обладают цитопротективным действием, то есть защищают слизистую оболочку желудка и двенадцатиперстной кишки от этанола, щелочей, кислот, нестероидных противовоспалительных препаратов (НПВС) и кортикостероидов.
Рекомендуется исключить:
- Тугоплавкие животные жиры (свиной, бараний, говяжий), потому что они плохо усваиваются, содержат много холестерина и насыщенных жирных кислот, что может спровоцировать образование камней в желчном пузыре и привести к жировой болезни печени.
- Не рекомендуются жареные блюда, потому что при таком способе готовки разрушаются полиненасыщенные жирные кислоты и образуются свободные радикалы, канцерогены и токсины, которые плохо влияют на печень.
Как употреблять белки?
Раньше считалось, что при желчнокаменной болезни и хроническом холецистите нужно ограничивать употребление мяса и рыбы.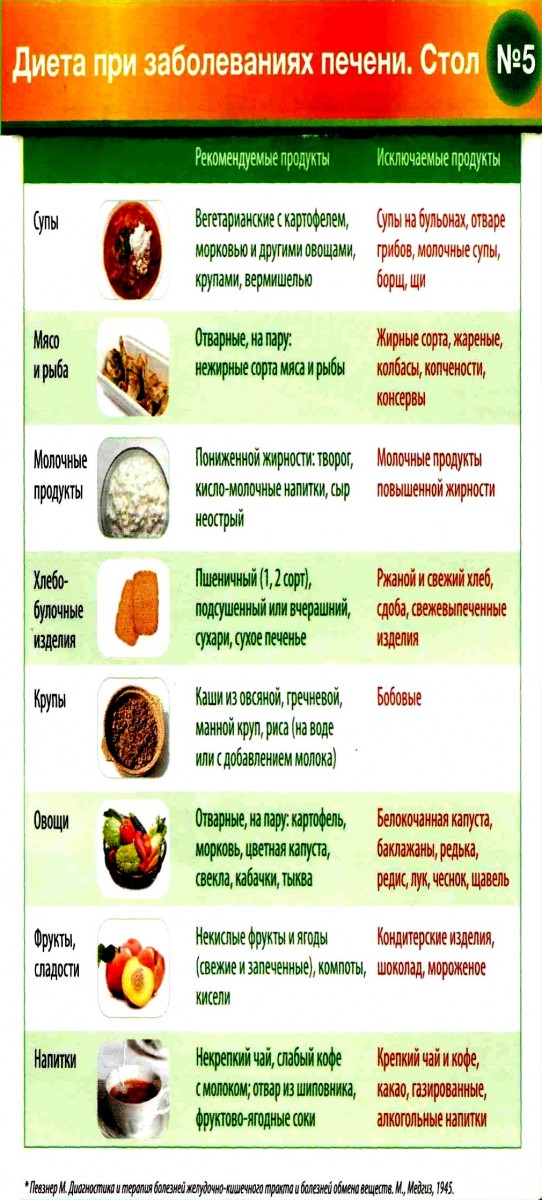 Но сейчас доказано, что белки регулируют содержание холестерина. А содержащиеся в белках аминокислоты (триптофан и цистин) участвуют в синтезе желчных кислот. Более того, длительный дефицит белков может приводить к дистрофии печени.
Но сейчас доказано, что белки регулируют содержание холестерина. А содержащиеся в белках аминокислоты (триптофан и цистин) участвуют в синтезе желчных кислот. Более того, длительный дефицит белков может приводить к дистрофии печени.
Ограничивают белок в пище только при печёночно-клеточной недостаточности.
Рекомендуется к употреблению:
- Нежирные сорта мяса (курица и индейка без кожи, кролик, говяжья вырезка).
- Нежирные сорта рыбы (треска, минтай, окунь), а также креветки и кальмары.
- Нежирные молочные продукты (1% кефир, 1% молоко, 2% творог).
Рекомендуется исключить:
- Жирные сорта мяса (гусь, утка, баранина, свинина), а также мозги, печень, сало.
- Жирную рыбу (осетрину, лосось, сардины, скумбрию), а также мидии и устрицы.
- Бобовые (фасоль, горох, бобы, нут), а также орехи и семечки.
- Жирные молочные продукты (сыры, сметана, жирное молоко).
- Грибы.

Нужно ли ограничивать углеводы?
Диетолог Певзнер при составлении диеты № 5 предлагал повысить количество углеводов, особенно сахаров, для того, чтобы увеличить синтез гликогена в печени. Но современные исследования показали, что избыточное потребление сахара увеличивает образование холестерина, что способствует застою желчи и образованию камней. Кроме того, диета с высоким содержанием сахаров усиливает синтез жиров в печени и повышает риск развития ожирения.
Рекомендуется к употреблению:
- Крупы (гречка, рис, перловка), а также цельнозерновые макароны, гречневая и рисовая лапша.
- Цельнозерновой хлеб или подсушенный (нежареный) пшеничный.
- Некислые овощи и фрукты (за исключением горошка, бобов, салата, шпината и капусты).
Рекомендуется ограничить:
- Пшено, макаронные изделия из пшеничной муки и свежий пшеничный хлеб.
- Кондитерские изделия, шоколад, сдоба, сахар.
- Салат, шпинат, редька, редис, капуста и кислые овощи и фрукты.

Соки, витамины, клетчатка
По данным исследований физиолога Н. И. Лепорского, морковный и огуречный соки увеличивают выработку желчи в 2–3 раза. Следует пить только свежевыжатые (не пакетированные) соки, но не в чистом виде, а разбавляя их в 2–3 раза.
Не рекомендуется пить томатный, клюквенный и цитрусовые соки.
Большое значение в питании имеют витамины. При заболеваниях печени и желчевыводящих путей больше всего нарушается усвоение жирорастворимых витаминов (А, Д, Е, К) из-за недостаточности желчных кислот, необходимых для их всасывания. Но всё же для их употребления в аптечном варианте, лучше проконсультироваться с лечащим врачом.
Важную роль играет клетчатка — это фрукты, ягоды, овощи, отруби. Она содержит витамины С и Р, снижает кислотность желчи и помогает её выведению.
Несмотря на высокое содержание клетчатки в салате, шпинате, орехах и бобах, эти продукты ограничивают или исключают при заболеваниях печени.
Если сложно набрать нужное количество клетчатки продуктами, можно взять её в виде пищевых добавок в аптеке. Обратите внимание, чтобы в составе были отруби, микрокристаллическая целлюлоза и пектин.
Обратите внимание, чтобы в составе были отруби, микрокристаллическая целлюлоза и пектин.
Как разнообразить вкус блюд?
- Тушить овощи с мясом на медленном огне. При таком способе приготовления блюдо будет более насыщено вкусами, чем при обычной варке или приготовлении на пару.
- Запекать рыбу или мясо с овощами в пакете. Тогда не потребуется смазывать посуду лишним жиром, а продукты будут готовиться в собственном соку, не отдавая вкус воде, как при варке.
- Вместо специй можно добавлять сушеные травы (укроп, петрушку, кинзу, тимьян).
- Вместо фабричного соуса в готовое блюдо можно добавить ложку сметаны, а ещё лучше простокваши или мацони: эти продукты гораздо менее жирные, чем сметана — 4% против 10–25%.
- Как заправку к салату или к рыбе можно подать растительное масло с сушёными травами.
- Если добавить сливочное масло с зеленью в готовую кашу или к отварному картофелю, вкус улучшится в разы.
Это общие рекомендации по питанию при болезнях печени и желчевыводящих путей. Но если вам поставили такой диагноз, лучше проконсультируйтесь насчёт диеты со своим лечащим врачом. Возможно, у вас будут некоторые дополнительные ограничения или послабления в рационе, связанные с вашим состоянием или сопутствующими заболеваниями.
Но если вам поставили такой диагноз, лучше проконсультируйтесь насчёт диеты со своим лечащим врачом. Возможно, у вас будут некоторые дополнительные ограничения или послабления в рационе, связанные с вашим состоянием или сопутствующими заболеваниями.
Помните, что придерживаться питания, назначенного врачом, — это половина успеха лечения.
Диета при заболеваниях печени | Лечебно-реабилитационный комплекс «Сарыагаш»
Диета № 5 — при заболеваниях печени
Показания:
- острые гепатиты и холециститы в стадии выздоровления;
- хронический гепатит вне обострения;
- цирроз печени без ее недостаточности;
- хронический холецистит и желчнокаменная болезнь вне обострения. Во всех случаях — без выраженных заболеваний желудка и кишечника.
Цель назначения диеты № 5:
химическое щажение печени в условиях полноценного питания, способствовать нормализации функций печени и деятельности желчных путей, улучшить желчеотделение.
Общая характеристика диеты № 5:
физиологически нормальное содержание белков и углеводов при небольшом ограничении жиров (в основном тугоплавких). Исключают продукты, богатые азотистыми экстрактивными веществами, пуринами, холестерином, щавелевой кислотой, эфирными маслами и продуктами окисления жиров, возникающими при жаренье. Повышено содержание липотропных веществ, клетчатки, пектинов, жидкости. Блюда готовят отварными, запеченными, изредка — тушеными. Протирают только жилистое мясо и богатые клетчаткой овощи: муку и овощи не пассеруют. Исключены очень холодные блюда.
Химический состав и калорийность диетического стола № 5:
- углеводы — 400-450 г (70-80 г сахара),
- белки — 90-100 г (60% животные),
- жиры — 80-90 г (30% растительные),
- 11,7-12,2 МДж (2800-2900 ккал),
- натрия хлорид — 10 г,
- свободная жидкость — 1,5-2 л.
- Можно включать ксилит и сорбит (25-40 г).
Режим питания при диете № 5:
5 раз в день.
Рекомендуемые и исключаемые продукты и блюда:
- супы
Овощные, крупяные на овощном отваре, молочные с макаронными изделиями, фруктовые, борщи и щи вегетарианские, свекольник. Муку и овощи для заправки не поджаривают, а подсушивают.
Исключают: мясные, рыбные и грибные бульоны, окрошку, щи зеленые;
- хлеб и мучные изделия
Хлеб пшеничный из муки 1-го и 2-го сорта, ржаной из сеяной и обдирной муки вчерашней выпечки. Выпечные несдобные изделия с вареным мясом и рыбой, творогом, яблоками. Печенье затяжное, сухой бисквит.
Исключают: очень свежий хлеб, слоеное и сдобное тесто, жареные пирожки;
- мясо и птица
Нежирное или обезжиренное, без фасций и сухожилий, птица без кожи. Говядина, молодая нежирная баранина, мясная свинина, кролик, курица, индейка. Отварные, запеченные после отваривания, куском и рубленые. Голубцы, плов с отварным мясом. Сосиски молочные.
Сосиски молочные.
Исключают: жирные сорта, утку, гуся, печень, почки, мозги, копчености, большинство колбас, консервы;
- рыба
Нежирные виды. Отварная, запеченная после отваривания, куском и в виде кнелей, фрикаделек, суфле.
Исключают: жирные виды, копченую, соленую рыбу, консервы;
- молочные продукты
Молоко, кефир, ацидофилин, простокваша; сметана — как приправа к блюдам; полужирный и нежирный творог и блюда из него (запеканки, ленивые вареники, пудинги и др.). Блюда из белина. Неострый, нежирный сыр.
Ограничивают: сливки, молоко 6% жирности, ряженку, сметану, жирный творог, соленый, жирный сыр;
- яйца
Запеченный белковый омлет. До 1 желтка в день в блюда. При переносимости — яйцо всмятку, в виде омлета.
Исключают: яйца вкрутую и жареные. При желчнокаменной болезни — до 1/2 желтка в день в блюда;
- крупы
Любые блюда из разных круп, особенно гречневой и овсяной. Плов с сухофруктами, морковью, пудинги с морковью и творогом, крупеники. Отварные макаронные изделия.
Плов с сухофруктами, морковью, пудинги с морковью и творогом, крупеники. Отварные макаронные изделия.
Исключают: бобовые;
- овощи
Различные, в сыром, отварном, тушеном виде — салаты, гарниры, самостоятельные блюда. Некислая квашеная капуста, лук после отваривания, пюре из зеленого горошка.
Исключают: шпинат, щавель, редис, редьку, лук зеленый, чеснок, грибы, маринованные овощи;
- закуски
Салат из свежих овощей с растительным маслом, фруктовые салаты, винегреты, икра кабачковая, заливная рыба (после отваривания), вымоченная, нежирная сельдь, фаршированная рыба, салаты из морепродуктов, отварной рыбы и мяса, докторская, молочная, диетическая колбаса, нежирная ветчина. неострый, нежирный сыр.
Исключают: острые и жирные закуски, консервы, копчености, икру;
- плоды, сладкие блюда, сладости
Различные фрукты и ягоды (кроме кислых) — сырые, вареные, запеченные. Сухофрукты. Компоты, кисели, желе, муссы, самбуки. Меренги, снежки. Мармелад, нешоколадные конфеты, пастила, мед, варенье. Сахар частично заменять ксилитом (сорбитом).
Сухофрукты. Компоты, кисели, желе, муссы, самбуки. Меренги, снежки. Мармелад, нешоколадные конфеты, пастила, мед, варенье. Сахар частично заменять ксилитом (сорбитом).
Исключают: шоколад, кремовые изделия, мороженое;
- соусы и пряности
Сметанные, молочные, овощные, сладкие фруктовые подливки. Муку не пассеруют. Укроп, петрушка; ванилин, корица.
Исключают: горчицу, перец, хрен;
- напитки
Чай, кофе с молоком, фруктовые, ягодные и овощные соки, отвары шиповника и пшеничных отрубей.
Исключают: черный кофе, какао, холодные напитки;
- жиры
Сливочное масло в натуральном виде и в блюда, растительные рафинированные масла.
Исключают: свиное, говяжье, баранье сало, кулинарные жиры.
Примерное меню диеты № 5.
Первый завтрак: творог с сахаром и сметаной, каша овсяная молочная, чай.
Второй завтрак: яблоко печеное.
Обед: суп из сборных овощей вегетарианский на растительном масле, кура отварная в молочном соусе, рис отварной, компот из сухофруктов.
Полдник: отвар шиповника.
Ужин: рыба отварная с соусом белым на овощном отваре, картофельное пюре, ватрушка с творогом, чай.
На ночь — кефир.
Какие продукты помогают предотвратить и обратить вспять ожирение печени?
Медицинские работники проповедуют важность здорового питания, но питание не всегда подходит всем. Для пациентов с жировой болезнью печени, наиболее распространенным хроническим заболеванием печени в стране, от которого страдают около 100 миллионов американцев и которое может привести к циррозу и раку, важно сосредоточиться на изменении диеты и образа жизни.
Как зарегистрированный диетолог и специалист по питанию в Клинике метаболических и жировых заболеваний печени Чикагского медицинского университета, я рекомендую диету, полную здоровых жиров и растительных продуктов, а также до трех чашек кофе в день, чтобы помочь сохранить ваша печень здорова.
Нажмите, чтобы открыть полноразмерную инфографику
Как улучшить здоровье печени?
По данным Американского фонда печени, не существует медицинских методов лечения неалкогольной жировой болезни печени. Таким образом, это означает, что здоровое питание и регулярные физические упражнения являются лучшими способами как предотвратить повреждение печени, так и обратить вспять заболевание печени, когда оно находится на ранних стадиях. Мы знаем, что люди не хотят чувствовать, что они на диете, поэтому мы очень много работаем с нашими пациентами, чтобы вместо этого помочь им сосредоточиться на изменениях образа жизни, которые включают в себя здоровую диету, физические упражнения и качественный сон. .
Таким образом, это означает, что здоровое питание и регулярные физические упражнения являются лучшими способами как предотвратить повреждение печени, так и обратить вспять заболевание печени, когда оно находится на ранних стадиях. Мы знаем, что люди не хотят чувствовать, что они на диете, поэтому мы очень много работаем с нашими пациентами, чтобы вместо этого помочь им сосредоточиться на изменениях образа жизни, которые включают в себя здоровую диету, физические упражнения и качественный сон. .
Какие продукты помогают вылечить жировую болезнь печени?
Они могут вас удивить. Мы рекомендуем пациентам с неалкогольной жировой болезнью печени выпивать три чашки кофе в день, съедать четыре столовые ложки оливкового масла в день и соблюдать средиземноморскую диету, в которой упор делается на употребление преимущественно растительной пищи и полезных жиров.
Люди обычно не могут поверить, что мы просим их добавить в свой рацион больше продуктов, таких как кофе и оливковое масло, вместо того, чтобы ограничивать или исключать продукты.
Какая диета лучше всего подходит для здоровой печени?
Нашим пациентам с заболеваниями печени мы рекомендуем средиземноморскую диету.
Средиземноморская диета — это все, что вы ожидаете от диетолога: больше фруктов и овощей, больше цельного зерна, больше орехов и бобовых, нежирное мясо, меньше красного мяса и меньше сладостей/добавленного сахара.
Почему средиземноморская диета является лучшей диетой при ожирении печени?
Средиземноморская диета — широко известная диета, получившая популярность в 1990-х годов, известный скорее как режим питания, чем структурированная диета. Особое внимание уделяется фруктам, овощам, цельнозерновым продуктам, фасоли, орехам, бобовым, оливковому маслу, ароматным травам и специям; рыба и морепродукты хотя бы пару раз в неделю; и мясо птицы, яйца, сыр и йогурт в умеренных количествах, а сладости и красное мясо оставляйте для особых случаев.
Помимо того, что средиземноморская диета полезна для людей с неалкогольной жировой болезнью печени, она снижает риск сердечных заболеваний, а также снижает кровяное давление и уровень плохого холестерина ЛПНП. И это может соответствовать рекомендациям по питанию Американской диабетической ассоциации. Это важно, потому что и болезни сердца, и диабет тесно связаны с факторами риска жировой болезни печени.
И это может соответствовать рекомендациям по питанию Американской диабетической ассоциации. Это важно, потому что и болезни сердца, и диабет тесно связаны с факторами риска жировой болезни печени.
Как врач-диетолог может помочь пациентам с жировой болезнью печени?
Ключевая роль врача-диетолога заключается в составлении индивидуального плана питания для каждого пациента. Каждый пациент уникален, и у всех разные потребности.
Пациентам сложно адаптироваться к средиземноморской диете, потому что мы ежедневно окружены полуфабрикатами и нездоровой пищей. Эта диета целенаправленная. Для пациентов важно иметь возможность сесть и узнать о преимуществах рекомендуемой диеты и задать вопросы. Затем они могут ставить перед экспертом по питанию реалистичные и достижимые цели, а не то, что обрекает их на провал.
Диета при заболеваниях печени: Инструкции по уходу
Пропустить навигацию
Обзор
Печень выполняет множество функций, жизненно важных для остального организма. Когда что-то не так с печенью, ваше тело может не получать необходимое ему питание.
Когда что-то не так с печенью, ваше тело может не получать необходимое ему питание.
Важно соблюдать здоровую диету, включающую разнообразные продукты из основных пищевых групп: зерновые, овощи, фрукты, молочные продукты и белковые продукты. Следуйте инструкциям своего врача по употреблению углеводов, белков и жиров в нужном для вас количестве. Ваш врач также может ограничить потребление соли или исключить ее из рациона, чтобы защитить печень. Всегда консультируйтесь со своим врачом или диетологом, прежде чем вносить изменения в свой рацион.
Последующее наблюдение является ключевой частью вашего лечения и безопасности. Обязательно записывайтесь на все приемы и посещайте их, а если у вас возникнут проблемы, позвоните своему врачу. Также полезно знать результаты анализов и вести список лекарств, которые вы принимаете.
Как вы можете ухаживать за собой дома?
- Вместе со своим врачом или диетологом разработайте план питания, который будет определять ваш ежедневный выбор продуктов.

- Не пропускайте приемы пищи и не оставайтесь без еды в течение многих часов. Если вы едите несколько небольших приемов пищи в течение дня, у вас больше шансов получить дополнительные калории, необходимые вашему телу для энергии.
- Следуйте указаниям своего врача или диетолога о том, как получать необходимое количество белка в своем рационе. Примеры животного белка:
- Мясо, рыба и птица.
- Яйца.
- Молоко и молочные продукты.
- Ваш врач или диетолог может попросить вас есть определенное количество белка растительного происхождения (а не белка животного происхождения). Вы можете получить растительный белок из таких продуктов, как:
- Приготовленные сушеные бобы и горох.
- Арахисовое масло, орехи и семена.
- Тофу.
- Ограничьте употребление соли, если ваш врач говорит вам об этом.
 Это поможет предотвратить скопление жидкости в животе и груди, что может вызвать серьезные проблемы. Соль содержится во многих полуфабрикатах, таких как бекон, консервы, закуски, соусы и супы. Ищите продукты с пониженным содержанием соли.
Это поможет предотвратить скопление жидкости в животе и груди, что может вызвать серьезные проблемы. Соль содержится во многих полуфабрикатах, таких как бекон, консервы, закуски, соусы и супы. Ищите продукты с пониженным содержанием соли. - Ваш врач может порекомендовать витаминные и минеральные добавки. Тем не менее, не принимайте никаких других лекарств, в том числе безрецептурных лекарств, витаминов и растительных продуктов, не посоветовавшись предварительно с врачом.
- Не пейте алкоголь. Это может повредить вашу печень. Поговорите со своим врачом, если вам нужна помощь, чтобы бросить пить.
- Если у вас пропал аппетит, появилась тошнота или рвота, попробуйте:
- Держитесь подальше от продуктов и пищевых запахов, от которых вам становится хуже.
- Избегайте жирной или жирной пищи.
- Ешьте пищу, которая успокаивает желудок, когда он расстроен. Попробуйте крекеры, сухие тосты или имбирь (имбирный чай, имбирные леденцы или кристаллизованный имбирь).

 Нерегулярное питание разбалансирует работу печени.
Нерегулярное питание разбалансирует работу печени. Особенно полезно нерафинированное подсолнечное масло: в нём много фосфолипидов и антиоксиданта — витамина Е.
Особенно полезно нерафинированное подсолнечное масло: в нём много фосфолипидов и антиоксиданта — витамина Е.



 Это поможет предотвратить скопление жидкости в животе и груди, что может вызвать серьезные проблемы. Соль содержится во многих полуфабрикатах, таких как бекон, консервы, закуски, соусы и супы. Ищите продукты с пониженным содержанием соли.
Это поможет предотвратить скопление жидкости в животе и груди, что может вызвать серьезные проблемы. Соль содержится во многих полуфабрикатах, таких как бекон, консервы, закуски, соусы и супы. Ищите продукты с пониженным содержанием соли.