Содержание
Диета при панкреатите – стол номер 5п
Диета номер 5п при панкреатите используется в случае хронического панкреатита при наступлении выздоровления. С помощью этой методики происходит нормализация функционирования поджелудочной железы, достигается щадящий режим для кишечника и желудка от химических и механических раздражений, а также уменьшается возбудимость желчного пузыря.
Основные характеристики диетического питания
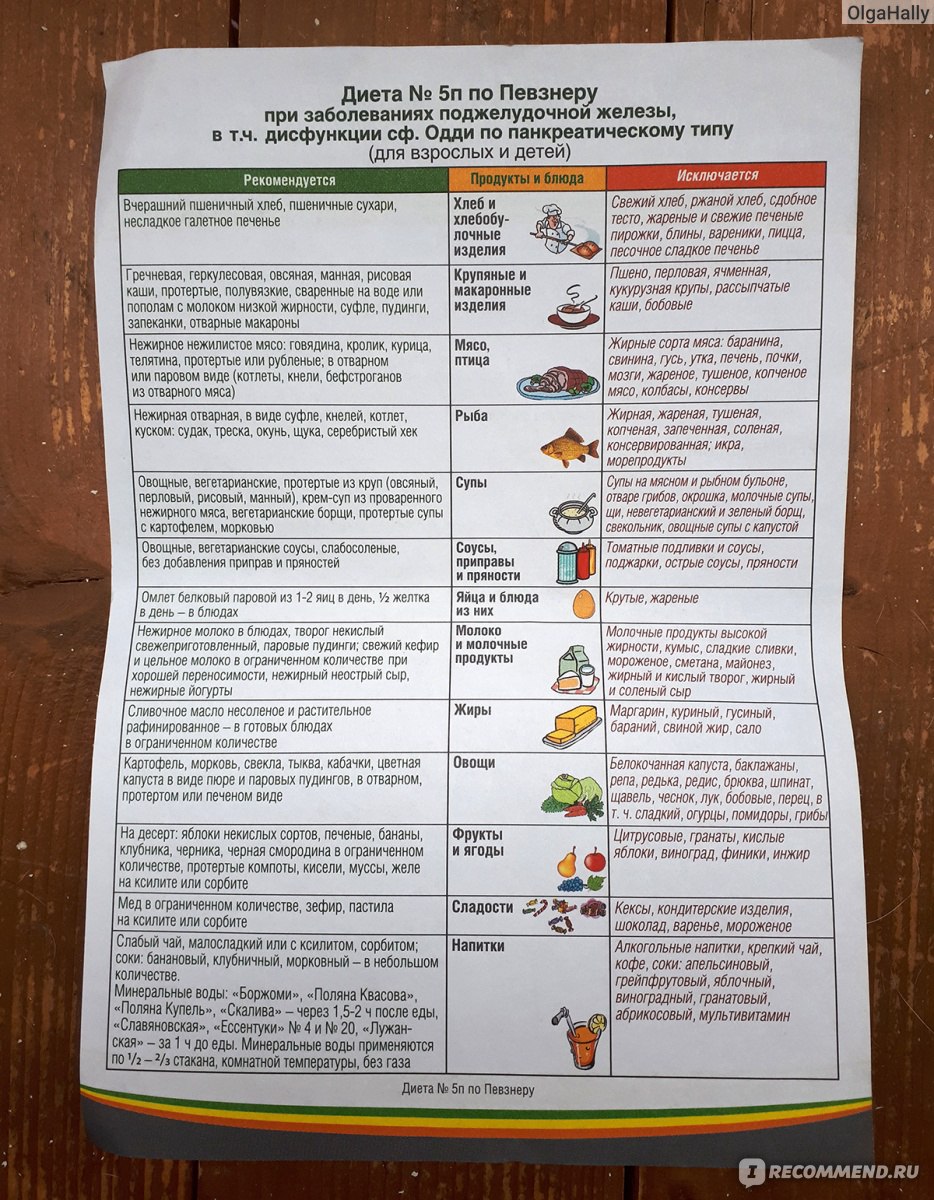
Хронический панкреатит диета 5 основана на уменьшении употребления жиров и углеводов в пользу белковой пищи, поэтому из рациона исключаются или сводятся к минимуму сахар, экстрактивные вещества, тугоплавкие жиры, пурины, эфирные масла, холестерин и грубая клетчатка. Использование этой методики помогает обогатить организм витаминами и липотропными веществами. Продукты допускается варить, запекать или готовить на пару, но при этом подавать на стол их можно только в измельченном или протертом виде. Горячие, холодные и жареные блюда диета 5 при панкреатите запрещает включать в состав рациона.
Энергетическая ценность и химический состав
Дневной рацион больного должен соответствовать следующему химическому составу:
- Углеводы 300-350 грамм, из которых только 30-40 грамм допускаются на сахара
- Белки 100-120 грамм, при этом 60% из них должны иметь животное происхождение
- Жиры 70-80 грамм, из которых 15-20% растительные
- Потребление поваренной соли сокращается до 10 грамм
- Объем свободной жидкости составляет 1,5 литра
- Энергетическая ценность рациона 2500-2600 ккал
Список рекомендуемых и исключаемых продуктов и блюд
Хлеб и изделия из муки. Допускается употребления хлеба из пшеницы первого и второго сортов в подсушенном виде или вчерашней выпечки, а также сухое несладкое печенье. Исключить необходимо свежий и ржаной хлеб, а также изделия из сдобного или слоеного теста.
Супы. Диета 5п при панкреатите предлагает рецепты вегетарианских супов с использованием протертого картофеля, кабачков, моркови и тыквы.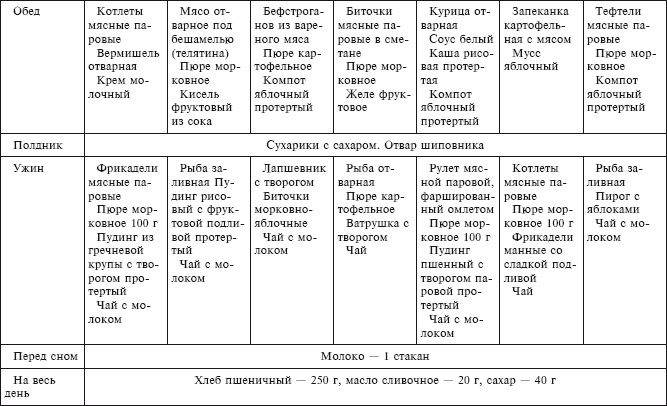 В такие супы допустимо добавлять 10 грамм сметаны или 5 грамм масла сливочного. Запрещаются супы на грибном отваре, а также на рыбном и мясном бульонах. Кроме того, недопустимо кушать холодные супы, такие как свекольник и окрошка.
В такие супы допустимо добавлять 10 грамм сметаны или 5 грамм масла сливочного. Запрещаются супы на грибном отваре, а также на рыбном и мясном бульонах. Кроме того, недопустимо кушать холодные супы, такие как свекольник и окрошка.
Птица и мясо. Нежирные сорта говядины, кролик, индейка, телятина и курица. При этом мясо не должно иметь сухожилий, фасций и жира, а птица должна готовиться без кожи. Мясо можно кушать отварным, в протертом виде или рубленном, а также из него можно готовить кнели, бефстроганов, котлеты, суфле, различные пюре и т.д. Исключаются жирные сорта мяса, консервы, тушеное и жареное мясо, колбасы, мозги, копчености, почки и печень.
Рыба. Рекомендуется рыба нежирных сортов в отварном виде, рубленная или куском, а также заливная рыба после варки. Жирная, копченая, жареная, соленая и тушеная рыба недопустима, а также нельзя кушать икру и консервы.
Молочные продукты. Стоит отдавать предпочтение молочным продуктам невысокой жирности, исключая при этом из рациона жирные и сладкие (с использованием сахара) продукты.
Яйца. Омлет из двух белков яиц, а вот от желтка придется отказаться. Яйца недопустимо жарить и отваривать вкрутую.
Крупы. Диета 5 при панкреатите разрешает использовать рецепты протертых каш из овсяной, манной и гречневой крупы, а также из риса. Каши должны готовиться на воде или же пополам с нежирным молоком, а также из круп можно готовить суфле, запеканки и пудинги с добавлением творога. Запрещается кушать пшенную, бобовую, кукурузную и ячневую кашу, а перловая каша допускается только в незначительных количествах.
Овощи допускается запекать или отваривать в протертом виде. Разрешено кушать морковь, капусту цветную, картофель, тыкву, свеклу, зеленый горошек и кабачки. Отказаться придется от баклажанов, репы, капусты белокочанной, редиса, щавеля, лука, сладкого перца и чеснока.
Закуски полностью исключены
Сладкие блюда, фрукты и сладости. Кушать можно спелые, некислые мягкие ягоды и фрукты сырыми в протертом виде, а также компоты из протертых свежих или сушеных фруктов, яблоки запеченные, сладкие муссы, приготовленные с использованием заменителя сахара.
Соусы и пряности. Фруктово-ягодные или молочные полусладкие подливки. Запрещаются соусы на основе мясных, грибных и рыбных бульонах, а также томатный соус и все виды пряностей.
Напитки. Полусладкий чай слабого заваривания с лимоном и молоком, отвар на основе шиповника и фруктово-ягодные соки без добавления сахара. Из рациона исключают кофе, холодные и газированные напитки, сок винограда и какао.
Жиры. 30 грамм масла сливочного, 10-15 мл, масла растительного рафинированного в блюда, а все остальные жиры должны находиться под запретом.
Примерное меню диеты
Диета 5 при панкреатите рекомендует придерживаться меню, подобного следующему:
- Первый завтрак: отварное мясо и овсяная молочная каша с чаем
- Второй завтрак: белковый омлет на пару с отваром на основе шиповника
- Обед: легкий вегетарианский суп, отварной картофель, бефстроганов из отварного мяса и компот
- Полдник: порция творога, обогащенного кальцием и чай с добавлением молока
- Ужин: отварная рыба с морковным пюре и чай с молоком
Хронический панкреатит диета 5 при использовании в сочетании с полноценным лечением ускорит процесс выздоровления и быстро поможет улучшить самочувствие.
остром и хроническом; стол 5
|
Принципы и цели диеты при панкреатите
Панкреатит — это воспалительное повреждение поджелудочной железы. Поджелудочная железа выполняет важные функции: вырабатывает пищеварительные ферменты (пищеварительные соки), а также гормоны углеводного обмена — инсулин и глюкагон.
Пищеварительные соки расщепляют еду до простых соединений, которые затем всасываются в тонкой кишке. Таким образом, снабжение организма питательными веществами напрямую зависит от функционирования поджелудочной железы.
Независимо от формы панкреатита (острый, хронический, реактивный), заболевание имеет общий механизм развития — затруднение оттока поджелудочного секрета в двенадцатиперстную кишку и, как следствие, накопление и активация ферментов в самой железе, что вызывает воспаление и даже самопереваривание ткани железы.
Поэтому, основной принцип лечения панкреатита — подавить секрецию поджелудочной железы. Соответственно, принцип питания при панкреатите — максимально снизить раздражение поджелудочной железы и нагрузку на нее, чтобы железе не требовалось вырабатывать пищеварительный секрет. Поскольку это очень важно и сравнительно легко достижимо, правильная диета на 50% определяет успех лечения панкреатита и на 80% — профилактику обострений заболевания. Диету при панкреатите назначает врач — диетолог или гастроэнтеролог.
При остром панкреатите диету соблюдают 6-9 месяцев. При хроническом — всю жизнь. Врачи разработали специальные лечебные диеты (столы) при заболеваниях пищеварительной системы, в частности при стол №5п при панкреатите. Он показан пациентам с любой формой панкреатита. Основное правило — пища должна содержать максимум белков и минимум жиров и углеводов. Вот оптимальное соотношение ключевых составляющих стола №5п:
- белки — 150 г. (75% животного, 25% растительного происхождения)
- жиры — 90 г.

- углеводы до 150 г.
- соль до 5-7 г.
- жидкость — 2 литра в день;
Общая дневная калорийность рациона — 2300-2600 ккал.
Что важно знать, приготавливая и потребляя стол номер 5:
- пищу нужно измельчать или перетирать до мелких кусочков;
- еду нельзя жарить и коптить; только варить, запекать или готовить на пару;
- горячую и холодную еду есть нельзя. Оптимальная температура пищи — 25-40 градусов.
- передать нельзя. Нужно вставать из-за стола с легким чувством голода.
- показано частое дробное питание — 5-6 раз в день.
- употреблять алкоголь и курить нельзя.
Вот продукты, облегчающие работу поджелудочной железы и, соответственно, разрешенные при панкреатите:
- хлеб 3-х дневной свежести, белые сухари;
- протертые овощные супы;
- филе курицы, индейки;
- нежирная рыба;
- гречневая каша, овсянка;
- молочные продукты до 2% жирности;
- некрепкий чай, негазированная вода.

А это есть нельзя:
- первые блюда на основе бульонов из животных жиров;
- хлебобулочные изделия;
- жирное мясо, колбасы;
- жирную рыбу;
- копчености, консервы;
- жирные молочные продукты;
- каши из перловки, пшена, кукурузы;
- яйца;
- свежие овощи;
- сладости;
- специи, соусы, пряности;
- кофе, газировку, соки.
При выраженном болевом синдроме следует на 3 дня полностью отказаться от еды и минимизировать питье до 750 мл. в сутки. Чтобы не было сомнений, повторим: первые трое суток нужно голодать и только пить воду. На 4 день начинают употреблять некрепкий чай и жидкую кашу (кашу варят от 40 мин), нежирный творог. Через неделю меню расширяют до белкового омлета, протертой гречневой и овсяной каши. Первые 3 недели еда должна быть полужидкой. Чтобы избежать повторных обострений болезни (хронического панкреатита), строгой диеты придерживаются 6-9 месяцев. Вот пример однодневной диеты:
Вот пример однодневной диеты:
Завтрак:
- овсяная каша 200 г.
- чай
Дневной перекус:
- творог — 100 г.
Обед:
- картофельное пюре — 200 г.
- индюшиные паровые котлеты — 150 г.
Полдник:
- паровой омлет — 100 г.
Ужин:
- рыба, приготовленная на пару — 200 г.
- протертые кабачки — 100 г.
- чай
Если к вечеру возникает сильное чувство голода, можно выпить стакан простокваши.
Хронический панкреатит характеризуется чередованием стадий обострения и ремиссии. Цель лечебного питания — избежать обострений. Хронический панкреатит опасен тем, что без соблюдения диеты возникают частые обострения и, как следствие, развивается сахарный диабет. Поэтому диету соблюдают всю жизнь.
Диета при хроническом панкреатите почти не отличается от таковой при остром панкреатите. Но она чуть менее строгая — можно не голодать в течение первых трех суток, ограничившись сутками или двумя. За основу также берут лечебный стол номер 5п. Пользуйтесь списком разрешенных продуктов и чередуйте блюда по вашему усмотрению. Подходы к диете при хроническом панкреатите и реактивном панкреатите одинаковы. Питание отличается особенностями основного заболевания, спровоцировавшего реактивный панкреатит.
За основу также берут лечебный стол номер 5п. Пользуйтесь списком разрешенных продуктов и чередуйте блюда по вашему усмотрению. Подходы к диете при хроническом панкреатите и реактивном панкреатите одинаковы. Питание отличается особенностями основного заболевания, спровоцировавшего реактивный панкреатит.
Пример однодневной диеты при хроническом панкреатите:
Завтрак:
- рисовая каша 200 г.
- чай
Дневной перекус:
- печеные овощи — 150 г.
Обед:
- протертый овощной суп — 200 г.
- овощи, приготовленные на пару — 120 г.
- компот
Полдник:
- запеканка — 150 г.
Ужин:
- картофельное пюре — 200 г.
- рыба, приготовленная на пару — 100 г.
- чай
К какому врачу обратиться
Чтобы правильно питаться при панкреатите, проконсультируйтесь у диетолога и гастроэнтеролога. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Вопросы пациентов — ответы врачей Botkin.pro онлайн:
-
Панкреатит — чем питаться?
Перенес острый панкреатит. промучился 3 недели, пока не стихли боли и не прошел понос. Первые 2 дня вообще есть не давали. Выписался из стационара, а диету не расписали. Написали: «стол 5». Что это за стол?
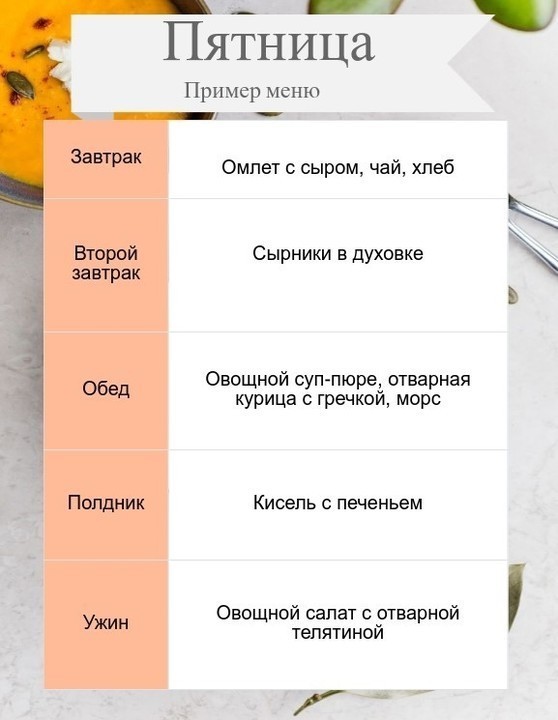
Ваш рацион должен включать дробное питание маленькими порциями 5-6 раз в день. Пища состоит из вареных, тушенных и приготовленных на пару продуктов. Исключается алкоголь, газированные напитки, кофе, фреши, жирная, жареная, острая и копченная пища, орехи, грибы, редис, лук, чеснок, томаты, баклажаны, свежий хлеб, выпечка, вареники, блины, оладьи, кетчуп и другие соусы. В рационе преобладают каши, овощные и творожные суфле, запеканки, пюрированные супы на овощной основе, отварная курица, телятина, индейка, белая рыба.
 Мясо лучше в виде тефтель и паровых котлет. Осторожно с фруктами и овощами — можно отварную морковь, брокколи, банан, печенное яблоко. Строгую диету нужно соблюдать несколько месяцев и осторожно расширять в дальнейшем при условии удовлетворительного самочувствия.
Мясо лучше в виде тефтель и паровых котлет. Осторожно с фруктами и овощами — можно отварную морковь, брокколи, банан, печенное яблоко. Строгую диету нужно соблюдать несколько месяцев и осторожно расширять в дальнейшем при условии удовлетворительного самочувствия.
Рекомендации по питанию после процедуры Уиппла
Поджелудочная железа является важной железой в организме, которая выделяет инсулин. Он расположен рядом с желудком, тонкой кишкой, желчным пузырем и двенадцатиперстной кишкой. Поджелудочная железа играет большую роль в переваривании пищи. В частности, инсулин, который секретируется поджелудочной железой, способствует перевариванию углеводов. Поджелудочная железа также выделяет ферменты, помогающие переваривать белки, углеводы и жиры.
Рак поджелудочной железы можно лечить хирургическим путем, химиотерапией, лучевой терапией или их комбинацией. Наиболее распространенная хирургическая процедура, выполняемая для удаления рака поджелудочной железы, называется операцией Уиппла.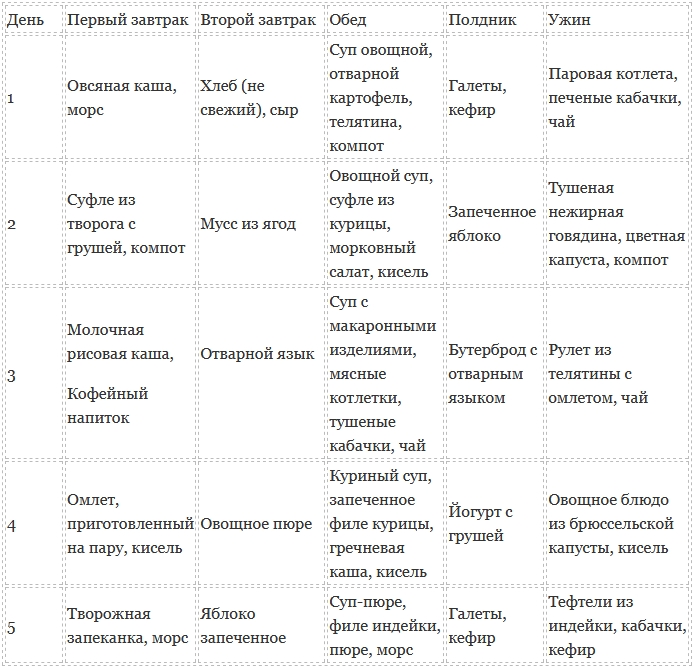 Операция Уиппла включает удаление головки поджелудочной железы, двенадцатиперстной кишки, желчного пузыря и части желчного протока. Независимо от типа лечения, рак поджелудочной железы оказывает серьезное влияние на организм с точки зрения диеты и питания.
Операция Уиппла включает удаление головки поджелудочной железы, двенадцатиперстной кишки, желчного пузыря и части желчного протока. Независимо от типа лечения, рак поджелудочной железы оказывает серьезное влияние на организм с точки зрения диеты и питания.
Если вы перенесли операцию Уиппла или другую операцию по удалению какой-либо части поджелудочной железы в рамках лечения рака, следуйте этим рекомендациям после операции:
Ферменты поджелудочной железы
- Ваш врач выпишет вам рецепт на ферменты поджелудочной железы. Принимайте ферменты поджелудочной железы по назначению.
- Эти ферменты предназначены для замены ферментов, которые ваша поджелудочная железа обычно вырабатывает для переваривания белков, углеводов и жиров.
- Если у вас есть вопросы о ферментах поджелудочной железы, обратитесь к зарегистрированному диетологу.
Твердая пища
- Постепенно увеличивайте потребление пищи до перехода на нормальную твердую пищу.

- Скорее всего, будет происходить переход от прозрачных жидкостей к полностью жидким и, в конечном счете, к мягким твердым веществам. Эта прогрессия будет варьироваться от человека к человеку.
Жир
- Избегайте жареной, жирной и жирной пищи. Эти продукты трудно перевариваются при измененной поджелудочной железе.
- Вместо этого выбирайте запеченные, жареные или приготовленные на гриле продукты.
- После операции Уиппла часто рекомендуют ограничить потребление жиров не более 40-60 граммов в день.
Питательные продукты с высоким содержанием питательных веществ
- Питайтесь настолько здорово, насколько это позволяет пищеварительная система.
- Богатые питательными веществами продукты — это продукты, содержащие белок, сложные углеводы, полезные жиры, витамины и минералы, необходимые организму для функционирования и восстановления.
- Фрукты, овощи, нежирный белок и цельнозерновые продукты — все это продукты, богатые питательными веществами.

- Обратитесь к зарегистрированному диетологу за конкретными рекомендациями, основанными на вашем уровне переносимости пищи.
Частота приема пищи
- Ешьте часто и небольшими порциями. Старайтесь есть что-нибудь каждые 2-3 часа. Меньшее количество пищи легче переваривается, а питательные вещества лучше усваиваются.
- Небольшие порции меньше вызывают газообразование или вздутие живота.
- Распространенным побочным эффектом процедуры Уиппла является задержка опорожнения желудка, называемая гастропарезом. Меньшие порции уменьшают чувство чрезмерной сытости.
- Включите источник белка в каждый прием пищи и закуску. Белок можно найти в виде мяса, молочных продуктов, орехов или бобов.
Потребление жидкости
- Пейте много жидкости, чтобы избежать обезвоживания.
- Хорошей отправной точкой является стремление выпивать восемь стаканов по 8 унций в день.

- Пейте только маленькими глотками во время еды, чтобы избежать чрезмерного вздутия живота, газа или ощущения переедания.
- Лучшее время для питья жидкости — за час до или после еды.
- Выбирайте напитки, содержащие калории и питательные вещества, такие как соки, смузи или жидкие пищевые добавки.
Алкогольные напитки
- Избегайте всех алкогольных напитков.
Лечение тошноты
- Ограничьте потребление жидкости и отдайте предпочтение сухим, легко усваиваемым продуктам, таким как крекеры, тосты, сухие хлопья, овсянка или простой запеченный картофель.
- Жидкости следует пить за 1 час до или после еды.
- Ваш врач также может выписать лекарство, помогающее справиться с тошнотой.
Лечение диареи
- Ограничьте или уменьшите избыток пищевых волокон и газообразующих продуктов, таких как бобы, цельные зерна, сырые овощи и фрукты.

- Избегайте сладостей и продуктов, содержащих много сахара.
- Увеличьте потребление жидкости, чтобы избежать обезвоживания.
- Старайтесь есть 5-6 раз небольшими порциями продуктов с низким содержанием клетчатки, таких как яблочное пюре, бананы, белые тосты, овсянка, крекеры или простой запеченный картофель.
- Избегайте молочных продуктов, кроме йогурта, содержащего живые культуры, называемые пробиотиками.
Потеря аппетита
- Это обычное явление после операции Уиппла.
- Продукты также могут быть не такими вкусными, как раньше.
- Будьте терпеливы и медленно вводите легко усваиваемые продукты.
- Вам также может понадобиться есть, когда вы не голодны, чтобы удовлетворить потребности вашего организма в питательных веществах. Это поможет вам быстрее восстановиться.
- Аппетит обычно улучшается через 4-6 недель после операции.
Журнал питания
- Ведите журнал учета времени приема пищи, потребляемой пищи и того, вызвала ли пища какие-либо проблемы с пищеварением.
 Это поможет вам определить, какие продукты лучше всего переносятся.
Это поможет вам определить, какие продукты лучше всего переносятся.
Жидкие пищевые добавки
- В связи с нарушением пищеварения, всасывания и ограниченным потреблением твердой пищи жидкие пищевые добавки могут быть подходящим дополнением для удовлетворения ваших потребностей в питании.
- Проконсультируйтесь с зарегистрированным диетологом, чтобы получить наилучшие рекомендации и количество добавок, необходимых вашему организму.
Витамины и минеральные добавки
- У вас могут возникнуть симптомы нарушения всасывания жиров, которые можно определить по частоте дефекации и внешнему виду стула.
- Содержащий жир стул часто бывает объемистым, частым, имеет неприятный запах и маслянистый вид.
- Эти симптомы требуют дополнительного приема витаминов A, D, E и K, а также поливитаминов. Вам также может понадобиться добавка кальция.
- Спросите своего онколога об инъекциях витамина B12 и препаратах железа, чтобы избежать развития анемии.

- Ваша медицинская бригада может посоветовать вам, как выбрать витамины и добавки, а также правильную дозировку.
Потеря веса
- Потеря веса до 5-10% после процедуры Уиппла является нормальным явлением.
- Если вы продолжаете терять вес, превышающий 5-10% от вашего веса до операции, обратитесь к зарегистрированному диетологу за рекомендациями по увеличению потребления калорий.
Диета при панкреатите для начинающих: книга-руководство по диете при панкреатите включает в себя планы питания, рецепты и советы по началу работы (мягкая обложка)
Эмили Грин Rnd
11,99 $
Добавить в список желаний
Обычно отправляется в течение 1-5 дней
Описание
Моя диета при панкреатите очень строгая, и, скорее всего, вы не захотите использовать мою диету при панкреатите, потому что вы не захотите менять то, как вы ели в течение многих лет; даже несмотря на то, что моя диета при панкреатите может либо спасти вам жизнь, либо позволить вам жить без боли (с некоторыми добавками), либо и то, и другое. Почти 300 000 человек ежегодно госпитализируются по поводу панкреатита в Соединенных Штатах. Это очень серьезное и болезненное состояние, которое требует тщательного медицинского наблюдения. На самом деле, в течение первых нескольких дней не разрешается ни есть, ни пить; все жидкости вводятся через IV. По мере того, как поджелудочная железа начинает заживать и снова функционировать, сначала разрешается пить прозрачные жидкости, а затем под бдительным наблюдением команды здравоохранения добавляются мягкие продукты с низким содержанием жира, чтобы убедиться, что пища полезна. плохо переносится. Острый панкреатит может быть опасным для жизни; обращение за медицинской помощью является обязательным. В то время как большинство людей хорошо выздоравливают от острого панкреатита, почти 25 процентов из тех, у кого диагностирован панкреатит, будут испытывать рецидивы, что приведет к тому, что болезнь станет хронической. Хронический панкреатит значительно повышает риск развития рака поджелудочной железы, диабета, печеночной недостаточности и других потенциально опасных для жизни заболеваний.
Почти 300 000 человек ежегодно госпитализируются по поводу панкреатита в Соединенных Штатах. Это очень серьезное и болезненное состояние, которое требует тщательного медицинского наблюдения. На самом деле, в течение первых нескольких дней не разрешается ни есть, ни пить; все жидкости вводятся через IV. По мере того, как поджелудочная железа начинает заживать и снова функционировать, сначала разрешается пить прозрачные жидкости, а затем под бдительным наблюдением команды здравоохранения добавляются мягкие продукты с низким содержанием жира, чтобы убедиться, что пища полезна. плохо переносится. Острый панкреатит может быть опасным для жизни; обращение за медицинской помощью является обязательным. В то время как большинство людей хорошо выздоравливают от острого панкреатита, почти 25 процентов из тех, у кого диагностирован панкреатит, будут испытывать рецидивы, что приведет к тому, что болезнь станет хронической. Хронический панкреатит значительно повышает риск развития рака поджелудочной железы, диабета, печеночной недостаточности и других потенциально опасных для жизни заболеваний. ѕ. Соблюдение диеты при панкреатите необходимо не только для выздоровления, но и для предотвращения перехода этого заболевания в хроническую фазу. Есть некоторые люди, которые более склонны к развитию панкреатита, в том числе с историей злоупотребления психоактивными веществами, использования определенных лекарств, отпускаемых по рецепту, нездорового питания и генетики. Моя диета при панкреатите устраняет ВСЕ «триггеры панкреатита», содержащиеся в еде и питье, чтобы помочь вашей поджелудочной железе вылечиться, чтобы ваша панкреатическая боль стала воспоминанием, а не ежедневным реальность. Моя диета при панкреатите будет соответствовать этому в сочетании с сильными антиоксидантами. Мой режим диеты и добавки работают на меня, и теперь он работает и на других, кто его использует. Я собираюсь поделиться с вами тем, что влечет за собой моя диета при панкреатите, и вы можете делать все, что хотите, с информацией о диете при панкреатите, потому что это ваша жизнь, а не моя. Просто имейте это в виду, я боролся с панкреатитом более 30 лет, и по большей части у меня не было боли благодаря моей диете при панкреатите, некоторым добавкам и множеству божественных вмешательств.
ѕ. Соблюдение диеты при панкреатите необходимо не только для выздоровления, но и для предотвращения перехода этого заболевания в хроническую фазу. Есть некоторые люди, которые более склонны к развитию панкреатита, в том числе с историей злоупотребления психоактивными веществами, использования определенных лекарств, отпускаемых по рецепту, нездорового питания и генетики. Моя диета при панкреатите устраняет ВСЕ «триггеры панкреатита», содержащиеся в еде и питье, чтобы помочь вашей поджелудочной железе вылечиться, чтобы ваша панкреатическая боль стала воспоминанием, а не ежедневным реальность. Моя диета при панкреатите будет соответствовать этому в сочетании с сильными антиоксидантами. Мой режим диеты и добавки работают на меня, и теперь он работает и на других, кто его использует. Я собираюсь поделиться с вами тем, что влечет за собой моя диета при панкреатите, и вы можете делать все, что хотите, с информацией о диете при панкреатите, потому что это ваша жизнь, а не моя. Просто имейте это в виду, я боролся с панкреатитом более 30 лет, и по большей части у меня не было боли благодаря моей диете при панкреатите, некоторым добавкам и множеству божественных вмешательств.


 Мясо лучше в виде тефтель и паровых котлет. Осторожно с фруктами и овощами — можно отварную морковь, брокколи, банан, печенное яблоко. Строгую диету нужно соблюдать несколько месяцев и осторожно расширять в дальнейшем при условии удовлетворительного самочувствия.
Мясо лучше в виде тефтель и паровых котлет. Осторожно с фруктами и овощами — можно отварную морковь, брокколи, банан, печенное яблоко. Строгую диету нужно соблюдать несколько месяцев и осторожно расширять в дальнейшем при условии удовлетворительного самочувствия.


 Это поможет вам определить, какие продукты лучше всего переносятся.
Это поможет вам определить, какие продукты лучше всего переносятся.