Содержание
Диета при заболеваниях поджелудочной железы
Скачать памятку
|
РЕКОМЕНДУЮТСЯ
|
ЗАПРЕЩАЮТСЯ
|
|
ХЛЕБ И ХЛЕБОБУЛОЧНЫЕ ИЗДЕЛИЯ
| |
|
|
|
|
КРУПЫ И МАКАРОННЫЕ ИЗДЕЛИЯ
| |
|
|
|
|
МЯСО
| |
|
|
|
|
РЫБА
| |
|
|
|
|
СУПЫ
| |
|
|
|
|
СОУСЫ И ПРЯНОСТИ
| |
|
|
|
|
ЯЙЦА
| |
|
|
|
|
| |
|
|
|
|
ЖИРЫ
| |
|
|
|
|
ОВОЩИ
| |
|
|
|
|
ФРУКТЫ И ЯГОДЫ
| |
|
|
|
|
СЛАСТИ
| |
|
|
|
|
НАПИТКИ
| |
|
|
|
Диетические рекомендации при хроническом панкреатите от момента обострения заболевания до наступления стойкой клинической ремиссии.
(данные по количеству пищевых ингредиентов даны для взрослых)
|
|
|
| |
Разрешается
|
Запрещается
| ||
0-4
|
|
|
|
4-7
|
| ||
6-10
|
|
|
|
10-15
|
| ||
15-60, весь период ремиссии
|
|
|
|
Диетические рекомендации при хроническом панкреатите от момента обострения заболевания до наступления стойкой клинической ремиссии.
(данные по количеству пищевых ингредиентов даны для взрослых)
|
|
|
| |
Разрешается
|
| ||
0-4
|
|
|
|
4-7
|
| ||
6-10
|
|
|
|
10-15
|
| ||
15-60, весь период ремиссии
|
|
|
|
какое меню вводится при разных формах панкреатита?
Панкреатит — серьезное воспалительное заболевание, поражающее поджелудочную железу. Причинами его могут быть закупорка панкреатического протока, сосудистые нарушения, травмы, токсические отравления и даже паразитарные заболевания. В лечении панкреатита наряду с медикаментозными и хирургическими методами большую роль играет специальная диета, о которой мы сегодня и поговорим.
Врачи-гастроэнтерологи различают две основных формы панкреатита — острый и хронический, и для питания при каждой из форм существует несколько общих правил:
- частое питание небольшими порциями — до восьми раз в день, от 100 г до 300 г пищи на прием;
- прием пищи только комнатной температуры — слишком горячие или, наоборот, холодные блюда исключены;
- запрещены жареные блюда — лучше готовить на пару, отваривать или запекать.

При остром панкреатите и обострении хронической формы заболевания ведущими принципами являются:
- Голодание во время выраженного клинического проявления болезни — в этот период возможно только парентеральное питание, то есть введение питательных веществ внутривенно, «в обход» желудочно-кишечного тракта.
- Переход к полноценному, но при этом щадящему питанию в максимально короткие сроки, поскольку больной панкреатитом нуждается в белках.
- Постепенное введение в диету новых продуктов и блюд с увеличением калорийности пищи и ее объема.
Первый тип питания — при остром панкреатите — способствует устранению болевых проявлений, а после их снятия можно переходить ко второму типу питания, который показан именно после снятия острых симптомов, а также при хроническом панкреатите. Эта диета рекомендуется на длительный период времени — иногда до года и более, чтобы предотвратить возникновение обострений. В ней точно так же сохранены все принципы химического, механического и термического щажения больного органа. Все блюда готовятся на пару, путем отваривания или запекания.
В ней точно так же сохранены все принципы химического, механического и термического щажения больного органа. Все блюда готовятся на пару, путем отваривания или запекания.
Существует также третий тип питания, назначаемый при реактивном панкреатите, который возникает как реакция поджелудочной железы на заболевания желудочно-кишечного тракта, отравления, аллергию или погрешности в питании. Диета при реактивной форме заболевания практически ничем не отличается от диеты при остром и хроническом панкреатите — дробный и частый прием пищи, исключение определенных продуктов и так далее.
Диета «Стол № 5п»: основа правильного питания при панкреатите
При панкреатите больному в обязательном порядке назначается диета «Стол № 5п». При диагностировании острого панкреатита или обострения хронического первый вариант этой диеты назначают после голодания на третий день заболевания. Суточное меню содержит: белков — 85–90 г, жиров — 70–80 г, углеводов — 300–350 г, энергетическая ценность рациона — 2170–2480 ккал[1].
На заметку
Лечебная диета № 5п (по Певзнеру), назначаемая при панкреатите, — это разновидность диеты № 5, рекомендуемой при заболеваниях печени и желчного пузыря. Она помогает снизить нагрузку на поджелудочную железу, уменьшить давление в протоке, улучшить обменные процессы и восстановить функцию органа.
В это время разрешено употреблять только отваренные продукты с полужидкой консистенцией, на пятый день в рацион больного можно вводить полувязкие блюда. После голода рекомендуется питание углеводной пищей, поскольку именно она меньше всего стимулирует деятельность поджелудочной железы. Можно употреблять слизистые супы на овощных отварах или на отварах круп, жидкие каши на воде, овощные пюре на воде без масла, муссы и желе на ксилите, некрепкий чай без сахара.
Постепенно вводят и некоторые белковые продукты — паровые омлеты, паровые котлеты, суфле из нежирных сортов мяса, творожные пасты, паровые пудинги из творога, сливочное масло (только в качестве добавки в готовые блюда).
Второй вариант диеты № 5п, назначаемый при хроническом панкреатите, имеет некоторые отличия. По сравнению с первым вариантом здесь повышено количество белка (130–140 г), неизменными остаются количество простых углеводов (300–350 г) и общее количество жиров (80 г). Средняя калорийность потребляемой пищи не должна превышать 2440–2680 ккал в сутки[2].
Если у пациента снижается способность переваривания белковой пищи, то разрешается временно снизить ее количество и заменить на углеводосодержащую. Обязательно ограничивается потребление соли (примерно 6–8 г в день), исключена грубая клетчатка и экстрактивные вещества. Запрещены приемы пищи большими порциями.
Кроме того, при панкреатите разрешено употребление только определенных продуктов, а некоторые должны быть полностью исключены (см. табл.).
Таблица. Разрешенные и запрещенные продукты диеты № 5п.
Группы продуктов | Разрешено | Запрещено |
|---|---|---|
Напитки | Соки: абрикосовый, морковный, тыквенный, шиповниковый. | Виноградный и апельсиновый соки. Кофе, газированные напитки, алкоголь |
Крупы | Гречневая (ядрица), манная, рис, овсяная | Кукурузная, пшенная, ячневая, горох, фасоль |
Овощи | Тыква, кабачки, картофель, огурцы, капуста брокколи и цветная, морковь, помидоры (с осторожностью) | Все консервированные, редис, баклажаны, горох, капуста белокочанная, лук репчатый, перец болгарский, хрен, щавель, редька, петрушка, укроп, грибы |
Фрукты | Яблоки определенных сортов, груши сладкие, некоторые сухофрукты | Бананы, апельсины, ягоды (все), виноград, кислые сорта яблок, изюм, орехи, финики |
Мясо | Кролик, говядина постная, курица и индейка (грудка) | Свинина и говядина жирные, сало, колбасные изделия, копченое мясо всех сортов, утка, гусь |
Рыба | Камбала, хек, щука, минтай, треска и другие нежирные сорта | Рыба копченая, икра лососевая, жирные сорта рыбы — семга, форель и так далее |
Молочные продукты | Кефир, простокваша с низкой жирностью, творог 1%-ный | Жирные молоко, сливки, сметана |
Жиры, масла | Масло сливочное, масло растительное | Жиры животного происхождения |
Яйца | Яйца куриные | — |
Хлебобулочные изделия | Хлеб пшеничный вчерашней выпечки | Сдоба, хлеб ржаной, любой свежий хлеб |
Кондитерские изделия, сладости | Варенье, зефир, мармелад, желе, пастила, мед, несдобное печенье | Песочное тесто, шоколад, мороженое |
Сыры | Неострые сорта | Острые сорта |
Поскольку при панкреатите поджелудочная железа не способна функционировать в полную силу, то из-за недостатка ферментов она не справляется с перевариванием определенных продуктов — жирного мяса и рыбы, копченостей, любых консервов. Запрещены субпродукты — почки, сердце и печень, поскольку они содержат холестерин в избытке.
Запрещены субпродукты — почки, сердце и печень, поскольку они содержат холестерин в избытке.
Некоторые овощи и фрукты, такие как белокочанная капуста, фасоль, шпинат, виноград и бананы, вызывают брожение и, как следствие, вздутие живота, а лук, чеснок, редис — это сильнейшие химические раздражители для поджелудочной железы. Овощи с большим содержанием клетчатки также запрещены, поскольку для их переваривания требуется большее количество ферментов, а значит, возрастает нагрузка на поджелудочную.
Рекомендуется отказаться от приправ, пряностей, соусов — майонеза, горчицы, кетчупа, перца, пряных трав. Полностью запрещен любой алкоголь.
Что касается разрешенных продуктов, то необходимо соблюдать технологию их приготовления, рекомендованную диетой № 5п. Овощи предпочтительнее отваривать и перетирать, через некоторое время при улучшении самочувствия некоторые овощи разрешается есть сырыми. Фрукты рекомендуется есть в виде варенья, муссов, желе или киселей, разрешены печеные сладкие яблоки и другие сладкие фрукты, а также сухофрукты в протертом виде.
Каши варят на воде, причем лучше всего больными усваиваются гречневая крупа, рис, манка. Супы разрешается готовить только на овощных отварах, мясные бульоны, особенно крепкие, строжайше запрещены. В супы можно добавить крупы и мелко нарезанные овощи из списка разрешенных, но ни в коем случае нельзя поджаривать их для заправки. Рыбу и мясо рекомендуется готовить на пару или запекать. Запрещена припущенная рыба, поскольку в ней содержится намного больше экстрактивных веществ, чем в отварной.
Хлеб разрешено есть только черствый, чтобы не спровоцировать вздутие кишечника из-за его дрожжевой основы.
Меню на неделю из разрешенных продуктов при панкреатите
Как уже говорилось, второй вариант диеты № 5п предполагает расширение рациона после снятия обострения заболевания. Предлагаем вниманию читателей примерное недельное меню, составленное на основе этой диеты.
- Понедельник
Завтрак: рисовая каша на воде, творог с подливой из фруктов, чай с медом.

Второй завтрак: запеченное яблоко без кожицы.
Обед: котлета паровая куриная с тыквенным пюре, фруктовый компот.
Полдник: омлет из белка, сок абрикосовый разбавленный.
- Вторник
Завтрак: гречневая каша протертая, творожное суфле, чай с нежирным молоком.
Второй завтрак: паровой омлет, сок.
Обед: суп на овощном бульоне с овощами и сметаной, бефстроганов (предварительно отваренный) с картофельным пюре, компот.
Полдник: несдобное печенье, фруктовый кисель.
Ужин: котлеты из судака с рисовой кашей, овощной салат, чай с пастилой.
- Среда
Завтрак: каша овсяная, творог с вареньем, чай.
Второй завтрак: мясное суфле, сок морковный.
Обед: молочный суп с мясным пюре, рулет из говядины с омлетом, кисель фруктовый.
Полдник: печенье галетное, компот из сухофруктов.

Ужин: тушеный кролик, вымоченный в молоке, овощное пюре, компот.
- Четверг
Завтрак: каша гречневая молочная, несоленый сыр, чай.
Второй завтрак: груша запеченная.
Обед: суп-пюре из моркови и кабачков, куриные кнели с творогом, сок фруктовый.
Полдник: манный пудинг с яблоком.
Ужин: судак запеченный, цветная капуста на пару, компот.
- Пятница
Завтрак: омлет белковый, рисовая каша молочная, кисель.
Второй завтрак: фруктовый мусс.
Обед: суп молочный с мясным пюре, кнели куриные, тыквенное пюре, чай с молоком.
Полдник: галеты, чай.
Ужин: рыба отварная под молочным соусом, картофельное пюре, сок.
- Суббота
Завтрак: каша из гречневой муки, творог с вареньем, настой шиповника.
Второй завтрак: простокваша.
Обед: суп овощной с фрикадельками, тефтели из телятины с рисом, кисель молочный.

Полдник: пудинг творожный.
Ужин: рыбные котлеты, овощное пюре, чай.
- Воскресенье
Завтрак: манный пудинг с фруктовой подливой, несоленый сыр, чай.
Второй завтрак: омлет белковый, тыквенный сок.
Обед: суп с крупой и овощами, куриное суфле на пару, компот из сладких яблок.
Полдник: печенье, кисель ягодный.
Ужин: отварное филе индейки, овощное пюре, чай.
Ежедневно перед сном можно выпивать стакан нежирного кефира или простокваши.
Это только примерное меню диеты № 5п, комбинации гарниров и блюд могут изменяться, но общий принцип — дробное и частое питание с использованием только разрешенных продуктов — должен оставаться неизменным.
Диетические рецепты блюд при воспалении поджелудочной железы
Не стоит думать, что диетические блюда — это обязательно нечто невкусное и пресное. Диета № 5п дает возможность использовать достаточно большой набор продуктов и готовить очень вкусные, но при этом полезные диетические блюда. Предлагаем вниманию наших читателей несколько интересных рецептов.
Предлагаем вниманию наших читателей несколько интересных рецептов.
Первое блюдо: Суп молочный с мясным пюре
На одну порцию: говядина 60 г, рис 20 г, один желток, молоко 100 г, сливочное масло 3 г, вода 300 г, соль 1 г.
Нежирную говядину отварить, пропустить через мясорубку или взбить в блендере с добавлением воды. Отварить рис и протереть его через сито. Затем протертый рис и его отвар добавить в мясное пюре, вскипятить и дать остыть. После этого заправить получившийся суп смесью взбитого яйца с молоком (льезон). Немного посолить и перед подачей добавить чуть-чуть сливочного масла.
Второе блюдо: мясной рулет с омлетом
На одну порцию: мясо 100 г, яйцо 2 шт., молоко 2,5 столовой ложки, соль 1 г.
Нежирное мясо (курицу, индейку, говядину) пропустить через мясорубку. В готовый фарш вбить яйца и хорошо перемешать. Затем разложить фарш на мокром полотенце в виде пласта толщиной около 2 см. На фарш выложить паровой омлет из яйца с молоком. Свернуть фарш в рулет и поместить на решетку пароварки. Готовить 20–25 минут. Подавать можно с картофельным или овощным пюре.
На фарш выложить паровой омлет из яйца с молоком. Свернуть фарш в рулет и поместить на решетку пароварки. Готовить 20–25 минут. Подавать можно с картофельным или овощным пюре.
Десерт: манный пудинг с яблоками
На одну порцию: манная крупа 45 г, молоко 100 г, сахар 12 г, яйцо 1 шт., одно небольшое яблоко.
Сварить густую манную кашу, затем добавить в нее тертые яблоки без кожицы, сахар и яичный желток. Перемешать и ввести взбитые белки. Затем выложить готовую массу в формочки и варить на пару около получаса. Подавать с фруктовым киселем или джемом.
Диета — важнейшая часть лечения при панкреатите в любой его форме. От количества, качества и способа приготовления блюд зависит скорость снятия обострения и в целом выздоровления пациента. Главная задача, которую решает диетические питание, — это восстановление всех функций поврежденной поджелудочной железы и поддержание ее нормальной работы максимально долгое время.
что включить в свой рацион? TEA.
 RU
RU
Поджелудочная железа – это орган, который отвечает в организме человека за производство многих жизненно важных ферментов, таких как инсулин, панкреатический полипептид, соматостатин и некоторые другие, способные влиять на работу всего организма.
Развитие поджелудочной железы начинается уже на третьей неделе внутриутробного развития и постепенно, в процессе роста и развития плода, формируется головка, тело и хвост этого органа. У новорожденных младенцев вес поджелудочной железы составляет всего 2 г, а окончательно форма и размер органа формируется в возрасте 5-6 лет.
У взрослого человека железа теряет подвижность, так как крепится к задней стенке брюшной полости. Имеет размеры около 15-20 см и массу около 70-80 г. Если говорить о функциональной нагрузке поджелудочной железы, то она выполняет одновременно две функции:
Эндокринную. Эта функция выражается в выработке инсулина и других гормонов, отвечающих за уровень глюкозы, а значит – сахара, в крови человека.
Экзокринную. Под этой функцией подразумевается выброс через просвет двенадцатиперстной кишки ферментов, расщепляющих в нашем организме жиры, углеводы и белки.
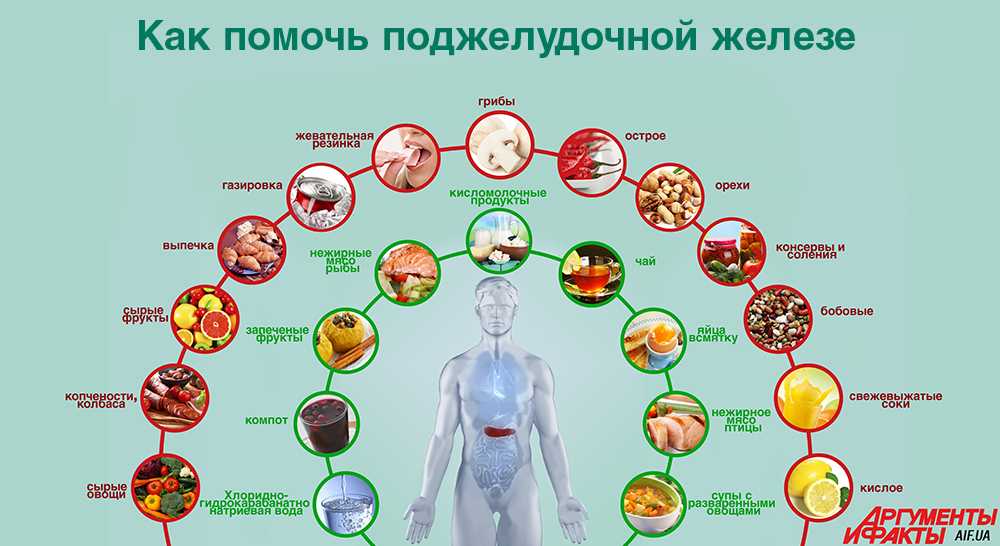
Располагается орган в брюшной полости, непосредственно позади желудка и достаточно тесно прилегает к двенадцатиперстной кишке. Еда для поджелудочной – это строительный материал, помогающий органу выполнять свои функции или, напротив, фактор, вызывающий различные нарушения в работе поджелудочной железы. Как поддержать поджелудочную железу и дать ей нормально функционировать? Какие продукты питания любит или не любит поджелудочная железа? В этом обзоре мы постарались разобраться, еда полезная для поджелудочной железы, а какая – приведет к развитию определенных патологий.
Что не любит поджелудочная?
Согласно данным ВОЗ, среди наиболее распространенных заболеваний поджелудочной железы можно отметить следующие:
- Панкреатит. Общее название воспалительных заболеваний и симптомокомплексов, которые могут носить острый и хронический характер.
 При воспалении поджелудочной железы нарушается выработка ферментов этого органа, и развиваются различные общие патологии ЖКТ, в особенности – кишечника.
При воспалении поджелудочной железы нарушается выработка ферментов этого органа, и развиваются различные общие патологии ЖКТ, в особенности – кишечника. - Онкопатологии поджелудочной железы. Ряд злокачественных новообразований, поражающих преимущественно протоки поджелудочной железы или образующиеся на базе эпителия этого органа.
- Муковисцидоз. Патология, носящая наследственный характер. В следствии генетических мутаций, поражаются различные железы внешней секреции. Сегодня наличие или отсутствие таких генов у будущих родителей и вероятность развития заболевания у будущего ребенка можно диагностировать на этапе планирования беременности.
- Сахарный диабет. Выражается в наличии у пациента повышенного уровня глюкозы в крови. Заболевание системное и требует пожизненной терапии, основанной на применении препаратов инсулина.
- Панкреанекроз. Полное или частичное отмирание тканей поджелудочной железы. Приводит к тяжелым, часто фатальным последствиям.

Если уже есть определенные проблемы, то стоит всерьез задуматься о том, как улучшить состояние поджелудочной железы, уменьшить вредное влияние на состояние этого органа и улучшить общее состояние организма.
Итак, какие продукты не любит поджелудочная железа? Прежде всего, это:
- Колбаса и сосиски. Эти продукты, как правило, содержат много жиров, а также пищевых красителей, которые пагубно влияют на состояние ЖКТ в целом и поджелудочной в частности. Частое употребление в пищу данной группы продуктов питания может привести к избыточному весу и как следствие – к развитию панкреатита.
- Полуфабрикаты. Такие продукты, в большинстве случаев, богаты трансжирами, с которыми плохо справляется ЖКТ даже самого здорового человека. Так что полуфабрикаты – не лучшая еда для поджелудочной.
- Готовая выпечка и кондитерские изделия. В их основе, как правило, много сахара и жиров невыясненного происхождения.
 Здесь используют не только растительные и животные жиры, но и различные добавки и эмульгаторы, которые могут привести к развитию серьезных патологий.
Здесь используют не только растительные и животные жиры, но и различные добавки и эмульгаторы, которые могут привести к развитию серьезных патологий. - Любые сладости от конфет до газированных напитков. На самом деле, есть много продуктов с низким содержанием сахара, которые можно употреблять в пищу без вреда для здоровья. Это натуральный мармелад из плодов и ягод, варенья без сахара, арахисовая паста без сахара и даже шоколад без сахара. Эти продукты полезны для поджелудочной железы и для всего организма. Им часто отдают предпочтение люди, которые следят за массой своего тела.
Еще что не любит поджелудочная и печень? Как ни банально, но это – алкоголь и курение. Курение приводит к сужению сосудов железы и нарушению секреции, а алкоголь, в свою очередь, приводит к вязкости секрета железы, а продукты распада этилового спирта оказывает непосредственное разрушающее действие на клетки и ткани поджелудочной.
Какие фрукты не полезны для поджелудочной железы? К сожалению, есть и такие. Пациентам, страдающим от хронического панкреатита, категорически не рекомендуется употреблять в пищу виноград, содержащий большое количество глюкозы, кислые ягоды и фрукты. Вообще специалисты рекомендуют отказаться от экзотических фруктов и отдавать предпочтение сезонным овощам и плодам, свойственных вашему региону.
Пациентам, страдающим от хронического панкреатита, категорически не рекомендуется употреблять в пищу виноград, содержащий большое количество глюкозы, кислые ягоды и фрукты. Вообще специалисты рекомендуют отказаться от экзотических фруктов и отдавать предпочтение сезонным овощам и плодам, свойственных вашему региону.
Есть и еще продукты для поджелудочной железы вредные и не рекомендованные гастроэнтерологами. В их число входят:
- жирные сорта мяса и рыбы;
- консервированные овощи, особенно с уксусом;
- соусы и майонезы;
- копчености;
- снеки;
- фаст-фуд;
- говяжий и свиной жир, включая сало и продукты на его основе.
И главное, чего не любит поджелудочная железа – это переедания. Чтобы поддерживать органы ЖКТ в номе специалисты рекомендуют дробное питание. Принимать пищу лучше небольшими порциями и несколько раз в день, чтобы после приема пищи оставалось легкое чувство голода. Именно голод – это то, что любит поджелудочная железа. Лечебное голодание специалисты рекомендуют не только в стадии обострения, но и в стадии ремиссии.
Именно голод – это то, что любит поджелудочная железа. Лечебное голодание специалисты рекомендуют не только в стадии обострения, но и в стадии ремиссии.
Продукты питания полезные для поджелудочной железы
Если есть список запрещенных продуктов, то есть и такие продукты питания, которые больше всего любит поджелудочная железа каждого из нас. Среди таких полезных для здоровья органов ЖКТ продуктов можно отметить:
- Хлеб ржаной или пшеничный, желательно не высшего, а первого или второго сорта. Полезная еда для поджелудочной – это подсушенный хлеб или пресные сухари.
- Блюда из нежирных, диетических сортов мяса и рыбы. Подходит индюшатина, кролик, нежирная говядина, курица, телятина и другие. Продукты, которые любит поджелудочная, должны быть приготовлена на пару или подаваться в вареном или тушеном виде. Если речь идет о рыбе, то это рыба нежирных сортов. Чаще – это речная рыба или такие виды рыбы как нататения, хек, путасу и другие.

- Молочнокислая продукция, такая как кефир, ряженка, сметана или йогурт. Продукция должна быть пастеризованной и отвечать самым высоким стандартам качества. Чем меньше жирность у такой молочки, тем более полезной она может оказаться для поджелудочной железы.
- Яйца в виде белкового омлета – это то, что любит кушать наша поджелудочная. В омлет можно добавлять нежирный сыр или овощи в соответствии с вашими личными предпочтениями.
- Какие крупы будут полезны? Среди лидеров можно назвать рис, гречку, перловку и овсяные хлопья.
- Что приготовить в качестве гарнира? Это блюда из овощей. Какие овощи фрукты любит поджелудочная железа? Среди них такие фавориты: картофель, тыква, кабачок, баклажан, морковь, свекла, цветная (но не белокочанная!) капуста и другие.
- Полезная еда для поджелудочной – это фрукты. Можно есть яблоки сладких сортов в запеченном виде или позволить себе одну-две груши в качестве десерта.
Для приготовления любых блюд, если у вас панкреатит, лучше применять натуральное сливочное масло, рафинированное подсолнечное масло или масло оливковое. А вот смалец и другой жир животного происхождения – под запретом. Также откажитесь от острых специй и газированных напитков. Можно пить компоты из ягод и сухофруктов, узвары и натуральные соки (березовый, яблочный, овощной и другие).
А вот смалец и другой жир животного происхождения – под запретом. Также откажитесь от острых специй и газированных напитков. Можно пить компоты из ягод и сухофруктов, узвары и натуральные соки (березовый, яблочный, овощной и другие).
Как поддержать поджелудочную?
Прежде чем разобраться в этом вопросе стоит упомянуть о тех основных симптомах, которые характеризуют обострение панкреатита или другие проблемы в работе поджелудочной железы. Если организм работает неправильно, то пациент может ощущать:
- тошноту;
- боль вверху живота, в области пуповины или выше в подреберье;
- часто повторяющаяся рвота;
- повышенное слюноотделение;
- отсутствие аппетита;
- диарея;
- метеоризм;
- истощение и снижение массы тела;
- явления общей интоксикации;
- быстрая утомляемость и некоторые другие.
Наличие любых, упомянутых выше, симптомов – это повод переходить на продукты полезные для поджелудочной железы. Есть общие рекомендации, как улучшить состояние пациента, но и не помешает попросить вашего врача, чтобы тот помог вам составить сбалансированную диету. Такая диета при панкреатите будет состоять исключительно продуктов для поджелудочной, польза которых очевидна и неоспорима.
Есть общие рекомендации, как улучшить состояние пациента, но и не помешает попросить вашего врача, чтобы тот помог вам составить сбалансированную диету. Такая диета при панкреатите будет состоять исключительно продуктов для поджелудочной, польза которых очевидна и неоспорима.
Читать онлайн «100 рецептов при болезнях поджелудочной железы. Вкусно, полезно, душевно, целебно», Ирина Вечерская – ЛитРес
© «Центрполиграф», 2017
Предисловие
Заболеваний поджелудочной железы достаточно много.
Поджелудочная железа – одна из самых важных желез в организме, которая выполняет две главные функции. Она вырабатывает пищеварительные ферменты (энзимы) и выделяет их в двенадцатиперстную кишку. Ферменты, попадая в пищеварительный тракт, разлагают углеводы, жиры и белки. Другая функция – функция железы внутренней секреции, вырабатывания гормона инсулина. Инсулин действует, когда содержание сахара в крови высокое. Инсулин служит в организме прежде всего для обеспечения проникновения глюкозы в клетки и играет ключевую роль в обмене не только углеводов, но жиров и белков. Другой гормон – глюкагон действует наоборот, он устраняет недостаток сахара в крови. Обе функции не зависят друг от друга. Любая патология поджелудочной железы отражается на углеводном, жировом и энергетическом обменах.
Другой гормон – глюкагон действует наоборот, он устраняет недостаток сахара в крови. Обе функции не зависят друг от друга. Любая патология поджелудочной железы отражается на углеводном, жировом и энергетическом обменах.
Группа заболеваний поджелудочной железы, связанных с воздействием ферментов, называется панкреатит. Панкреатит бывает острый и хронический. В этом случае выделение ферментов прекращается, и они начинают переваривать ткань самой железы, вызывая острое воспаление. Выведению ферментов через общий проток может препятствовать отек поджелудочной железы, закупорка протока камнем или сдавливание извне опухолью.
Помимо панкреатита имеется целый ряд других патологий, которыми поражается поджелудочная железа. Если панкреатит запустить, может наступить значительное ухудшение железы, называемое панкреонекрозом. Симптомы заболевания, диагностика и лечение часто зависят от стадии процесса и его локализации.
Определять более точно наличие болезни нужно лабораторным путем. Характерными для воспаления или деструкции поджелудочной железы будут изменения клинического и биохимического анализов крови, а также изменения мочи.
Характерными для воспаления или деструкции поджелудочной железы будут изменения клинического и биохимического анализов крови, а также изменения мочи.
Профилактикой всех заболеваний поджелудочной железы является рациональное полноценное питание.
Панкреатит
Сущность, причины заболевания
Панкреатит – это воспалительно-дегенеративный процесс в поджелудочной железе. Поджелудочная железа – это важная часть пищеварительной системы человека и среди эндокринных желез занимает особое место. Необычна она тем, что функционирует не только как железа внутренней секреции, которая производит важнейшие для организма гормоны (липокоин, инсулин, глюкагон).
Основными жертвами панкреатита чаще всего становятся люди, склонные к перееданию, любители жирной пищи, алкоголя. Под действием определенных провоцирующих факторов в поджелудочной железе активизируется выработка протеолитических ферментов, что и вызывает воспалительные процессы.
Обычно уровень сахара хорошо корректируется лечением и в большинстве случаев поджелудочная железа ведет себя спокойно. Она гарантирует нормальное пищеварение, регулирует энергетический обмен, а также участвует в остальных жизненно важных процессах. Благодаря ферментам, выделяемым из поджелудочного сока, перевариваются жиры, белки и углеводы, попадающие в организм с пищей. В нормальном состоянии ферменты попадают в 12-перстную кишку и там начинают свою работу. Но при возникновении панкреатита ферменты активизируются на раннем этапе, находясь еще в поджелудочной. Ткань железы может повреждаться, переваривая саму себя.
Она гарантирует нормальное пищеварение, регулирует энергетический обмен, а также участвует в остальных жизненно важных процессах. Благодаря ферментам, выделяемым из поджелудочного сока, перевариваются жиры, белки и углеводы, попадающие в организм с пищей. В нормальном состоянии ферменты попадают в 12-перстную кишку и там начинают свою работу. Но при возникновении панкреатита ферменты активизируются на раннем этапе, находясь еще в поджелудочной. Ткань железы может повреждаться, переваривая саму себя.
На работу поджелудочной оказывает прямое влияние и образ жизни человека, и употребляемая им пища. Для переваривания белков, жиров, углеводов железой вырабатываются соответствующие ферменты – для белков трипсин, для жиров липаза.
Поэтому чрезмерное употребление вредных продуктов, алкоголя, лекарственных средств приводит к тому, что отток сока поджелудочной железы замедляется, приостанавливается и остается в тканях самой железы или в протоках, не достигая двенадцатиперстной кишки. Нарушается процесс пищеварения и развивается воспалительный процесс – острый панкреатит, причинами возникновения которого может быть и переедание, и отравление, и травма.
Нарушается процесс пищеварения и развивается воспалительный процесс – острый панкреатит, причинами возникновения которого может быть и переедание, и отравление, и травма.
Воспаления поджелудочной железы как отдельный изолированный процесс практически не встречается, железа всегда вовлечена в патологические процессы при любых заболеваниях, особенно пищеварительной системы. Причем, состояние самой поджелудочной железы очень трудно определить, поскольку для диагностики этот маленький орган располагается достаточно глубоко.
Итак, причинами воспаления считаются следующие факторы, признанные всеми специалистами:
– заболевания желчного пузыря, желчевыводящих путей, поскольку желчь способствует повышенному выбросу ферментов поджелудочной железы, которые ее сами и повреждают. При этом поражаются и кровеносные сосуды, создавая мощный отек тканей и дальнейшие кровоизлияния;
– заболевания желудка, двенадцатиперстной кишки: гастрит, язва желудка, ослабление двигательной функции или воспаление двенадцатиперстной кишки. Нарушается отток желчи и панкреатического секрета. То есть опять железа повреждается собственными ферментами, застоявшимися в протоках;
Нарушается отток желчи и панкреатического секрета. То есть опять железа повреждается собственными ферментами, застоявшимися в протоках;
– атеросклероз сосудов, сахарный диабет, гипертония, беременность. При этих заболеваниях происходит нарушение кровообращения в поджелудочной железе, ограничение ее питания, что способствует развитию панкреатита. При беременности давление матки на сосуды также влияет на развитие ишемии поджелудочной, поэтому женщины в ожидании ребенка подвержены риску развития острого панкреатита;
– алкогольные, пищевые, химические отравления кислотами, щелочами, а также интоксикации, возникающие при глистной инвазии, даже частое употребление фруктов и овощей, напичканных пестицидами и обилие прочих химических добавок в пищевых продуктах способствуют активации ферментов поджелудочной железы;
– прием некоторых лекарственных средств;
– при нарушении жирового обмена также активизируются ферменты, а если человек имеет склонность к хроническому перееданию, риск возникновения панкреатита увеличивается в разы, особенно при злоупотреблении жирной, жареной пищи;
– травмы железы, ранения живота;
– инфекционные заболевания;
– существует версия об аллергическом происхождении некоторых видов панкреатита. В крови у таких больных зачастую обнаруживаются антитела, которые указывают на аутоагрессию;
В крови у таких больных зачастую обнаруживаются антитела, которые указывают на аутоагрессию;
– генетическая расположенность;
– прием алкоголя – даже однократный прием алкоголя у трезвенника и язвенника может привести к острому панкреатиту или деструктивному процессу в железе.
Симптомы
В период острого панкреатита симптомы развиваются как при сильном отравлении. Ферменты, вырабатываемые поджелудочной железой, задерживаются в ней или ее протоках, и начинают разрушать саму железу, а попадая в кровь, вызывают симптомы общей интоксикации. Симптомы:
– боль. Локализуется боль под ложечкой, подреберье либо справа, либо слева, в зависимости от места поражения железы, в случае, когда воспаляется весь орган, то боль носит опоясывающий характер,
– высокая температура, низкое или наоборот высокое давление,
– заостряются черты лица, сначала становится бледными кожные покровы, постепенно цвет лица приобретает серо-землистый оттенок,
– икота, тошнота,
– рвота,
– диарея или запор,
– одышка,
– вздутие живота,
– синюшность кожи,
– желтушность склер, кожи.
При таких симптомах панкреатита у человека с каждой минутой состояние ухудшается, медлить в таких случаях нельзя и следует как можно скорее вызвать «скорую помощь».
Принципы питания
Не рекомендованы продукты:
– Крепкие бульоны – мясные, рыбные, грибные. Супы в виде кислых щей, борщей, а также овощные отвары.
– Черный, ржаной и свежий белый хлеб, сдоба.
– Соленья, пряности, копчености, колбасы, все консервы, маринады. Грибы в любом виде.
– Жирные сорта мяса и птицы (баранина, свинина, утка, гусь), жирные сорта рыбы и все жирные блюда.
– Крепкий чай, кофе, какао, шоколад, все кондитерские изделия, варенье, мёд, мороженое, газированные напитки.
– Яйца, сваренные вкрутую и в виде жареной яичницы.
– Жареные блюда из творога (например, в виде сырников).
– Каша из пшена.
– Изделия из теста в виде пирогов, блинов, оладьев, пирожных.
– Блюда из овощей в виде белокочанной капусты, редиски, редьки, щавеля, сырого лука, репы, бобовых, все сырые и непротертые овощи и фрукты.
– Кислые ягоды и фрукты, а также фрукты, содержащие большое количество легкоусвояемых углеводов, которые могут стать причиной вздутия кишечника (бананы, виноград, финики).
– Жиры в виде сала и топленого масла.
– Все алкогольные напитки. Какие продукты можно употреблять:
– Хлебобулочные изделия в виде пшеничного хлеба вчерашней выпечки или подсушенного (200–300 г в день).
– Вегетарианские протертые или слизистые супы, овощные без белокочанной капусты или крупяные (но не с пшеном), с добавлением сливочного масла или сметаны – 5–10 г.
– Блюда из нежирных сортов говядины, телятины, курицы, индейки, кролика, отваренных куском или в виде паровых котлет, фрикаделей, суфле, тефтелей, бефстроганов из отварного мяса.
– Блюда из нежирной рыбы (трески, окуня, ледяной, щуки, сазана и других), отваренных куском или в виде котлет, кнелей, тефтелей.
– Яйца всмятку (1–2 яйца) или сваренные в виде парового омлета из двух яиц.
– Молочные продукты в виде некислого свежего творога, лучше домашнего, творожных пудингов, свежего кефира, сметаны (для заправки блюд) и неострого сыра.
– Манная, рисовая, гречневая, овсяная каши, лапша, вермишель, макароны.
– Изделия из теста в виде макаронных изделий из высших сортов муки или домашней лапши.
– Овощи, содержащие мало клетчатки в виде картофеля, моркови, свеклы, тыквы, кабачков, цветной капусты, молодой фасоли, зеленого горошка только протертые, отварные или запеченные. Очень полезна при заболеваниях поджелудочной железы морская капуста, которая богата ферментами, необходимыми для работы именно поджелудочной.
– Спелые плоды, ягоды (не кислые) печеные или протертые в виде пюре.
– Компоты с протертыми фруктами, желе из соков на ксилите или сорбите.
– Жиры в виде сливочного несоленого (30 г) и растительного масла (15 г) можно добавлять в блюда.
– Напитки в виде некрепкого чая с молоком или с лимоном, отвара шиповника, фруктово-ягодных соков.
– При соблюдении диеты для поджелудочной железы необходимо помнить о питьевом режиме. Так как восстановление поджелудочной железы сопровождается большими потерями воды, то питье должно быть обильным.
Что любит поджелудочная железа при панкреатите? Какие продукты полезны для поджелудочной?
Поджелудочная железа — важная часть пищеварительной системы. Она не только регулирует и нейтрализует пищу, поступающую в желудок, но и помогает в переваривании углеводов, белков и липидов. Наличие здоровой поджелудочной железы имеет решающее значение для хорошего здоровья. Поэтому обязательно нужно знать какие продукты полезны для поджелудочной железы.
Что такое поджелудочная железа и панкреатит?
Поджелудочная железа является частью пищеварительной системы и отвечает за ферменты, которые позволяют расщеплять пищу. Она также производит гормоны, регулирующие несколько функций организма.
Ваша поджелудочная железа вырабатывает три фермента:
- Липаза. Помогает расщеплять жиры.
- Протеаза. Играет важнейшую роль в переваривании белков пищи в желудке и кишечнике человека.
- Амилаза. Расщепляет крахмал.

Она также вырабатывает четыре гормона:
- Инсулин. Регулирует уровень сахара в крови и использует его для получения энергии.
- Глюкагон. Сообщает печени высвобождать сахар, когда ваш уровень становится слишком низким.
- Амилин. Контролирует аппетит.
- Гастрин. Заставляет слизистую оболочку желудка вырабатывать желудочную кислоту.
Если ваша поджелудочная железа не работает должным образом, она может воспалиться или помешать вам усвоить питательные вещества, в которых нуждается ваше тело. Панкреатит — одна из проблем поджелудочной железы, которая имеет серьезные последствия для вашего здоровья.
Это заболевание развивается из-за воспаления поджелудочной железы. Воспаление может быть очень болезненным, а в некоторых случаях боль в животе усиливается всего за несколько минут.
Кто подвержен риску развития панкреатита?
Любой может заболеть панкреатитом, но наличие определенных заболеваний увеличивает риск. Вероятность развития панкреатита выше, если у вас есть одно из следующих состояний или проблем:
Вероятность развития панкреатита выше, если у вас есть одно из следующих состояний или проблем:
- Сахарный диабет
- Кистозный фиброз
- Камни в желчном пузыре
- Ожирение
- Употребление большого количества алкоголя
- Курение
- Некоторые аутоиммунные заболевания
- Высокий уровень триглицеридов в крови
- Высокий уровень кальция в крови
- Заражение от вирусов, бактерий или паразитов
- Трансплантация почки
Симптомы панкреатита
Симптомы панкреатита одинаковы как при остром, так и при хроническом. Вы можете испытать один или несколько из этих симптомов:
- Боль от умеренной до сильной, которая начинается в середине живота и отдает в спину
- Тошнота и рвота
- Вздутие живота
- Высокая температура
- Учащенное дыхание
- Высокий пульс
- Потливость
- Потеря веса
- Желтуха
Какие продукты любит поджелудочная железа
Куркума
Воспаление поджелудочной железы можно уменьшить с помощью куркумы. Специя активизирует выработку инсулина в поджелудочной железе, который регулирует уровень глюкозы в крови и предотвращает диабет. Куркума снижает риск заболевания панкреатитом, а окажет лечебное действие только, если употреблять ее при хронической форме панкреатита. Посыпьте куркумой свой кофе, чай, молоко и смузи или добавьте в блюда.
Специя активизирует выработку инсулина в поджелудочной железе, который регулирует уровень глюкозы в крови и предотвращает диабет. Куркума снижает риск заболевания панкреатитом, а окажет лечебное действие только, если употреблять ее при хронической форме панкреатита. Посыпьте куркумой свой кофе, чай, молоко и смузи или добавьте в блюда.
Чеснок
Исследование Национального института рака показало, что люди, которые придерживаются диеты с высоким содержанием чеснока, имеют на 54 процента более низкий риск развития рака поджелудочной железы. Чеснок богат соединениями, борющимися с раком, называемыми флавоноидами, и стимулирует поджелудочную железу вырабатывать адекватный уровень инсулина.
Шпинат
Темные листовые овощи, такие как шпинат, содержат витамин С и бета-каротин и удовлетворяют основные потребности поджелудочной железы. Железо и Витамин В в составе шпината питают ее и сдерживают рост клеток рака. Приготовьте салат со шпинатом, луком и чесноком или приготовьте жаркое, чтобы порадовать поджелудочную железу.
Крестоцветные овощи
Брокколи и другие крестоцветные овощи, такие как брюссельская и цветная капуста, богаты флавоноидами, которые борются с раковыми клетками поджелудочной железы и выводят токсины. Ростки брокколи особенно усиливают детоксикацию организма.
Тофу
Тофу — отличный выбор для тех, кто беспокоится о своей поджелудочной железе, так как это хороший источник белка с низким содержанием жира.
Красный виноград
Красный виноград содержит ресвератрол — мощный антиоксидант, который оказывает противораковое действие на поджелудочную железу, в том числе вызывает подавление роста и гибель клеток рака.
Специалисты советуют принимать один раз в день 20 виноградин в сыром виде. Люди также предпочитают употреблять красное вино, чтобы получить ту же пользу. Однако есть его в сыром виде гораздо полезнее.
Батат
Вы верите в теорию о том, что если пища похожа на какой-либо орган в нашем теле, она лечит этот конкретный орган? Подобно грецким орехам для мозга, сельдерею для костей и помидорам для сердца, батат по форме и цвету очень похож на поджелудочную железу.
При этом сладкий картофель, благодаря своим полезным веществам, снижает риск рака поджелудочной железы до 50%. Он также стабилизирует уровень сахара в крови, постепенно высвобождая сахар в кровоток.
Чай из одуванчиков
Чай из одуванчиков выводит токсины из поджелудочной железы и восстанавливает поврежденные ткани, одновременно увеличивая выработку желудочного сока.
Какие продукты полезны для поджелудочной при панкреатите
Обычно врачи рекомендуют избегать еды в течение нескольких дней, чтобы поджелудочная железа отдыхала. Как только они разрешат вам возобновить прием пищи, вам следует есть нежирную пищу, чтобы избежать большего дискомфорта и боли.
Старайтесь включать в рацион следующие виды продуктов:
Молочные продукты
Выбирайте нежирное и обезжиренное молоко или альтернативное: миндальное, соевое и рисовое. А сыры с меньшим уровнем жира и творог будут хорошим источником белка.
Фрукты и овощи
Отдавайте преимущество продуктам с большим содержанием клетчатки. Лучше всего употреблять свежие фрукты и овощи, можно и консервированные, но их нужно слить и промыть, чтобы снизить количество сахара и соли. Жирные продукты, такие как авокадо, слишком тяжелые для переваривания, если у вас панкреатит.
Лучше всего употреблять свежие фрукты и овощи, можно и консервированные, но их нужно слить и промыть, чтобы снизить количество сахара и соли. Жирные продукты, такие как авокадо, слишком тяжелые для переваривания, если у вас панкреатит.
Зерновые
Зерновые продукты полезны для поджелудочной железы, так как богаты клетчаткой и легче перевариваются. Поэтому включайте в свой рацион белый рис, простую лапшу и даже тосты из белого хлеба.
Белок
Ищите источники белка с низким количеством жира, например белую рыбу и нежирные куски мяса птицы без кожи. Из фасоли, бобовых и чечевицы, а также из злаков, таких как киноа, можно приготовить легкие и вкусные блюда, богатые белком.
Эти продукты следует употреблять умеренно:
- Авокадо
- Оливковое масло
- Жирная рыба
- Орехи и семена
- Жирное красное мясо
- Сливки и жирное молоко
- Сливочное масло
- Замороженные и готовые блюда
- Майонез
- Сладкие напитки
Чему нужно следовать, чтобы поджелудочная железа была здоровой
Следите за потреблением достаточного количества жидкости
Даже небольшое обезвоживание вызывает воспаление поджелудочной железы. Клетки поджелудочной железы нуждаются в постоянном увлажнении. Убедитесь, что вы выпиваете 8-10 стаканов воды каждый день.
Клетки поджелудочной железы нуждаются в постоянном увлажнении. Убедитесь, что вы выпиваете 8-10 стаканов воды каждый день.
Пейте меньше кофе
Кофеин вызывает кислотность и воспаление. Перейдите на травяные чаи и напитки без кофеина, чтобы улучшить здоровье поджелудочной железы.
Не ешьте поздно вечером.
Поджелудочная железа не предназначена для выработки пищеварительных ферментов ночью. Прием пищи поздно вечером оказывает давление на поджелудочную железу, что, в свою очередь, приводит к расстройству желудка и увеличению веса.
Избегайте чрезмерное употребления алкоголя
Обильное употребление алкоголя и вызванное им обезвоживание опасны для вашей поджелудочной железы. Со временем запой вызывает как хронический, так и острый панкреатит, и даже нанесет непоправимый вред органу, если вы не будете осторожны.
Бросьте курить
Курение увеличивает риск развития панкреатита. Это не обязательно причина панкреатита, но, безусловно, может ускорить прогрессирование заболевания.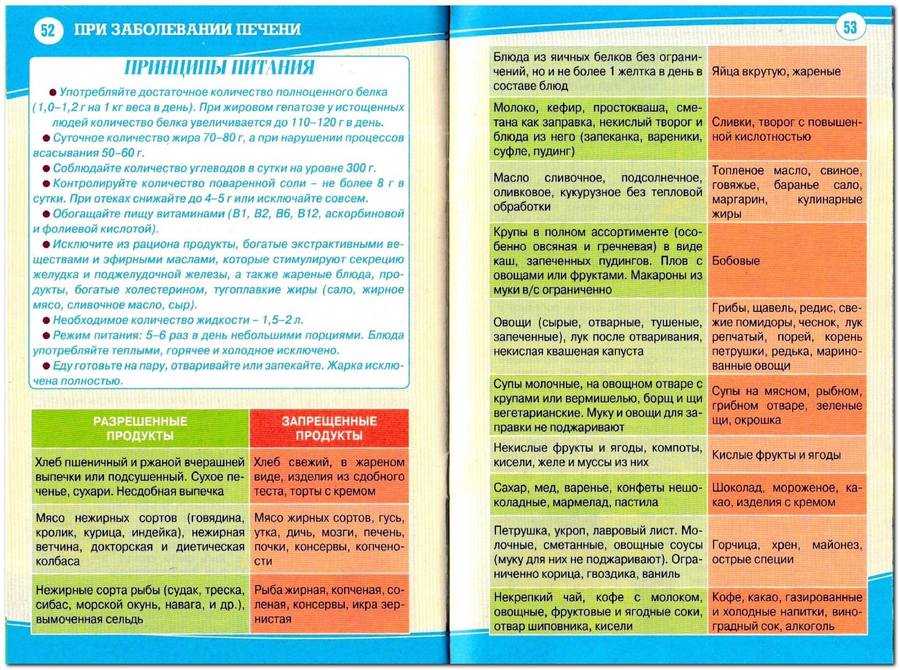 Курение связано с удвоением риска развития рака, поэтому лучше избегать курения, если уже испытываете проблемы с поджелудочной железой.
Курение связано с удвоением риска развития рака, поэтому лучше избегать курения, если уже испытываете проблемы с поджелудочной железой.
Придерживайтесь диеты
Выбирайте «диету с умеренным содержанием жиров», при которой около 25% ваших калорий приходится на жиры. Для диеты на 2000 калорий это 55 г жира в день. В дополнение к умеренно жирной диете старайтесь есть часто небольшими порциями, которые легче переваривать.
Читать дальше
Еда
еда
Как натуральная еда снижает холестерин
4 октября 2021
Еда
Почему все больше людей предпочитают экопродукты?
14 декабря 2021
Еда
Как правильно питаться женщинам для снижения веса
23 августа 2021
меню питания при болезнях, рецепты на неделю
Поджелудочная железа (ПЖ) активно участвует в переваривании пищи и обмене углеводов, вырабатывая особые ферменты и гормоны. Ее главная задача – обеспечить оптимальное количество секрета и его своевременное поступление в двенадцатиперстную кишку, за счет нормального функционирования протоков органа.
У здорового человека железа обладает цикличностью выработки пищеварительных ферментов, которая зависит от поступления в организм пищевых продуктов. Другими словами, количество и качество пищи во многом определяют состояние и функциональность поджелудочной железы.
Но, при развитии заболеваний поджелудочной железы, эти механизмы нарушаются. Явления воспаления, формирование полостей (кист) или новообразований, а также склеротические изменения (при хроническом панкреатите), обязательно приводят к тому, что начинается чрезмерное или недостаточное продуцирование ферментов, происходит изменение тонуса выводных протоков железы. В результате часто наступает аутолиз, или «самопереваривание» тканей ПЖ, что очень неблагоприятно для состояния всего организма.
Больная поджелудочная железа в большинстве случаев крайне нуждается в функциональном «покое», особенно при развитии воспалительных процессов. Ограничение выработки ферментов, «агрессивных» по отношению к самому органу, полное восстановление проходимости протоков и нормализация тонуса их стенок – вот основные задачи медикаментозного лечения практически всех патологических состояний ПЖ.
Но есть способ, преследующий те же цели и весьма эффективный, но не оказывающий лекарственной нагрузки на организм. Это изменение питания человека, с исключением одних продуктов и преобладанием других, с использованием определенных способов обработки пищи. Такая диета при заболеваниях поджелудочной железы, также называемая столом №5п, по результативности сравнима с любым консервативным лечебным методом.
Вылечить патологии поджелудочной железы без соблюдения диеты невозможно
Основные правила лечебного питания
Боли в поджелудочной железе могут возникнуть в любом возрасте, даже у детей. Их причиной становятся различные травмы, стрессовые ситуации, генетический фактор, использование некоторых лекарственных средств. В большинстве случаев главным фактором, провоцирующим начало патологического процесса в ПЖ, становится неправильное питание, злоупотребление алкогольными напитками, курение. Именно поэтому следует очень внимательно отнестись к своему рациону при проблемах с поджелудочной железой, тем самым исключив основные причины патологий.
Постоянное же соблюдение правил диеты является важнейшим условием выздоровления и профилактики обострений многих заболеваний ПЖ.
При болях в поджелудочной железе, независимо от их интенсивности, необходимо незамедлительно обратиться к врачу. Выслушав и осмотрев пациента, проведя лабораторное и инструментальное обследование, специалист выясняет тип поражения органа и его тяжесть, а также наличие сопутствующих патологий, особенно со стороны пищеварительной системы, печени, желчного пузыря. Кроме медикаментозных назначений, обязательно даются рекомендации по питанию при выявленном заболевании поджелудочной железы. Только врач, основываясь на диагнозе, может точно указать, какая должна быть диета у пациента.
В большинстве клинических случаев диагностируются патологии ПЖ воспалительного характера, или панкреатиты. Они могут быть острыми, хроническими, с осложнениями или без них, с фоновыми поражениями желчевыводящих путей или печени. Для каждой формы патологии существуют определенные нюансы, касающиеся осуществления питания пациента, но главные правила диеты при заболеваниях поджелудочной железы можно представить так:
- обеспечение минимальной функциональной активности органа за счет выбора определенных продуктов для меню и их правильной обработки;
- достаточный питьевой режим, составляющий 2-2,5 литра жидкости в сутки;
- преобладание белковой пищи;
- ограничение жиров любого происхождения и углеводов;
- акцент на продуктах, богатых витаминами, с целью повышения уровня иммунитета;
- прием пищи 5-7 раз в день, в небольших количествах;
- суточное количество соли – не более 10 граммов.

Потребление соли значительно ограничивается
Особое внимание при больной поджелудочной железе уделяется исключению продуктов, которые стимулируют секрецию пищеварительных ферментов, так как необходимо обеспечить ей функциональный покой. Перечень этих продуктов будет указан ниже. Данная мера особенно актуальна при острой фазе воспаления, когда в органе уже накопилось избыточное количество ферментов, агрессивно воздействующих на его ткани. В этот период необходимо, напротив, восстановить дренаж ПЖ и удалить секрет в кишечник, что достигается использованием, в том числе, и определенных пищевых продуктов.
Не менее важны методы приготовления пищи, которые обладают щадящим воздействием на ПЖ. Диета при заболеваниях поджелудочной железы предусматривает только отваривание, тушение, запекание (в отношении овощей и фруктов), «на пару».
Соблюдение этих способов обеспечивает физическое и химическое щажение органов всего пищеварительного тракта. Употребление блюд в теплом состоянии является термическим щажением, а протертое состояние пищи или в виде мелких кусочков – механическим. Эти правила приготовления блюд особенно значимы при патологиях, протекающих с болевым синдромом в поджелудочной железе и печени, а также при любых хронических заболеваниях пищеварительных органов.
Эти правила приготовления блюд особенно значимы при патологиях, протекающих с болевым синдромом в поджелудочной железе и печени, а также при любых хронических заболеваниях пищеварительных органов.
Питание в остром периоде
В случаях, если болит поджелудочная железа очень сильно, появилась рвота, метеоризм, признаки интоксикации и снизилось артериальное давление, пациента необходимо срочно госпитализировать в стационар. При остром и тяжелом поражении ПЖ, на фоне интенсивной терапии, назначается лечебное голодание в течение 3-5 дней. Оно необходимо для достижения максимального покоя органа и для наибольшей эффективности медикаментозного лечения.
Питательные вещества и необходимый объем жидкости в этот период доставляются в организм внутривенно в форме специальных смесей. Затем больному начинают разрешать пить малыми порциями, постепенно вводят щадящие блюда в виде неконцентрированных бульонов, каш, протертых пюре, жидких молочных продуктов. За неделю диеты в стационаре, в сочетании с комплексом лекарственных препаратов, удается добиться стихания воспалительного процесса в ПЖ.
Жирные сорта мяса при больной поджелудочной железе неприемлемы
После выписки на амбулаторное лечение диета при болезнях поджелудочной железы остается важнейшим способом терапии. Больному разъясняется, что можно есть и что следует обязательно исключить из питания. Также делается акцент и на оптимальных методах приготовления пищи.
Разрешенные и исключенные пищевые продукты
Чтобы на долгие годы сохранить эффект, достигнутый медикаментозным (и хирургическим, в ряде случаев) лечением, чтобы исключить прогрессирование хронического патологического процесса и формирование опасных для жизни осложнений, очень важно придерживаться в питании при болезнях поджелудочной железы определенных правил. Прежде всего, это исключение «вредных» продуктов, негативно влияющих на орган, и употребление «полезных», которые являются источником всех нужных веществ, но не «угрожают» ПЖ, печени, желчному пузырю, желудку, кишечнику.
| Разрешенные продукты | Запрещенные продукты |
| Овощные супы | Концентрированные мясные, куриные, рыбные супы |
| Супы на нежирном мясе, рыбе, птице | Жирная свинина, баранина и говядина |
| Курятина, телятина, индюшатина, крольчатина, нежирная говядина | Жирная морская рыба |
| Нежирные сорта речной и морской рыбы | Сырые овощи и зелень |
| Рис, геркулес, греча, макаронные изделия | Желток яиц |
| Овощи, термически обработанные (не сырые) | Все специи |
| Фрукты запеченные | Молочные продукты с высокой жирностью |
| Некислые ягоды (клубника, слива, черешня) | Все бобовые культуры и грибы |
| Молочные продукты с низкой жирностью | Свежие фрукты с высоким содержанием клетчатки (яблоки, груши, айва) |
| Несдобная выпечка, кондитерские изделия с малым количеством сахара и жиров (муссы, зефир, пастила, мармелад) | Свежий хлеб |
| Хлеб «вчерашний» | Сдобная выпечка на масле |
| Компоты, кисели, морсы | Крепкий кофе и чай, газированная вода, неразбавленные соки |
| Некрепкий чай | Все алкогольные напитки |
Ещё по теме:
Многим людям бывает трудно отказаться, например, от сладкой выпечки, крепкого кофе или копченостей. Однако необходимо «переломить» себя и скорректировать свой рацион, следуя всем вышеуказанным правилам. Уже через пару недель такого питания можно будет отметить улучшение общего состояния и функционирования всех органов пищеварения.
Однако необходимо «переломить» себя и скорректировать свой рацион, следуя всем вышеуказанным правилам. Уже через пару недель такого питания можно будет отметить улучшение общего состояния и функционирования всех органов пищеварения.
Сырые фрукты необходимо запекать
Примеры меню
Несмотря на то, что многие пищевые продукты и способы приготовления должны быть исключены, человек с патологиями ПЖ вполне может питаться полноценно и рационально, не испытывая недостатка ни в питательных веществах, ни в витаминах. Удобнее всего составлять меню сразу на неделю, это позволяет максимально разнообразить рацион и заранее приобрести все необходимые продукты.
Доказательством того, как можно вкусно питаться, имея серьезное заболевание поджелудочной железы, послужит следующее примерное меню на несколько дней:
Завтрак 1: Овсяная каша на нежирном молоке, кусок подсушенного хлеба, чашка некрепкого чая.
Завтрак 2: Два яблока, запеченных с небольшим количеством сахара.
Обед: Суп на курином бульоне с вермишелью, луком-шалот и морковью, картофельное пюре с рыбными кнелями, подсушенный хлеб, стакан ягодного компота.
Полдник: Запеканка из нежирного творога, приготовленная с яичным белком, столовая ложка домашнего варенья, чай.
Ужин: Отварная греча, котлета куриная на пару, отвар шиповника.
Читайте также: Лечение поджелудочной железы травами
Завтрак 1: Омлет из трех яичных белков на пару, хлеб, некрепкий чай с мармеладом.
Завтрак 2: Несдобные галеты с йогуртом.
Обед: Рыбный суп с картофелем, отварной рис с голубцом на пекинской или савойской капусте, хлеб, стакан ягодного киселя.
Полдник: две запеченные груши.
Ужин: Овощное пюре ассорти (кабачок, морковь, картофель) с куском отварной трески, хлеб, фруктовый компот.
Завтрак 1: Каша рисовая на нежирном молоке, чай с зефиром.
Завтрак 2: Творожная запеканка с йогуртом, чай.
Обед: Суп-«кудряш» на курином бульоне (с яичным белком), рагу из тушеных овощей, подсушенный хлеб, ягодный морс.
Полдник: Запеченные фрукты.
Ужин: Тушеная куриная грудка с отварным картофелем, хлеб, нежирное молоко.
Завтрак 1: Мясные фрикадельки «на пару» с отварными овощами, хлеб, некрепкий чай.
Завтрак 2: Омлет, чай, мармелад.
Обед: Суп-пюре из овощей, судак тушеный с отварным рисом, фруктовый кисель, хлеб.
Полдник: Сухое «галетное» печенье, нежирное молоко.
Ужин: Тушеный кабачок, грудка индейки, компот, хлеб.
Если пациенту не хватает диетических блюд и он чувствует себя голодным, то в ряде случаев разрешается добавлять небольшие «перекусы» в виде дополнительной чашки чая с сухим печеньем, йогурта, запеченых фруктов. Также можно на ночь съедать йогурт или выпивать стакан нежирного кефира.
Сырные фрикадельки в овощном бульоне просто и быстро готовятся
Очень важно соблюдать определенные правила в процессе приготовления еды. Пищевую соль следует ограничить до 10 г в день, исключить специи и соусы, уменьшить количество сливочного и растительного масла. Для некоторых людей эти ограничения представляют трудности, поэтому ниже приводятся рецепты диетических блюд для примера:
Для некоторых людей эти ограничения представляют трудности, поэтому ниже приводятся рецепты диетических блюд для примера:
1. Суп на овощном бульоне с фрикадельками из сыра.
Для варки овощного бульона требуется 2 литра воды, 1 морковь, 1 лук-шалот или небольшой пучок зеленого лука, 3 картофелины. Овощи моются, очищаются, режутся мелкими кубиками или шинкуются соломкой. Их можно положить сразу в кипящую воду или предварительно спассеровать на антипригарной сковороде без масла. Пока бульон, с 0,5 чайной ложкой соли, варится на небольшом огне в течение 10-15 минут, следует заняться фрикадельками.
Для них нужен твердый сыр, лучше несоленый и без специй. 100-150 грамм сыра натирается на мелкой терке, смешивается с белком 1 яйца и примерно 1 столовой ложкой пшеничной муки. Масса хорошо перемешивается, затем из нее формуются шарообразные фрикадельки и сразу же помещаются в кипящий бульон. До готовности суп варится еще 5-10 минут.
Такое первое блюдо получается очень аппетитно выглядящим, вкусным, сытным.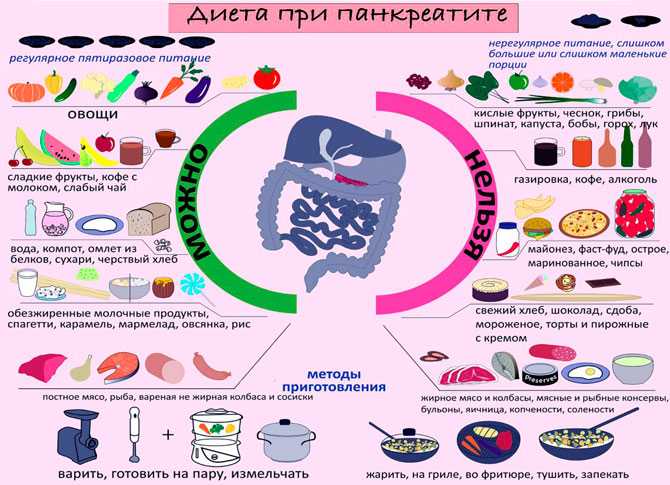 Оно понравится не только самому пациенту, но и его домочадцам.
Оно понравится не только самому пациенту, но и его домочадцам.
2. Рагу из различных овощей.
Сырые овощи, содержащие грубую клетчатку, не приветствуются при заболеваниях поджелудочной железы. Но из имеющихся под рукой разных овощей можно приготовить отличное рагу. Подойдет кабачок, тыква, патиссон, баклажан, болгарский перец, помидоры, зеленый лук или салатные сорта репчатого лука, морковь, корень сельдерея, корень петрушки.
Тушеные овощи с небольшим количеством масла будут полезны всем
Овощи очищаются и нарезаются кусочками средних размеров. Затем помещаются в сотейник или сковороду с добавлением 1 стол. ложки растительного масла и 2 щепоток соли. Рагу тушится под крышкой в течение примерно получаса. Если добавить полстакана промытого риса в начале приготовления и залить массу необходимым количеством воды, то получится рассыпчатый, вкусный и питательный овощной плов.
Проявлять фантазию в приготовлении пищи, даже соблюдая строгую диету, вполне возможно и даже необходимо. Используя разрешенные продукты, можно приготовить огромное количество разнообразных блюд без малейшего вреда для поджелудочной железы.
Используя разрешенные продукты, можно приготовить огромное количество разнообразных блюд без малейшего вреда для поджелудочной железы.
Читайте также: Какие можно овощи при панкреатите?
Распространенные заболевания поджелудочной железы
Существует множество заболеваний поджелудочной железы, включая острый панкреатит , хронический панкреатит , наследственный панкреатит и рак поджелудочной железы .
Оценка заболеваний поджелудочной железы может быть затруднена из-за недоступности поджелудочной железы. Существует несколько методов оценки поджелудочной железы. Первоначальные тесты поджелудочной железы включают физическое обследование, которое сложно, поскольку поджелудочная железа находится глубоко в брюшной полости рядом с позвоночником. Анализы крови часто помогают определить, вовлечена ли поджелудочная железа в конкретный симптом, но могут вводить в заблуждение. Лучшими рентгенографическими тестами для оценки структуры поджелудочной железы являются КТ (компьютерная томография), эндоскопическое ультразвуковое исследование и МРТ (магнитно-резонансная томография). Тесты для оценки протоков поджелудочной железы включают ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) и МРХПГ (магнитно-резонансная холангиопанкреатография). Есть также случаи, когда хирургическое исследование является единственным способом подтвердить диагноз заболевания поджелудочной железы.
63034798″/>
Хронический панкреатит
Хронический панкреатит — прогрессирующее заболевание, связанное с разрушением поджелудочной железы. Заболевание чаще встречается у мужчин и обычно развивается у лиц в возрасте от 30 до 40 лет. Первоначально хронический панкреатит можно спутать с острым панкреатитом, потому что симптомы схожи. Наиболее распространенными симптомами являются боль в верхней части живота и диарея. По мере того, как заболевание становится более хроническим, у пациентов может развиться недоедание и потеря веса. Если поджелудочная железа разрушается на поздних стадиях заболевания, у больных может развиться сахарный диабет.
Дополнительные причины включают кистозный фиброз и другие наследственные заболевания поджелудочной железы. Для значительного процента пациентов причина неизвестна. Необходимы дополнительные исследования для определения других причин заболевания.Лечение хронического панкреатита зависит от симптомов. Большинство методов лечения сосредоточено на обезболивании и нутритивной поддержке. Пероральные ферментные добавки поджелудочной железы используются для облегчения переваривания пищи. Пациенты, у которых развивается диабет, нуждаются в инсулине для контроля уровня сахара в крови. Отказ от алкоголя занимает центральное место в терапии.
Для получения дополнительной информации о хроническом панкреатите, пожалуйста, посетите здесь.
00887362801467″> Наследственный панкреатитВ некоторых случаях панкреатит связан с наследственными аномалиями поджелудочной железы или кишечника. Острые рецидивирующие приступы панкреатита в раннем возрасте (в возрасте до 30 лет) часто могут прогрессировать в хронический панкреатит. Наиболее распространенным наследственным заболеванием, которое приводит к хроническому панкреатиту, является кистозный фиброз. Недавние исследования показывают, что генетическое тестирование может быть ценным инструментом для выявления пациентов, предрасположенных к наследственному панкреатиту.
Как и хронический панкреатит, наследственный панкреатит является прогрессирующим заболеванием с высоким риском постоянных проблем. Пациенты с этими расстройствами могут иметь хроническую боль, диарею, недоедание или диабет. Лечение направлено на купирование боли и замену ферментов поджелудочной железы.
Лечение направлено на купирование боли и замену ферментов поджелудочной железы.
Чтобы узнать больше о наследственном панкреатите, нажмите здесь.
Рак поджелудочной железы
Рак поджелудочной железы является четвертой по частоте причиной смерти от рака у мужчин и пятой среди женщин. На его долю приходится более 37 000 новых случаев в год в Соединенных Штатах. Рак поджелудочной железы устойчив ко многим стандартным методам лечения, включая химиотерапию и лучевую терапию. Этот рак растет коварно и поначалу не вызывает симптомов. Классическим проявлением рака поджелудочной железы является безболезненная желтуха, желтоватое изменение цвета кожи без каких-либо других симптомов. Диагноз обычно ставится с использованием различных рентгенологических методов визуализации.
При обнаружении на ранних стадиях рак поджелудочной железы можно вылечить с помощью хирургической резекции. К сожалению, раннее выявление является скорее исключением, чем правилом. На более поздних стадиях лечение может улучшить качество жизни за счет контроля симптомов и осложнений.
К сожалению, раннее выявление является скорее исключением, чем правилом. На более поздних стадиях лечение может улучшить качество жизни за счет контроля симптомов и осложнений.
Для получения дополнительной информации о раке поджелудочной железы, пожалуйста, посетите здесь.
Заболевания поджелудочной железы | МедлайнПлюс
На этой странице
Основы
- Резюме
- Начните здесь
- Диагностика и тесты
- Лечение и терапия
Узнать больше
- Жить с
- Особенности
- Генетика
Смотрите, играйте и учитесь
- Ссылки недоступны
Исследования
- Клинические испытания
- Журнальная статья
Ресурсы
- Справочная служба
- Найти эксперта
Для вас
- Раздаточные материалы для пациентов
Поджелудочная железа — это железа позади желудка и перед позвоночником. Он производит соки, которые помогают расщеплять пищу, и гормоны, которые помогают контролировать уровень сахара в крови. Проблемы с поджелудочной железой могут привести ко многим проблемам со здоровьем. К ним относятся:
Он производит соки, которые помогают расщеплять пищу, и гормоны, которые помогают контролировать уровень сахара в крови. Проблемы с поджелудочной железой могут привести ко многим проблемам со здоровьем. К ним относятся:
- Панкреатит или воспаление поджелудочной железы: это происходит, когда пищеварительные ферменты начинают переваривать саму поджелудочную железу
- Рак поджелудочной железы
- Муковисцидоз, генетическое заболевание, при котором густая липкая слизь может также закупоривать протоки поджелудочной железы
Поджелудочная железа также играет роль при диабете. При диабете 1 типа бета-клетки поджелудочной железы больше не вырабатывают инсулин, потому что иммунная система организма атаковала их. При диабете 2 типа поджелудочная железа теряет способность выделять достаточное количество инсулина в ответ на прием пищи.
Общие заболевания поджелудочной железы
(Национальный фонд поджелудочной железы)
Сила вашей поджелудочной железы: поддерживайте поток пищеварительных соков
(Национальные институты здоровья)
Также на Испанский
Дополнительные методы лечения панкреатита
(Национальный фонд поджелудочной железы)
Советы по питанию и рецепты
(Национальный фонд поджелудочной железы)
Является ли гиперинсулинемия формой диабета?
(Фонд Мэйо для медицинского образования и исследований)
Также на Испанский
Кисты поджелудочной железы
(Фонд Мэйо для медицинского образования и исследований)
Также на Испанский
Синдром Золлингера-Эллисона
(Фонд Мэйо для медицинского образования и исследований)
Синдром Золлингера-Эллисона
(Национальный институт диабета, болезней органов пищеварения и почек)
ClinicalTrials.
 gov: Заболевания поджелудочной железы
gov: Заболевания поджелудочной железы(Национальные институты здоровья)
Статья: Влияние экзокринных заболеваний поджелудочной железы на β-клетки и уровень глюкозы.
 ..
..Статья: Гистопатологическая корреляция фиброза поджелудочной железы с количественными данными магнитно-резонансной томографии поджелудочной железы…
Статья: Врожденные лимфоидные клетки: новые игроки в заболевании поджелудочной железы.

Заболевания поджелудочной железы — посмотреть другие статьи
Что такое поджелудочная железа?
(Университет Джона Хопкинса, кафедра патологии)
ASGE: Найдите доктора
(Американское общество желудочно-кишечной эндоскопии)
Найдите эндокринолога
(Эндокринное общество)
Национальный институт диабета, болезней органов пищеварения и почек
Заболевания поджелудочной железы: EPI, панкреатит и др.

Экзокринная недостаточность поджелудочной железы (EPI) и панкреатит являются серьезными заболеваниями поджелудочной железы. Хронический панкреатит является одной из наиболее частых причин ЭНПЖ.
Продолжайте читать, чтобы узнать больше о различиях между ЭНПЖ и панкреатитом, а также о других состояниях, поражающих поджелудочную железу.
Поджелудочная железа играет более чем одну роль. Он вырабатывает инсулин, необходимый для регулирования уровня глюкозы. Он также производит большую долю ферментов, необходимых для переваривания пищи и усвоения питательных веществ. Когда ваша поджелудочная железа не функционирует должным образом, вы, вероятно, будете иметь по крайней мере некоторые из следующих симптомов:
- болезненность в животе, вздутие или боль
- тошнота или рвота
- избыток газов
- диарея
- неприятный запах табурет
- светлоокрашенный табурет
- лихорадка
- потеря веса
- недоедание
Эти симптомы могут быть вызваны ЭНПЖ, панкреатитом или некоторыми другими заболеваниями поджелудочной железы.
Панкреатит означает воспаление поджелудочной железы. Существует несколько типов панкреатита с различными причинами. Три основных типа — острые, хронические и наследственные.
Острый панкреатит
Острый панкреатит возникает внезапно. Воспаление поджелудочной железы вызывает сильную боль в верхней части живота, которая может длиться несколько дней. Другие симптомы включают:
- bloating
- nausea or vomiting
- diarrhea
- fever
Causes of acute pancreatitis include:
- gallstones
- chronic alcohol use
- trauma
- infection
- certain medications
- abnormalities of electrolytes, lipids или гормоны
- наследственные заболевания
Лечение зависит от причины.
Хронический панкреатит
Хронический панкреатит является прогрессирующим заболеванием. В дополнение к боли в верхней части живота симптомы могут включать диарею и потерю веса. По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.
По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.
Причины включают:
- хроническое употребление алкоголя
- кистозный фиброз
- наследственные заболевания поджелудочной железы
Среди людей с хроническим панкреатитом примерно у 20 процентов развивается ЭНПЖ.
Лечение зависит от причины и может включать заместительную терапию ферментами поджелудочной железы (PERT), инсулин и обезболивание.
Наследственный панкреатит
Во многих случаях хронический панкреатит вызывается генетическими мутациями, включая мутации генов PRSS1 , SPINK1 и CFTR . Панкреатит также может быть вызван наследственным панкреатитом или аномалиями кишечника.
Наследственный панкреатит — прогрессирующее заболевание. Лечение может включать PERT и обезболивание.
ЭНПЖ — это состояние, при котором у вас дефицит ферментов поджелудочной железы до такой степени, что вы недоедаете. Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого являются табуретки, которые:
Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого являются табуретки, которые:
- бледный цвет
- дурно пахнущий
- трудно смываемый
Вы также можете испытывать маслянистые выделения из заднего прохода. Other symptoms may include:
- abdominal bloating or cramping
- gas
- diarrhea or fecal incontinence
- weight loss
- malnutrition
Causes of EPI include:
- pancreatitis
- cysts or benign tumors of the pancreas
- закупорка или сужение панкреатического или желчного протока
- рак поджелудочной железы
- Побочные эффекты хирургии поджелудочной железы
- МИСТИЧЕСКИЙ Фиброз
- Диабет
Лечение может включать в себя:
- PROT
- ПИТА растворимые витамины A, D, E и K
- отказ от алкоголя и курения
Муковисцидоз — это генетическое заболевание, поражающее легкие и пищеварительный тракт, включая поджелудочную железу. Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:
Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:
- frequent respiratory infections
- coughing
- abdominal distension
- gas
- foul stools
- salty-tasting skin
- inability to gain weight
- developmental delays
- malnutrition due to EPI
Treatment includes:
- PERT
- различные лекарства для лечения респираторных заболеваний
- специальные дыхательные упражнения и физиотерапия грудной клетки
- диетотерапия и пищевые добавки
- трансплантация легких
Рак поджелудочной железы не всегда проявляется на ранних стадиях. По мере прогрессирования у вас может развиться желтуха или пожелтение кожи и глаз, а также ЭНПЖ. Лечение может включать:
- хирургическое вмешательство
- химиотерапию
- лучевую терапию
- обезболивание
- PERT
Диабет — это состояние, при котором поджелудочная железа либо не вырабатывает достаточного количества инсулина, либо организм не может его эффективно использовать. Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:
Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:
- чрезмерный голод и жажда
- усталость
- частое мочеиспускание
Связь между диабетом и РПИ до конца не изучена. Но диабет может предрасполагать вас к ЭНПЖ, а наличие ЭНПЖ в течение длительного времени связано с диабетом.
Лечение диабета зависит от типа, симптомов и осложнений. Это может включать управление диетой, инсулин и мониторинг уровня сахара в крови. Если у вас диабет и у вас развивается РПИ, ваш врач может назначить PERT.
Иногда ЭНПЖ возникает после операции на поджелудочной железе из-за рака поджелудочной железы, кист или доброкачественных опухолей.
Нет необходимости обращаться к врачу, если у вас иногда наблюдаются незначительные газы и вздутие живота. Но если у вас частые проблемы с пищеварением, существует ряд состояний, которые могут вызывать эти симптомы. Важно найти причину, чтобы вы могли получить правильное лечение.
Если у вас есть симптомы РПИ, такие как боль в животе, неприятный запах стула и потеря веса, немедленно обратитесь к врачу. Возможно, вы недоедаете и нуждаетесь в лечении. Будьте особенно внимательны к этим симптомам, если у вас есть:
- острый или хронический панкреатит
- рак поджелудочной железы
- операции на поджелудочной железе
- кистозный фиброз
- диабет
Перед добавлением безрецептурных пищеварительных ферментов (ОТ) рекомендуется проконсультироваться со своим врачом или фармацевтом. ваша диета.
РПИ и панкреатит имеют некоторые схожие симптомы, такие как дискомфорт в животе, вздутие живота и газы. Но EPI, как правило, является осложнением панкреатита. Характерным признаком РПИ является бледный стул с неприятным запахом, который трудно смывать.
ЭНПЖ и панкреатит являются серьезными состояниями, требующими медицинской помощи. Если у вас частые или постоянные проблемы с пищеварением, существуют эффективные методы лечения. Обратитесь к врачу, чтобы получить диагноз, чтобы вы могли начать терапию и наслаждаться улучшенным качеством жизни.
Обратитесь к врачу, чтобы получить диагноз, чтобы вы могли начать терапию и наслаждаться улучшенным качеством жизни.
Заболевания поджелудочной железы: ЭНПЖ, панкреатит и др.
Экзокринная недостаточность поджелудочной железы (ЭНПЖ) и панкреатит являются серьезными заболеваниями поджелудочной железы. Хронический панкреатит является одной из наиболее частых причин ЭНПЖ.
Продолжайте читать, чтобы узнать больше о различиях между ЭНПЖ и панкреатитом, а также о других состояниях, поражающих поджелудочную железу.
Поджелудочная железа играет более чем одну роль. Он вырабатывает инсулин, необходимый для регулирования уровня глюкозы. Он также производит большую долю ферментов, необходимых для переваривания пищи и усвоения питательных веществ. Когда ваша поджелудочная железа не функционирует должным образом, вы, вероятно, будете иметь по крайней мере некоторые из следующих симптомов:
- болезненность в животе, отек или боль
- тошнота или рвота
- Избыток газа
- Диарея
- Плохое табурет
- Слегка окрашенный стул
- Лихо поджелудочной железы.

Панкреатит означает воспаление поджелудочной железы. Существует несколько типов панкреатита с различными причинами. Три основных типа — острые, хронические и наследственные.
Острый панкреатит
Острый панкреатит возникает внезапно. Воспаление поджелудочной железы вызывает сильную боль в верхней части живота, которая может длиться несколько дней. Other symptoms include:
- bloating
- nausea or vomiting
- diarrhea
- fever
Causes of acute pancreatitis include:
- gallstones
- chronic alcohol use
- trauma
- infection
- certain medications
- аномалии электролитов, липидов или гормонов
- наследственные состояния
Лечение зависит от причины.
Хронический панкреатит
Хронический панкреатит является прогрессирующим заболеванием. В дополнение к боли в верхней части живота симптомы могут включать диарею и потерю веса.
 По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.
По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.Причины включают:
- хроническое употребление алкоголя
- кистозный фиброз
- наследственные заболевания поджелудочной железы
Среди людей с хроническим панкреатитом примерно у 20 процентов развивается ЭНПЖ.
Лечение зависит от причины и может включать заместительную терапию ферментами поджелудочной железы (PERT), инсулин и обезболивание.
Наследственный панкреатит
Во многих случаях хронический панкреатит вызывается генетическими мутациями, включая мутации PRSS1 , SPINK1 и генов CFTR . Панкреатит также может быть вызван наследственным панкреатитом или аномалиями кишечника.
Наследственный панкреатит — прогрессирующее заболевание. Лечение может включать PERT и обезболивание.
ЭНПЖ — это состояние, при котором у вас дефицит ферментов поджелудочной железы до такой степени, что вы недоедаете.
 Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который:
Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который:- бледный цвет
- дурно пахнущий
- трудно смываемый
Вы также можете испытывать маслянистые выделения из заднего прохода. Other symptoms may include:
- abdominal bloating or cramping
- gas
- diarrhea or fecal incontinence
- weight loss
- malnutrition
Causes of EPI include:
- pancreatitis
- cysts or benign tumors of the pancreas
- закупорка или сужение панкреатического или желчного протока
- рак поджелудочной железы
- Побочные эффекты хирургии поджелудочной железы
- МИСТИЧЕСКИЙ Фиброз
- Диабет
Лечение может включать в себя:
- PROT
- ПИТА растворимые витамины A, D, E и K
- отказ от алкоголя и курения
Муковисцидоз — это генетическое заболевание, поражающее легкие и пищеварительный тракт, включая поджелудочную железу.
 Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:
Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:- frequent respiratory infections
- coughing
- abdominal distension
- gas
- foul stools
- salty-tasting skin
- inability to gain weight
- developmental delays
- malnutrition due to EPI
Treatment includes:
- PERT
- различные лекарства для лечения респираторных заболеваний
- специальные дыхательные упражнения и физиотерапия грудной клетки
- диетотерапия и пищевые добавки
- трансплантация легких
Рак поджелудочной железы не всегда проявляется на ранних стадиях. По мере прогрессирования у вас может развиться желтуха или пожелтение кожи и глаз, а также ЭНПЖ. Лечение может включать:
- хирургическое вмешательство
- химиотерапию
- лучевую терапию
- обезболивание
- PERT
Диабет — это состояние, при котором поджелудочная железа либо не вырабатывает достаточного количества инсулина, либо организм не может его эффективно использовать.
 Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:
Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:- чрезмерный голод и жажда
- усталость
- частое мочеиспускание
Связь между диабетом и РПИ до конца не изучена. Но диабет может предрасполагать вас к ЭНПЖ, а наличие ЭНПЖ в течение длительного времени связано с диабетом.
Лечение диабета зависит от типа, симптомов и осложнений. Это может включать управление диетой, инсулин и мониторинг уровня сахара в крови. Если у вас диабет и у вас развивается РПИ, ваш врач может назначить PERT.
Иногда ЭНПЖ возникает после операции на поджелудочной железе из-за рака поджелудочной железы, кист или доброкачественных опухолей.
Нет необходимости обращаться к врачу, если у вас иногда наблюдаются незначительные газы и вздутие живота. Но если у вас частые проблемы с пищеварением, существует ряд состояний, которые могут вызывать эти симптомы. Важно найти причину, чтобы вы могли получить правильное лечение.

Если у вас есть симптомы РПИ, такие как боль в животе, неприятный запах стула и потеря веса, немедленно обратитесь к врачу. Возможно, вы недоедаете и нуждаетесь в лечении. Будьте особенно внимательны к этим симптомам, если у вас есть:
- острый или хронический панкреатит
- рак поджелудочной железы
- операции на поджелудочной железе
- кистозный фиброз
- диабет
Перед добавлением безрецептурных пищеварительных ферментов (ОТ) рекомендуется проконсультироваться со своим врачом или фармацевтом. ваша диета.
РПИ и панкреатит имеют некоторые схожие симптомы, такие как дискомфорт в животе, вздутие живота и газы. Но EPI, как правило, является осложнением панкреатита. Характерным признаком РПИ является бледный стул с неприятным запахом, который трудно смывать.
ЭНПЖ и панкреатит являются серьезными состояниями, требующими медицинской помощи. Если у вас частые или постоянные проблемы с пищеварением, существуют эффективные методы лечения.
 Обратитесь к врачу, чтобы получить диагноз, чтобы вы могли начать терапию и наслаждаться улучшенным качеством жизни.
Обратитесь к врачу, чтобы получить диагноз, чтобы вы могли начать терапию и наслаждаться улучшенным качеством жизни.Заболевания поджелудочной железы: ЭНПЖ, панкреатит и др.
Экзокринная недостаточность поджелудочной железы (ЭНПЖ) и панкреатит являются серьезными заболеваниями поджелудочной железы. Хронический панкреатит является одной из наиболее частых причин ЭНПЖ.
Продолжайте читать, чтобы узнать больше о различиях между ЭНПЖ и панкреатитом, а также о других состояниях, поражающих поджелудочную железу.
Поджелудочная железа играет более чем одну роль. Он вырабатывает инсулин, необходимый для регулирования уровня глюкозы. Он также производит большую долю ферментов, необходимых для переваривания пищи и усвоения питательных веществ. Когда ваша поджелудочная железа не функционирует должным образом, вы, вероятно, будете иметь по крайней мере некоторые из следующих симптомов:
- болезненность в животе, отек или боль
- тошнота или рвота
- Избыток газа
- Диарея
- Плохое табурет
- Слегка окрашенный стул
- Лихо поджелудочной железы.

Панкреатит означает воспаление поджелудочной железы. Существует несколько типов панкреатита с различными причинами. Три основных типа — острые, хронические и наследственные.
Острый панкреатит
Острый панкреатит возникает внезапно. Воспаление поджелудочной железы вызывает сильную боль в верхней части живота, которая может длиться несколько дней. Other symptoms include:
- bloating
- nausea or vomiting
- diarrhea
- fever
Causes of acute pancreatitis include:
- gallstones
- chronic alcohol use
- trauma
- infection
- certain medications
- аномалии электролитов, липидов или гормонов
- наследственные состояния
Лечение зависит от причины.
Хронический панкреатит
Хронический панкреатит является прогрессирующим заболеванием. В дополнение к боли в верхней части живота симптомы могут включать диарею и потерю веса.
 По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.
По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.Причины включают:
- хроническое употребление алкоголя
- кистозный фиброз
- наследственные заболевания поджелудочной железы
Среди людей с хроническим панкреатитом примерно у 20 процентов развивается ЭНПЖ.
Лечение зависит от причины и может включать заместительную терапию ферментами поджелудочной железы (PERT), инсулин и обезболивание.
Наследственный панкреатит
Во многих случаях хронический панкреатит вызывается генетическими мутациями, включая мутации PRSS1 , SPINK1 и генов CFTR . Панкреатит также может быть вызван наследственным панкреатитом или аномалиями кишечника.
Наследственный панкреатит — прогрессирующее заболевание. Лечение может включать PERT и обезболивание.
ЭНПЖ — это состояние, при котором у вас дефицит ферментов поджелудочной железы до такой степени, что вы недоедаете.
 Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который:
Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который:- бледный цвет
- дурно пахнущий
- трудно смываемый
Вы также можете испытывать маслянистые выделения из заднего прохода. Other symptoms may include:
- abdominal bloating or cramping
- gas
- diarrhea or fecal incontinence
- weight loss
- malnutrition
Causes of EPI include:
- pancreatitis
- cysts or benign tumors of the pancreas
- закупорка или сужение панкреатического или желчного протока
- рак поджелудочной железы
- Побочные эффекты хирургии поджелудочной железы
- МИСТИЧЕСКИЙ Фиброз
- Диабет
Лечение может включать в себя:
- PROT
- ПИТА растворимые витамины A, D, E и K
- отказ от алкоголя и курения
Муковисцидоз — это генетическое заболевание, поражающее легкие и пищеварительный тракт, включая поджелудочную железу.
 Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:
Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:- frequent respiratory infections
- coughing
- abdominal distension
- gas
- foul stools
- salty-tasting skin
- inability to gain weight
- developmental delays
- malnutrition due to EPI
Treatment includes:
- PERT
- различные лекарства для лечения респираторных заболеваний
- специальные дыхательные упражнения и физиотерапия грудной клетки
- диетотерапия и пищевые добавки
- трансплантация легких
Рак поджелудочной железы не всегда проявляется на ранних стадиях. По мере прогрессирования у вас может развиться желтуха или пожелтение кожи и глаз, а также ЭНПЖ. Лечение может включать:
- хирургическое вмешательство
- химиотерапию
- лучевую терапию
- обезболивание
- PERT
Диабет — это состояние, при котором поджелудочная железа либо не вырабатывает достаточного количества инсулина, либо организм не может его эффективно использовать.
 Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:
Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:- чрезмерный голод и жажда
- усталость
- частое мочеиспускание
Связь между диабетом и РПИ до конца не изучена. Но диабет может предрасполагать вас к ЭНПЖ, а наличие ЭНПЖ в течение длительного времени связано с диабетом.
Лечение диабета зависит от типа, симптомов и осложнений. Это может включать управление диетой, инсулин и мониторинг уровня сахара в крови. Если у вас диабет и у вас развивается РПИ, ваш врач может назначить PERT.
Иногда ЭНПЖ возникает после операции на поджелудочной железе из-за рака поджелудочной железы, кист или доброкачественных опухолей.
Нет необходимости обращаться к врачу, если у вас иногда наблюдаются незначительные газы и вздутие живота. Но если у вас частые проблемы с пищеварением, существует ряд состояний, которые могут вызывать эти симптомы. Важно найти причину, чтобы вы могли получить правильное лечение.

Если у вас есть симптомы РПИ, такие как боль в животе, неприятный запах стула и потеря веса, немедленно обратитесь к врачу. Возможно, вы недоедаете и нуждаетесь в лечении. Будьте особенно внимательны к этим симптомам, если у вас есть:
- острый или хронический панкреатит
- рак поджелудочной железы
- операции на поджелудочной железе
- кистозный фиброз
- диабет
Перед добавлением безрецептурных пищеварительных ферментов (ОТ) рекомендуется проконсультироваться со своим врачом или фармацевтом. ваша диета.
РПИ и панкреатит имеют некоторые схожие симптомы, такие как дискомфорт в животе, вздутие живота и газы. Но EPI, как правило, является осложнением панкреатита. Характерным признаком РПИ является бледный стул с неприятным запахом, который трудно смывать.
ЭНПЖ и панкреатит являются серьезными состояниями, требующими медицинской помощи. Если у вас частые или постоянные проблемы с пищеварением, существуют эффективные методы лечения.
 Обратитесь к врачу, чтобы получить диагноз, чтобы вы могли начать терапию и наслаждаться улучшенным качеством жизни.
Обратитесь к врачу, чтобы получить диагноз, чтобы вы могли начать терапию и наслаждаться улучшенным качеством жизни.Заболевания поджелудочной железы: ЭНПЖ, панкреатит и др.
Экзокринная недостаточность поджелудочной железы (ЭНПЖ) и панкреатит являются серьезными заболеваниями поджелудочной железы. Хронический панкреатит является одной из наиболее частых причин ЭНПЖ.
Продолжайте читать, чтобы узнать больше о различиях между ЭНПЖ и панкреатитом, а также о других состояниях, поражающих поджелудочную железу.
Поджелудочная железа играет более чем одну роль. Он вырабатывает инсулин, необходимый для регулирования уровня глюкозы. Он также производит большую долю ферментов, необходимых для переваривания пищи и усвоения питательных веществ. Когда ваша поджелудочная железа не функционирует должным образом, вы, вероятно, будете иметь по крайней мере некоторые из следующих симптомов:
- болезненность в животе, отек или боль
- тошнота или рвота
- Избыток газа
- Диарея
- Плохое табурет
- Слегка окрашенный стул
- Лихо поджелудочной железы.

Панкреатит означает воспаление поджелудочной железы. Существует несколько типов панкреатита с различными причинами. Три основных типа — острые, хронические и наследственные.
Острый панкреатит
Острый панкреатит возникает внезапно. Воспаление поджелудочной железы вызывает сильную боль в верхней части живота, которая может длиться несколько дней. Other symptoms include:
- bloating
- nausea or vomiting
- diarrhea
- fever
Causes of acute pancreatitis include:
- gallstones
- chronic alcohol use
- trauma
- infection
- certain medications
- аномалии электролитов, липидов или гормонов
- наследственные состояния
Лечение зависит от причины.
Хронический панкреатит
Хронический панкреатит является прогрессирующим заболеванием. В дополнение к боли в верхней части живота симптомы могут включать диарею и потерю веса.
 По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.
По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.Причины включают:
- хроническое употребление алкоголя
- кистозный фиброз
- наследственные заболевания поджелудочной железы
Среди людей с хроническим панкреатитом примерно у 20 процентов развивается ЭНПЖ.
Лечение зависит от причины и может включать заместительную терапию ферментами поджелудочной железы (PERT), инсулин и обезболивание.
Наследственный панкреатит
Во многих случаях хронический панкреатит вызывается генетическими мутациями, включая мутации PRSS1 , SPINK1 и генов CFTR . Панкреатит также может быть вызван наследственным панкреатитом или аномалиями кишечника.
Наследственный панкреатит — прогрессирующее заболевание. Лечение может включать PERT и обезболивание.
ЭНПЖ — это состояние, при котором у вас дефицит ферментов поджелудочной железы до такой степени, что вы недоедаете.
 Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который:
Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который:- бледный цвет
- дурно пахнущий
- трудно смываемый
Вы также можете испытывать маслянистые выделения из заднего прохода. Other symptoms may include:
- abdominal bloating or cramping
- gas
- diarrhea or fecal incontinence
- weight loss
- malnutrition
Causes of EPI include:
- pancreatitis
- cysts or benign tumors of the pancreas
- закупорка или сужение панкреатического или желчного протока
- рак поджелудочной железы
- Побочные эффекты хирургии поджелудочной железы
- МИСТИЧЕСКИЙ Фиброз
- Диабет
Лечение может включать в себя:
- PROT
- ПИТА растворимые витамины A, D, E и K
- отказ от алкоголя и курения
Муковисцидоз — это генетическое заболевание, поражающее легкие и пищеварительный тракт, включая поджелудочную железу.
 Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:
Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:- frequent respiratory infections
- coughing
- abdominal distension
- gas
- foul stools
- salty-tasting skin
- inability to gain weight
- developmental delays
- malnutrition due to EPI
Treatment includes:
- PERT
- различные лекарства для лечения респираторных заболеваний
- специальные дыхательные упражнения и физиотерапия грудной клетки
- диетотерапия и пищевые добавки
- трансплантация легких
Рак поджелудочной железы не всегда проявляется на ранних стадиях. По мере прогрессирования у вас может развиться желтуха или пожелтение кожи и глаз, а также ЭНПЖ. Лечение может включать:
- хирургическое вмешательство
- химиотерапию
- лучевую терапию
- обезболивание
- PERT
Диабет — это состояние, при котором поджелудочная железа либо не вырабатывает достаточного количества инсулина, либо организм не может его эффективно использовать.
 Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:
Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:- чрезмерный голод и жажда
- усталость
- частое мочеиспускание
Связь между диабетом и РПИ до конца не изучена. Но диабет может предрасполагать вас к ЭНПЖ, а наличие ЭНПЖ в течение длительного времени связано с диабетом.
Лечение диабета зависит от типа, симптомов и осложнений. Это может включать управление диетой, инсулин и мониторинг уровня сахара в крови. Если у вас диабет и у вас развивается РПИ, ваш врач может назначить PERT.
Иногда ЭНПЖ возникает после операции на поджелудочной железе из-за рака поджелудочной железы, кист или доброкачественных опухолей.
Нет необходимости обращаться к врачу, если у вас иногда наблюдаются незначительные газы и вздутие живота. Но если у вас частые проблемы с пищеварением, существует ряд состояний, которые могут вызывать эти симптомы. Важно найти причину, чтобы вы могли получить правильное лечение.




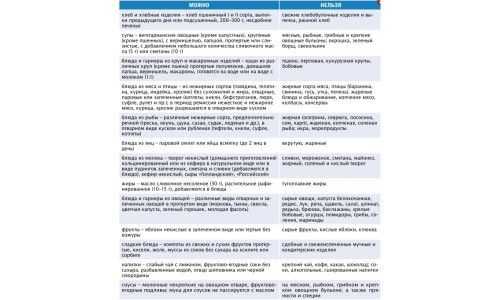



 Медленная еда и тщательное пережёвывание. Температура горячих блюд до 57—62ОС, холодных — не ниже 15—17ОС. Пищу готовят в протёртом виде на пару или запекают в духовке.
Медленная еда и тщательное пережёвывание. Температура горячих блюд до 57—62ОС, холодных — не ниже 15—17ОС. Пищу готовят в протёртом виде на пару или запекают в духовке.



 Медленная еда и тщательное пережёвывание. Температура горячих блюд до 57—62ОС, холодных — не ниже 15—17ОС. Пищу готовят в протёртом виде на пару или запекают в духовке.
Медленная еда и тщательное пережёвывание. Температура горячих блюд до 57—62ОС, холодных — не ниже 15—17ОС. Пищу готовят в протёртом виде на пару или запекают в духовке.


 Некрепкий чай, вода, вода минеральная без углекислоты
Некрепкий чай, вода, вода минеральная без углекислоты

 При воспалении поджелудочной железы нарушается выработка ферментов этого органа, и развиваются различные общие патологии ЖКТ, в особенности – кишечника.
При воспалении поджелудочной железы нарушается выработка ферментов этого органа, и развиваются различные общие патологии ЖКТ, в особенности – кишечника.
 Здесь используют не только растительные и животные жиры, но и различные добавки и эмульгаторы, которые могут привести к развитию серьезных патологий.
Здесь используют не только растительные и животные жиры, но и различные добавки и эмульгаторы, которые могут привести к развитию серьезных патологий. 

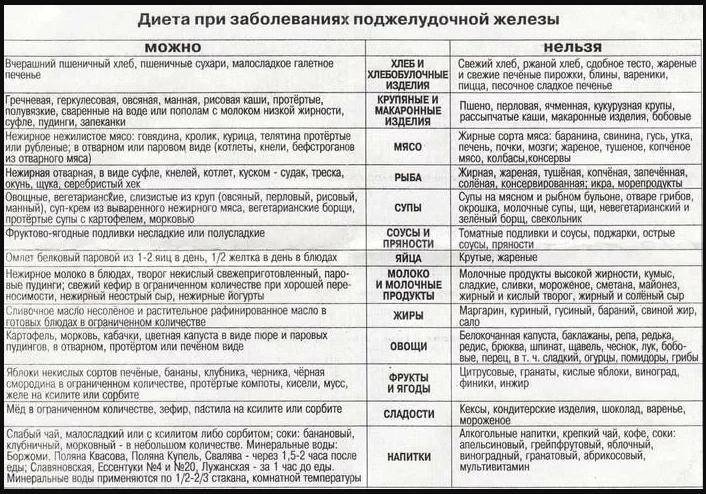
 gov: Заболевания поджелудочной железы
gov: Заболевания поджелудочной железы ..
..

 По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.
По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI. Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который:
Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который: Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:
Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают: Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:
Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:
 Обратитесь к врачу, чтобы получить диагноз, чтобы вы могли начать терапию и наслаждаться улучшенным качеством жизни.
Обратитесь к врачу, чтобы получить диагноз, чтобы вы могли начать терапию и наслаждаться улучшенным качеством жизни.
 По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.
По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI. Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который:
Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который: Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:
Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают: Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:
Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:
 Обратитесь к врачу, чтобы получить диагноз, чтобы вы могли начать терапию и наслаждаться улучшенным качеством жизни.
Обратитесь к врачу, чтобы получить диагноз, чтобы вы могли начать терапию и наслаждаться улучшенным качеством жизни.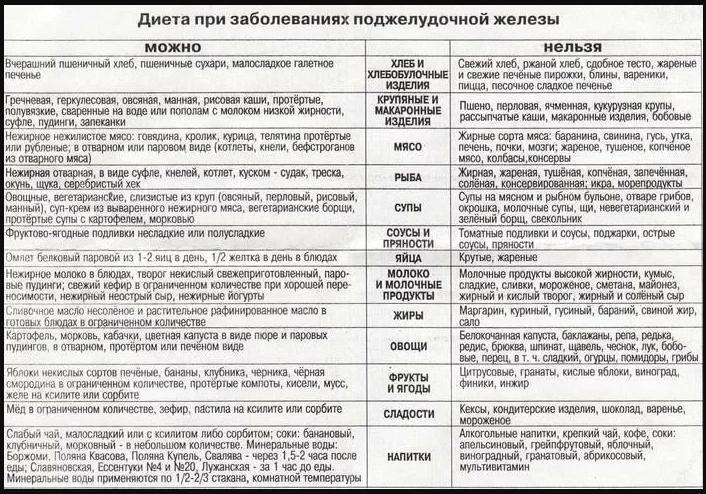
 По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI.
По мере прогрессирования заболевания оно вызывает необратимые повреждения поджелудочной железы. Это может привести к диабету и недоеданию из-за EPI. Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который:
Одним из симптомов ЭНПЖ является стеаторея, то есть избыток жира в стуле. Признаками этого является стул, который: Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают:
Обычно его диагностируют в течение первых нескольких лет жизни. Симптомы включают: Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают:
Инсулин необходим для распределения глюкозы по клеткам по всему телу. Симптомы неуправляемого диабета включают: