Содержание
Овощи при панкреатите поджелудочной железы
Фото: Комсомольская правда
Многие заболевания лечат не только лекарствами, но и с помощью специально подобранной диеты. Вместе с врачами разбирается, как включать в рацион овощи при панкреатите поджелудочной железы
В последние десятилетия в мире отмечается рост заболевания панкреатитом — воспалением поджелудочной железы, из-за которого пища не полностью расщепляется в двенадцатиперстной кишке. Основные причины этой болезни: неправильное питание, избыточный вес и наследственность (1). У одних пациентов панкреатит напоминает о себе время от времени, у других проявляется резкими обострениями и приводит к серьезным осложнениям.
Для лечения заболевания применяют различные препараты, не менее важно здоровое питание с определенными ограничениями. Узнайте, как правильно использовать в меню овощи при панкреатите поджелудочной железы.
Узнайте, как правильно использовать в меню овощи при панкреатите поджелудочной железы.
Интересные факты об овощах
|
Витамины |
Овощи содержат все водорастворимые витамины и предшественник жирорастворимого витамина A — бета-каротин. |
|
Антиоксиданты |
В этих продуктах много антиоксидантов — веществ, которые помогают бороться с негативными факторами окружающей среды. Больше всего антиоксидантов в зеленом луке, чесноке, капусте, петрушке, щавеле и шпинате. |
|
Минералы |
Из овощей мы получаем калий, натрий, кальций, фосфор и другие микро- и макроэлементы, необходимые нормального функционирования организма. |
|
Клетчатка |
Овощи — источник неперевариваемых пищевых волокон, которые считаются лучшим натуральным пробиотиком.  Клетчатка способствует восстановлению и поддержанию в кишечнике благоприятной микрофлоры. Клетчатка способствует восстановлению и поддержанию в кишечнике благоприятной микрофлоры.
|
|
Нормальная порция овощей |
Взрослому здоровому человеку советуют съедать в день не менее 600 г овощей. При панкреатите порции гораздо меньше. |
Польза и вред овощей при панкреатите поджелудочной железы
Питание — жизненно необходимая часть лечения больных панкреатитом. Главные цели диетотерапии при этом заболевании:
- предотвратить недоедание и дефицит питательных веществ;
- поддерживать нормальный уровень сахара в крови, избегая гипогликемии и гипергликемии;
- предотвратить появление сахарного диабета, проблем с почками и других патологий, которые связаны с хроническим панкреатитом;
- не допустить острого приступа панкреатита (2).
Для достижения этих целей важно, чтобы пациенты придерживались диеты с высоким содержанием белка и питательных веществ, включая овощи. Во время болезни врачи не рекомендуют есть жареную пищу, следовательно, овощи можно обрабатывать любым тепловым способом, кроме жарки и тушения.
Во время болезни врачи не рекомендуют есть жареную пищу, следовательно, овощи можно обрабатывать любым тепловым способом, кроме жарки и тушения.
Можно ли есть овощи при панкреатите поджелудочной железы
Растительные продукты — кладезь нутриентов, которые влияют на здоровье, поэтому их обязательно включают в меню при воспалении поджелудочной железы. Однако при разных формах заболевания требования к употреблению овощей отличаются.
При остром панкреатите
При острой форме заболевания легкой и средней тяжести врачи могут попросить больного воздержаться от еды на несколько дней (3). Когда состояние человека нормализуется, ему назначают щадящую диету с низким содержанием жиров. Дневной рацион разбивают на несколько приемов пищи с интервалами 2-3 часа. Овощи можно есть только запеченные или вареные. При этом нужно следить, чтобы эти продукты не вызывали усиления болей и усугубления течения болезни.
— При остром панкреатите или при обострении хронического панкреатита прием пищи запрещен, — говорит детский гастроэнтеролог Елизавета Гаммель. — Голодание может длиться в течение 2-3 дней. Пациент с острым панкреатитом или при обострении хронического панкреатита должен быть госпитализирован, получать лечение только в стационаре.
— Голодание может длиться в течение 2-3 дней. Пациент с острым панкреатитом или при обострении хронического панкреатита должен быть госпитализирован, получать лечение только в стационаре.
При хроническом панкреатите
В такой ситуации рацион больного меняется. Медики советуют разделить дневное меню на 5-6 порций и обязательно включить в пищу овощи, которые готовятся методом варки или на пару. При хроническом панкреатите необходимо отказаться от соленых и квашеных овощей.
— Людям с хроническим панкреатитам прежде всего следует контролировать получение с пищей жиров животного происхождения — до 30 г в день, при этом растительные жиры усваиваются лучше, — отмечает Елизавета Гаммель. — Белки в рационе также должны быть ограничены до 100-120 г в сутки, допускается прием легкоусвояемых молочных продуктов. Мясо и рыбу следует выбирать нежирных сортов. Приемы пищи должны быть частыми и небольшими — не более 300 г еды за один раз. Таким образом, основные ограничения касаются мяса и животных жиров.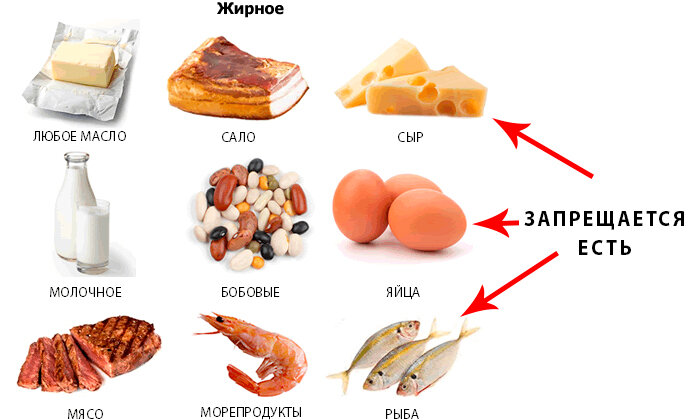
Какие овощи можно есть при панкреатите поджелудочной железы
Эти продукты различаются по содержанию витаминов, микроэлементов, клетчатки и гликемическому индексу. По этой причине не все овощи одинаково полезны при панкреатите.
1. Картофель
Фото: Hai Nguyen, unsplash.com
При заболевании поджелудочной железы можно есть картофель. Он богат калием, легкоусвояемыми белками, содержит немного клетчатки — 1,4 г на 100 г, и практически не содержит жиров. Полисахариды картофеля придутся кстати после прекращения фазы голода.
Больным панкреатитом разрешен отварной картофель или приготовленный в виде пюре. Такое блюдо можно добавить в качестве гарнира к паровым котлетам и курице. Следите за количеством! При любой фазе заболевания можно съедать не более 200-300 г картофеля.
Узнать больше
2. Тыква
Фото: pixabay.com
Этот овощ в отварном или печеном виде — низкокалорийный легкоусвояемый продукт с нежной текстурой. Содержит большое количество калия, магния, витамина A, группы B, пектинов. В составе немного клетчатки. Отличается ощелачивающим эффектом.
Содержит большое количество калия, магния, витамина A, группы B, пектинов. В составе немного клетчатки. Отличается ощелачивающим эффектом.
Перед приготовлением пюре, каши и пудинга тыкву обязательно перетирают. В острой фазе разрешено есть 200-300 г тыквы, а при ремиссии — до 500 г.
Узнать больше
3. Кабачки
Фото: pixabay.com
Вкусный продукт богат минеральными соединениями и витамином C. Из запеченных кабачков делают легкую диетическую икру. Максимальное количество, которое можно есть при остром панкреатите, составляет 100 г, а при хроническом — 150-200 г в день.
Узнать больше
4. Цветная капуста
Фото: pixabay.com
Овощ славится большим количеством витаминов C, U, A, E, группы B. Блюда из свежей и замороженной цветной капусты подходят для питания больных панкреатитом в период ремиссии. Чтобы сохранить максимум полезных веществ, молодые соцветия достаточно отварить 10-15 минут. Рекомендуемая порция — до 200 г.
Рекомендуемая порция — до 200 г.
Узнать больше
5. Зеленый горошек
Фото: pixabay.com
Это единственный продукт из бобовых, который рекомендуют есть при панкреатите. Однако стручковый горошек нужно использовать в небольших количествах, и только как компонент овощного пюре. Его отваривают, перетирают и добавляют к картофелю, тыкве или цветной капусте.
6. Свекла
Фото: pixabay.com
Популярный овощ известен лечебными свойствами и влиянием на патологические процессы. В свекле много бетанина, куркумина и клетчатки. При панкреатите едят только в вареном и запеченном виде.
Узнать больше
7. Морковь
Фото: pixabay.com
Из очищенных корнеплодов можно готовить овощное пюре. Предварительно морковь нужно отварить или запечь при щадящих температурах, смузи из свежего овоща — не лучший вариант для человека с больной поджелудочной железой. При этом порция продукта не должна превышать 150 г.
Узнать больше
8. Огурцы
Фото: pixabay.com
Этот овощ в свежем виде легко усваивается без ферментов поджелудочной железы, поэтому их обязательно включают в меню при панкреатите. Несмотря на то, что 95% огурцов — это вода, в них много витаминов и микроэлементов. Особенно полезен огуречный салат, заправленный небольшим количеством растительного масла.
Узнать больше
Как правильно есть овощи при панкреатите поджелудочной железы
Приготовление и употребление овощных блюд во время болезни имеет свою специфику. Ниже — несколько полезных советов.
Где брать
Для стола нужно приобретать только спелые, не испорченные овощи. Покупать лучше всего у проверенного продавца, выращенные без химикатов и пестицидов.
Как готовить и есть
Тщательно вымойте овощи под проточной водой. Чистота — одно из главных условий лечебной диеты. Огурцы, свеклу, картофель, тыкву перед приготовлением нужно очистить от шкурки.
Огурцы, свеклу, картофель, тыкву перед приготовлением нужно очистить от шкурки.
Готовьте овощи на медленном огне. Чтобы помочь нарушенному пищеварению, отварные и запеченные овощи перед употреблением в пишу протрите на терке или через сито.
Ешьте овощные блюда свежеприготовленными, но только в теплом виде (не горячими!).
Отзывы врачей об употреблении овощей при панкреатите поджелудочной железы
Комментирует Ольга Шарапова, профессор, д. м. н., заслуженный врач России, главный врач ГКБ им. В. В. Виноградова:
— При панкреатите важно соблюдать диету, ведь воспаление поджелудочной железы — крайне опасное заболевание, которое нередко приводит к летальному исходу. Только в нашу больницу им. В. В. Виноградова ежегодно по скорой помощи поступают около 200-300 пациентов с панкреатитом, и больше половины из них находятся в тяжелом состоянии, проходят реанимацию. К сожалению, примерно 10-15 человек в год из этого числа спасти не удается. Вы только представьте, какая статистика этого заболевания по Москве и по России в целом?
Вы только представьте, какая статистика этого заболевания по Москве и по России в целом?
К сожалению, люди часто пренебрегают своим здоровьем и не обращают внимания на сигналы организма. Это неправильно. В первую очередь, каждому человеку нужно ежегодно проходить диспансеризацию. А если появляются какие-то проблемы с организмом: кольнуло в боку, почувствовали жжение в пищеводе или еще что-то, — обращайтесь к врачу. Любую болезнь легче предупредить, чем вылечить, а уж заболевания поджелудочной железы запускать нельзя ни в коем случае.
При панкреатите нужно есть легкую пищу, например, овощи — отварные или приготовленные на пару. Полезны супы на основе овощей. А еще можно употреблять в пищу картофель, кабачки, морковь, цветную капусту в протертом виде или в виде пюре. Ни в коем случае не жареные. Острое и соленое — исключить в первую очередь! Например, соленые огурцы и помидоры при воспалении поджелудочной добавлять в рацион нельзя ни в коем случае.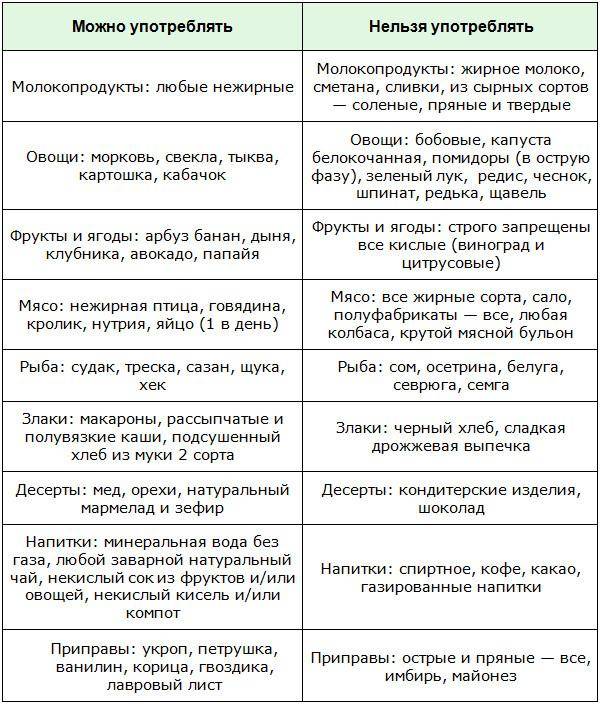 Также запрещено употреблять болгарский перец, ревень, лук и хрен. При панкреатите в рацион добавляют продукты, которые легко перевариваются организмом. Проще говоря, не нагружают поджелудочную железу.
Также запрещено употреблять болгарский перец, ревень, лук и хрен. При панкреатите в рацион добавляют продукты, которые легко перевариваются организмом. Проще говоря, не нагружают поджелудочную железу.
Своим мнением поделился Андрей Якушев, гастроэнтеролог, гепатолог, терапевт филиала израильской клиники «Хадасса» в Сколково:
— Хронический панкреатит (ХП) — на самом деле не частая болезнь. Глобальная распространенность составляет всего 9,6 случаев на 100 000 населения. В России такой диагноз стоит у многих, что не всегда соответствует истине. Для достоверной диагностики этой патологии нужно провести всестороннее обследование — КТ либо МРТ, оценить секреторную функцию органа, учесть факторы риска. Наличие «диффузных изменений ткани поджелудочной железы (ПЖ)» по УЗИ недостаточно. Часто боль в животе, вздутие и неустойчивый стул являются симптомами другого заболевания.
Если у вас все же диагностирован истинный ХП, то тут тоже много места для недоказанных способов лечения. Одним из них является соблюдение строжайшей диеты. Часто от пациентов слышу фразу: «У меня ХП, сижу на 5П-столе, а улучшения нет». Давайте разбираться.
Одним из них является соблюдение строжайшей диеты. Часто от пациентов слышу фразу: «У меня ХП, сижу на 5П-столе, а улучшения нет». Давайте разбираться.
Диета «Стол №5П по Певзнеру» действительно применялась у пациентов при хроническом панкреатите в далекие времена. В настоящее время его эффективность не доказана, да и применяется он в извращенной форме: пациенты отказываются от потребления достаточного количества белка, свежих овощей, едят скудную и однообразную пищу. От такой диеты часто становится только хуже, т. к. потребление малого количества белка способствует нарушению обмена веществ. Развивается саркопения (потеря мышечной массы), что ведет к нарушению качества жизни и является независимым фактором риска смерти от любых причин у пациентов с ХП.
Что же рекомендуют современные исследования? Все ли так строго?
На самом деле есть строгие ограничения для пациентов с ХП. Это касается алкоголя и курения. От этих двух вещей следует отказаться полностью, ведь каждая выкуренная сигарета увеличивает интенсивность боли, а каждый миллилитр этанола уменьшает количество работающей ткани у пациентов с хроническим панкреатитом.

Андрей Якушев
Гастроэнтеролог, гепатолог, терапевт
Правильная диета при ХП: частое, дробное питание, 5-6 раз в день, с высоким содержанием белка и углеводов. В европейских рекомендациях по питанию пациентов с хроническим панкреатитом так и написано: «Пациентам с ХП не следует вводить ограничительные диеты, пища должна быть разнообразной и сбалансированной».
Лишь с жирами нужно быть аккуратными, да и то в случае тяжелой диареи. И еще есть оговорка: пациентам в случае тяжелой переносимости лучше избегать большого количества растительной клетчатки. Но что значит это «большое количество» — непонятно, да и таких случаев тяжелого ХП на самом деле совсем немного. Необходимо помнить также о высокой частоте дефицита витамина D и других жирорастворимых витаминов, а также о риске остеопороза.
Так что можете спокойно есть свежие овощи и фрукты в разумных количествах. В случае возникновения симптомов при подтвержденном хроническом панкреатите лучше проконсультироваться с врачом и разработать индивидуальную диету, так как часто дело бывает не в самом течении ХП, а в сопутствующей патологии, например синдроме избыточного бактериального роста в тонкой кишке (СИБР).
Популярные вопросы и ответы
На вопросы читателей отвечает детский гастроэнтеролог, функциональный диагност Елизавета Гаммель.
Какие овощи запрещено есть при панкреатите?
Из рациона полностью исключаются бобовые, белокочанная капуста, редис, томаты, шпинат, болгарский перец, лук, ревень, хрен, редька, щавель, репа, редька, брюква, баклажаны. Нельзя есть маринованные, соленые, квашеные овощи, а также грибы. Следует забыть о пряностях и специях, любых соусах.
Можно ли есть сырые овощи при панкреатите?
При составлении диеты следует ориентироваться на стол №5А или 5П по Певзнеру. Набор продуктов, разрешенных согласно этой диете, создает максимальный покой для печени и поджелудочной железы.
Поэтому такая диета подходит для хронического панкреатита, отягощенного болезнями желудка и желчного пузыря. Диета №5А (или 5П) в общем соответствует диете №5, основное различие — в правилах приготовления и механической обработке продуктов.
Температура пищи должна соответствовать температуре тела — так еда не будет раздражать слизистую оболочку пищевода и желудка. Сырые овощи в протертом виде можно есть, когда полностью стихнет обострение болезни, активность ферментов придет в норму (судить по результатам анализов).
Можно ли есть тушеные или запеченные овощи при панкреатите?
Овощи, которые рекомендованы при панкреатите, — это картофель, морковь, цветная капуста, брокколи, тыква, кабачки, огурцы (после стихания обострения). В процессе приготовления исключены пассеровка и жарка. Тушеные овощи также не рекомендуется употреблять. Можно готовить на пару, варить или запекать.
Какие овощи можно и нельзя есть, если панкреатит отягощен гастритом или холециститом?
При отягощенном течении панкреатита, что часто и бывает, основные принципы диеты остаются прежние. Единственное, что следует учитывать, — температуру пищи: она должна соответствовать температуре тела. Также нужно четко соблюдать режим питания, ни в коем случае не голодать более 4 часов.
Также нужно четко соблюдать режим питания, ни в коем случае не голодать более 4 часов.
Источники
- Jordan P. Iannuzzi, James A. King, Jessica Hope Leong. Global Incidence of Acute Pancreatitis Is Increasing Over Time: A Systematic Review and Meta-Analysis. Gastroenterology. 2021. URL: https://www.gastrojournal.org/article/S0016-5085(21)03546-0/fulltext
- Pancreatitis Diet. Columbia University’s Department of Surgery. 2018. URL: https://columbiasurgery.org/pancreas/pancreatitis-diet
- Dietary Advice for Acute Pancreatitis. Milton Keynes University Hospital. 2019. URL: https://www.mkuh.nhs.uk/patient-information-leaflet/dietary-advice-for-acute-pancreatitis
Диета при панкреатите — меню и рецепты блюд в диетической форме
Павлишин Андрей
Редактор новостей
Многие заболевания поджелудочной железы требуют пересмотра режима питания пациента, чтобы снизить нагрузку на этот орган. Поэтому диета при панкреатите – это необходимость, которая возникает в лечебных целях, несмотря на то что основным лечебным методом она не является. Она должна сочетаться с медикаментозной терапией. Если не уделить должного внимания правильному питанию, патология обостряется, проявляются весьма неприятные симптомы. В результате это чревато разрушением тканей органа.
Она должна сочетаться с медикаментозной терапией. Если не уделить должного внимания правильному питанию, патология обостряется, проявляются весьма неприятные симптомы. В результате это чревато разрушением тканей органа.
Правильное питание при панкреатите в материале Новини.LIVE.
Читайте также:
Кто из мужчин может выехать за границу через систему «Шлях»: перечень
Принц Уильям встретился с военными у границы с Украиной: детали визита
В Запорожье завершили поисково-спасательные работы у пострадавших домов: что известно
Синоптик рассказал, когда в Украину внезапно вернется снег
Новое телешоу с Олей Поляковой вызвало неоднозначную реакцию в соцсетях
Доллар по 45 грн/долл.: аналитики оценили, какой может быть стоимость валюты в 2023-м
Минобороны рф решило не выплачивать зарплаты военным: в чем причина
Когда будет понятно, выйдет ли Ярмоленко против сборной Англии
Скибицкий рассказал, как оккупанты переориентируют направления своих ударов
Все удары россии получат как военный, так и политический и юридический ответ, — Зеленский
Читайте также: Лишний вес будет исчезать даже во сне — 7 продуктов, которые сжигают жир
Суть и необходимость диеты при панкреатите
Данное заболевание нередко является следствием неправильного питания, в том числе злоупотребления вредной пищей. Проблемы с поджелудочной железой приводят к нарушению продуцирования гормонов, ферментов, в частности, инсулина. Кроме того, при них в организме человека скапливаются токсические вещества, которые негативно влияют на его работу и состояние в целом.
Проблемы с поджелудочной железой приводят к нарушению продуцирования гормонов, ферментов, в частности, инсулина. Кроме того, при них в организме человека скапливаются токсические вещества, которые негативно влияют на его работу и состояние в целом.
При панкреатите диета назначается, подразумевающая употребления минимального количества жиров и углеводов, но достаточное количество белков. При таком режиме изменяется процесс метаболизма, в силу чего восстанавливается выработка ферментов, гормонов, в том числе и инсулина. Помимо этого, нормализация обменных процессов способствует выведению из организма токсичных и прочих вредных веществ.
Основные правила диеты при панкреатите
Их обязательно нужно придерживаться, чтобы выздоровление наступило быстрее:
- Если болезнь переходит в острую фазу, в течение нескольких дней показано абсолютное голодание. В этот период можно только пить воду – очищенную, без газа, максимум 1,5-1,7 л. Когда симптомы болезни отступят, можно постепенно начинать кушать, употребляя еду в небольших количествах, и только диетическую;
- Пищу нужно употреблять малыми порциями, но часто – с интервалом в 3-4 часа;
- Соблюдая диету при панкреатите, нельзя переедать, несмотря на то что в пищу употребляются диетические продукты, не вредящие здоровью;
- Нужно отказаться от холодных и горячих блюд.
 Они должны быть теплыми;
Они должны быть теплыми; - Нельзя употреблять фрукты, овощи в сыром виде, даже если они включены в список разрешенных продуктов;
- Исключить из рациона следует пищу, в которой содержится много клетчатки;
- Если настиг панкреатит, диета при нем предусматривает полный отказ от соленой пищи. Это позволяет уменьшить отечность поджелудочной железы, что способствует не только нормализации состояния тканей, но и восстановлению их функций;
- Не следует добавлять в пищу специи, пряности, приправы;
- Готовить еду нужно только способами отваривания, тушения, запекания, на пару. Жареные блюда должны быть полностью исключены;
- Очень важна свежесть используемых для приготовления блюд продуктов;
- Готовить пищу нужно непосредственно перед ее приемом.
Как диета при хроническом панкреатите, так и диета при обостренном заболевании назначается сразу после постановки диагноза. При этой патологии особенного рациона иногда приходится придерживаться в течение полугода-года. Некоторым пациентам показано делать это еще дольше или даже всю жизнь. Со временем человек привыкает к правильному питанию и не испытывает никакого дискомфорта. Тем более, учитывая, что оно предусматривает применение полезной, питательной еды.
Некоторым пациентам показано делать это еще дольше или даже всю жизнь. Со временем человек привыкает к правильному питанию и не испытывает никакого дискомфорта. Тем более, учитывая, что оно предусматривает применение полезной, питательной еды.
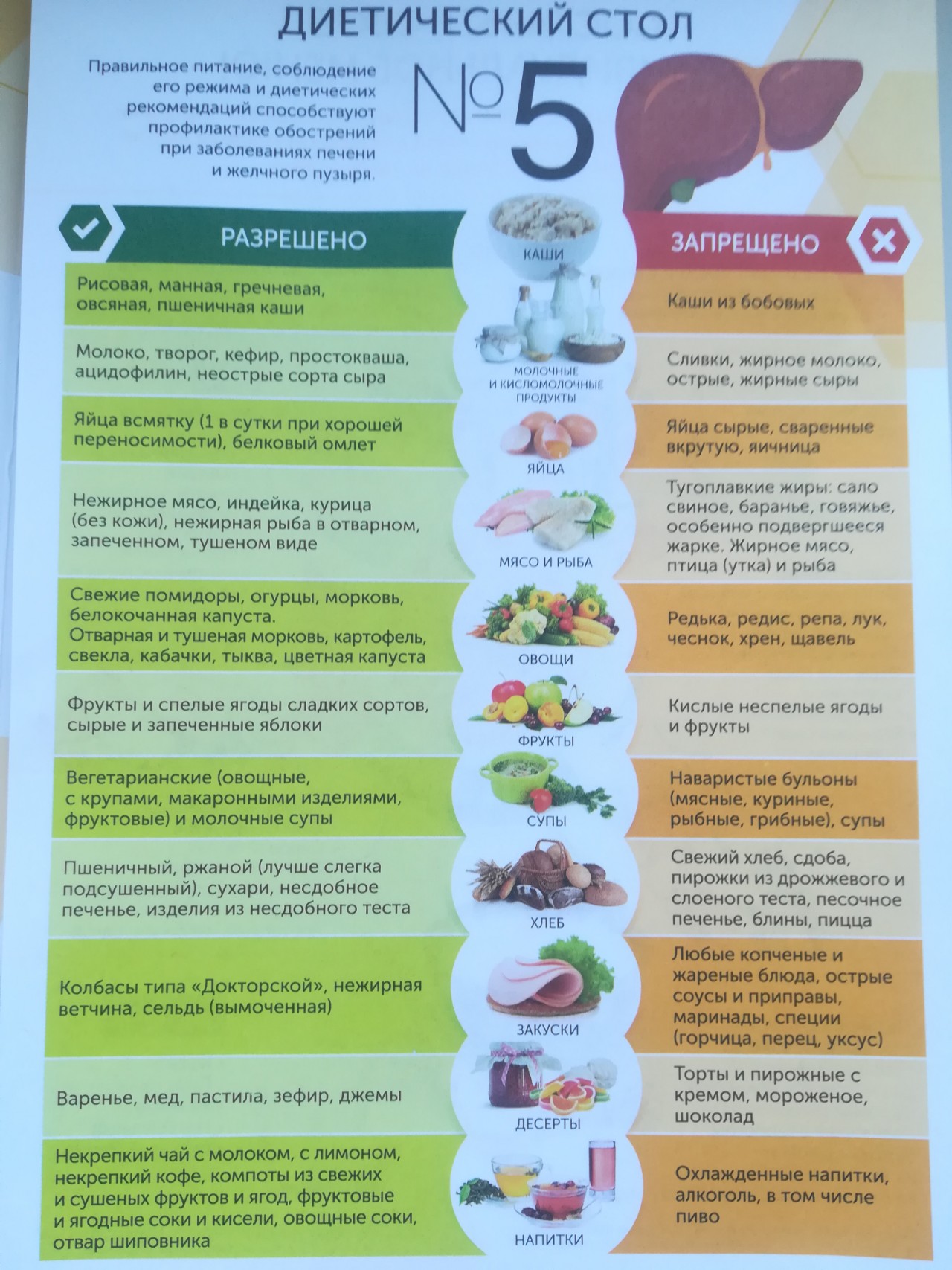
Список разрешенных при панкреатите продуктов
Вот какую пищу можно употреблять:
- Каши. Готовить их можно из манной, рисовой, овсяной, гречневой крупы. Варить их нужно на воде, но уже в готовое блюдо можно добавить немного сливочного масла или молока;
- Овощи. Из них можно готовить первые блюда, а также отваривать их и употреблять мелко нарезанными. В список разрешенных овощей диета при остром панкреатите, равно как и при хроническом, включает цветную капусту, свеклу, тыкву, кабачки, зеленый горошек, морковь, картофель;
- Фрукты. Они не должны содержать много сахара. Употреблять их в пищу в сыром виде нельзя, так же, как и овощи. Кушать их можно в виде пастилы, варенья, киселей, допустимо их запекать.
 Разрешается варить фруктовые компоты;
Разрешается варить фруктовые компоты;
- Мясо. Можно есть нежирные его сорта, к которым относится курятина, крольчатина, телятина, говядина. Готовить мясо можно путем отваривания, на пару. Для разнообразия из него делают фарш, чтобы приготовить котлеты, суфле. Делать это нужно только на пару;
- Рыба. В еду можно употреблять речные белые сорта, а готовить продукт нужно на пару или путем отваривания;
- Яйца. Допустимо есть куриные, перепелиные яйца в виде омлетов, приготовленных на пару, в отварном виде;
- Молокопродукты. Их включать в рацион можно, только добавляя в другие блюда в небольших количествах. Они обязательно должны быть обезжиренными. Есть можно и кисломолочные продукты, но только с минимальным содержанием жиров и не кислые;
- Хлеб. Допускается употребление в пищу небольшого количества хлеба из пшеницы, но он не должен быть свежим – минимум 2-дневной давности;
- Макаронные изделия. Употреблять можно только продукцию, изготовленную из твердых сортов пшеницы;
- Напитки.
 Можно пить чай (он должен быть несладким и некрепким), компоты из разрешенных фруктов, шиповниковый отвар, травяные чаи, негазированную воду, допустимо минеральную по назначению врача.
Можно пить чай (он должен быть несладким и некрепким), компоты из разрешенных фруктов, шиповниковый отвар, травяные чаи, негазированную воду, допустимо минеральную по назначению врача.
Список запрещенных продуктов для диеты при панкреатите
В него входят такие их категории:
- Фрукты с большим содержанием сахара. Это прежде всего бананы, виноград, финики. Такие дары природы могут стать причиной вздутия живота;
- Растительная пища с обилием клетчатки в составе. Диета при обострении панкреатита, равно как и режим питания при его хроническом течении, предусматривает исключение из рациона или резкое ограничение в употреблении белокочанной капусты, бобовых культур, грибов;
- Мясные субпродукты, содержащие много холестерина. Такая пища оказывает высокую нагрузку на поджелудочную железу, что не только мешает выздоровлению, но и может способствовать усугублению заболевания;
- Крупы, являющиеся тяжелыми для переваривания. К ним относится кукуруза, чечевица, фасоль, горох;
- Жареная, жирная еда.
 Она приведет к обострению болезни, будучи вредной для всех органов пищеварения, а в организме из-за нее скапливаются токсины и прочие вещества, способствующие ухудшению общего состояния здоровья;
Она приведет к обострению болезни, будучи вредной для всех органов пищеварения, а в организме из-за нее скапливаются токсины и прочие вещества, способствующие ухудшению общего состояния здоровья; - Соленья, копчености. Они увеличивают нагрузку на поджелудочную железу, способствуя ухудшению самочувствия больного;
- Молокопродукты, кисломолочные продукты с высоким уровнем жирности. При употреблении таковых высок риск обострения болезни или появления ее осложнений;
- Овощи, которые требуют от поджелудочной железы усиленной работы для обеспечения нормального пищеварения. К таковым относится болгарский перец, шпинат, щавель, репчатый лук, ревень, хрен, редька, редис, помидоры;
- Острые специи, приправы, пряности;
- Напитки. Исключить необходимо газированные, спиртные напитки, какао, кофе;
- Мясо, мясные продукты, колбасы. Нельзя употреблять в пищу сало, баранье, утиное, гусиное мясо;
- Бульоны на мясе и рыбе. При приготовлении первых блюд следует использовать только овощные бульоны;
- Сладости.
 Исключить из рациона нужно шоколад, конфеты, сдобную и сладкую выпечку, мороженое, пирожные, торты.
Исключить из рациона нужно шоколад, конфеты, сдобную и сладкую выпечку, мороженое, пирожные, торты.
Готовить блюда нужно без использования масел, жира.
Примерное меню диеты при панкреатите на один день
Это лечебный рацион питания, поэтому при его составлении не должно быть ошибок. В связи с этим, когда назначается диета при панкреатите, меню на каждый день должен составлять врач.
Примерно оно может выглядеть так:
- Завтрак. Каша овсяная, приготовленная на воде (по разрешению доктора в нее можно добавить немного нежирного молока), суфле из обезжиренного творога, морковный сок. Врачи рекомендуют готовить вязкие каши и в первые дни диеты при панкреатите, и желательно перетирать их;
- Перекус (второй завтрак). Можно съесть запеченное яблоко или приготовить творожное, мясное суфле из нежирных продуктов из списка разрешенных. К запеченному яблоку или творожному суфле допустимо добавить немного меда. Запить перекус можно шиповниковым отваром или компотом;
- Обед.
 Кабачково-морковный суп-пюре, тушеный или запеченный говяжий рулет, пюре из тыквы, ягодный кисель без сахара. Первое блюдо готовится на овощном бульоне, но в готовую пищу можно добавить немного нежирной сметаны. В обеденном меню должна присутствовать белковая пища, которая может сочетаться с крупяным или овощным гарниром;
Кабачково-морковный суп-пюре, тушеный или запеченный говяжий рулет, пюре из тыквы, ягодный кисель без сахара. Первое блюдо готовится на овощном бульоне, но в готовую пищу можно добавить немного нежирной сметаны. В обеденном меню должна присутствовать белковая пища, которая может сочетаться с крупяным или овощным гарниром;
- Полдник. Он может быть таким же, как и утренний перекус, а можно съесть несдобное печенье (например, галетного) с некрепким чаем или киселем;
- Ужин. Рыбная котлета, приготовленная на пару, цветная капуста. Запить еду можно компотом. Заменить эти блюда допускается запеканками, суфле, омлетом, мясными рулетами, отварными или запеченными рыбой, мясом из списка разрешенных сортов, овощными, крупяными гарнирами. Важно, чтобы ужин был не тяжелым для пищеварения, но пища содержала достаточное количество углеводов, белков;
- Перед сном. Разрешается выпить стакан кефира или употребить другой продукт из кисломолочных, но нежирных.
Врачам нередко задают вопрос, можно ли использовать быстрорастворимые каши, чтобы сэкономить время на приготовлении еды. Специалисты поясняют, что делать этого не стоит, поскольку зерно для них проходит механическую обработку, из-за которой теряет часть своих полезных свойств. Утрачивают они и те качества, которые являются полезными для людей, больных панкреатитом. Кроме того, из таких продуктов человек получает простые углеводы, которые быстро перевариваются, из-за чего и чувство голода возвращается быстро.
Специалисты поясняют, что делать этого не стоит, поскольку зерно для них проходит механическую обработку, из-за которой теряет часть своих полезных свойств. Утрачивают они и те качества, которые являются полезными для людей, больных панкреатитом. Кроме того, из таких продуктов человек получает простые углеводы, которые быстро перевариваются, из-за чего и чувство голода возвращается быстро.
Соблюдая диету при панкреатите, важно следовать всем рекомендациям врача, не забывая о том, что она является вспомогательным методом лечения. Поэтому следует неукоснительно применять назначенную доктором медикаментозную терапию, чтобы снизить вероятность оперативного вмешательства.
Другие новости о полезной пище:
- Новое исследование проведенное в Англии UEA Health and Social Care Partners подтвердило вывод, что дети, которые едят больше фруктов и овощей имеют лучшее психическое здоровье.
- В Университета Южной Калифорнии появились новые результаты исследований по воздействию газированных напитков на организм человека.

- продукты
- здоровье
- диета
Миттєві новини в нашому Telegram
Подписаться
Диета при панкреатите | Columbia Surgery
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Авто пересадки островков | Диета | Прогноз | FAQ
Питание является жизненно важной частью лечения пациентов с панкреатитом. Основными целями нутритивной терапии при хроническом панкреатите являются:
- Предотвращение недоедания и дефицита питательных веществ
- Поддержание нормального уровня сахара в крови (избегайте как гипогликемии, так и гипергликемии)
- Предотвращение или оптимальное лечение диабета, проблем с почками и других состояний, связанных с хроническим панкреатитом
- Предотвращение возникновения острого эпизода панкреатита
Для достижения этих целей важно, чтобы больные панкреатитом придерживались диеты с высоким содержанием белка и питательных веществ, включающей фрукты, овощи, цельнозерновые продукты, нежирные молочные продукты и другие нежирные источники белка. Воздержание от алкоголя и жирной или жареной пищи важно для предотвращения недоедания и боли.
Воздержание от алкоголя и жирной или жареной пищи важно для предотвращения недоедания и боли.
Оценка питания и диетические модификации производятся на индивидуальной основе, поскольку состояние каждого пациента уникально и требует индивидуального плана. Наша программа панкреатита предлагает диетическую и желудочно-кишечную поддержку для людей с панкреатитом.
Витамины и минералы
Пациенты с хроническим панкреатитом подвержены высокому риску недостаточности питания из-за мальабсорбции и истощения питательных веществ, а также из-за повышенной метаболической активности. На недоедание может дополнительно повлиять продолжающееся злоупотребление алкоголем и боль после еды. Дефицит витамина из-за мальабсорбции может вызвать остеопороз, проблемы с пищеварением, боль в животе и другие симптомы.
Поэтому пациентов с хроническим панкреатитом необходимо регулярно проверять на дефицит питательных веществ. Витаминотерапия должна основываться на этих ежегодных анализах крови. Как правило, поливитамины, кальций, железо, фолиевая кислота, витамин Е, витамин А, витамин D и витамин В12 могут быть добавлены в зависимости от результатов анализа крови.
Как правило, поливитамины, кальций, железо, фолиевая кислота, витамин Е, витамин А, витамин D и витамин В12 могут быть добавлены в зависимости от результатов анализа крови.
Если вы страдаете от недоедания, вы можете получить пользу от работы с нашим зарегистрированным диетологом, который поможет вам составить индивидуальный план диеты.
Риск диабета при хроническом панкреатите
Хронический панкреатит также приводит к тому, что поджелудочная железа постепенно теряет способность функционировать должным образом, что в конечном итоге приводит к утрате эндокринной функции. Это подвергает пациентов риску диабета 1 типа. Поэтому пациентам следует избегать рафинированного сахара и простых углеводов.
Ферментная добавка
Если прописаны ферменты поджелудочной железы, важно принимать их регулярно, чтобы предотвратить обострение.
Здоровая поджелудочная железа стимулирует высвобождение панкреатических ферментов, когда непереваренная пища достигает тонкой кишки. Эти ферменты присоединяются к желчи и начинают расщеплять пищу в тонком кишечнике.
Эти ферменты присоединяются к желчи и начинают расщеплять пищу в тонком кишечнике.
Поскольку ваша поджелудочная железа работает неоптимально, возможно, вы не получаете ферменты поджелудочной железы, необходимые для правильного переваривания пищи. Прием ферментов может помочь переваривать пищу, тем самым улучшая любые признаки или симптомы стеатореи (избыток жира в стуле или мальабсорбция жира). В свою очередь, это улучшит вашу способность лучше питаться, снизив риск недоедания.
Алкоголь
Если панкреатит был вызван употреблением алкоголя, следует воздержаться от употребления алкоголя. Если другие причины острого панкреатита были устранены и устранены (например, путем удаления желчного пузыря) и состояние поджелудочной железы нормализовалось, вы сможете вести нормальный образ жизни, но алкоголь по-прежнему следует принимать только в умеренных количествах (максимум 1 порция в сутки). день). При хроническом панкреатите наблюдается продолжающееся воспаление и мальабсорбция — пациенты постепенно теряют функцию пищеварения и, в конечном итоге, функцию инсулина, поэтому регулярное употребление алкоголя неразумно.
Курение
Людям с панкреатитом следует избегать курения, так как это повышает риск развития рака поджелудочной железы.
Дальнейшие действия
Если вы или кто-то, о ком вы заботитесь, страдаете от панкреатита, Центр поджелудочной железы всегда к вашим услугам. Программа по панкреатиту работает с диетологами, чтобы предоставить полезные рекомендации по питанию, которые помогут справиться с последствиями болезни.
Позвоните нам по телефону (212) 305-4795 или воспользуйтесь нашей онлайн-формой, чтобы связаться с нами сегодня.
Продолжайте узнавать о панкреатите:
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Авто пересадки островков | Диета | Прогноз | Часто задаваемые вопросы
Сопутствующие услуги
- Программа панкреатита
Посмотреть все программы и услуги »
Похожие темы
- Рак поджелудочной железы
- Кисты поджелудочной железы
- Панкреатэктомия
- Химиотерапия рака поджелудочной железы
- Эндоскопическое лечение заболеваний поджелудочной железы
- Неинвазивные тесты на рак поджелудочной железы
- Паллиативные процедуры
- Хирургия рака поджелудочной железы
- Операция Уиппла (панкреатодуоденальная резекция)
- Тотальная панкреатэктомия с трансплантацией аутологичных островковых клеток
Просмотреть все связанные темы »
Управление питанием при остром панкреатите: рассмотрение клинической практики
1. Tenner S, Steinberg WM. Острый панкреатит. 10-е изд. Фельдман М., Фридман Л.С., Брандт Л.Дж., редакторы. В: Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана. Филадельфия: Elsevier Inc., 2016: 969-993. [Google Scholar]
Tenner S, Steinberg WM. Острый панкреатит. 10-е изд. Фельдман М., Фридман Л.С., Брандт Л.Дж., редакторы. В: Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана. Филадельфия: Elsevier Inc., 2016: 969-993. [Google Scholar]
2. Tenner S, Baillie J, DeWitt J, Vege SS Американский колледж гастроэнтерологии. Рекомендации Американского колледжа гастроэнтерологов: лечение острого панкреатита. Am J Гастроэнтерол. 2013;108:1400–1415; 1416. [PubMed] [Google Scholar]
3. Fagenholz PJ, Castillo CF, Harris NS, Pelletier AJ, Camargo CA., Jr Увеличение количества госпитализаций в США по поводу острого панкреатита, 1988–2003 гг. Энн Эпидемиол. 2007; 17: 491–497. [PubMed] [Академия Google]
4. Ядав Д., Ловенфельс А.Б. Тенденции в эпидемиологии первой атаки острого панкреатита: систематический обзор. Поджелудочная железа. 2006; 33: 323–330. [PubMed] [Google Scholar]
5. Бэнкс П.А., Боллен Т.Л., Дервенис С., Гусен Х.Г., Джонсон К.Д., Сарр М.Г., Циотос Г.Г., Веге С. С. Рабочая группа по классификации острого панкреатита. Классификация острого панкреатита-2012: пересмотр классификации Атланты и определений на международном уровне. Кишка. 2013;62:102–111. [PubMed] [Академия Google]
С. Рабочая группа по классификации острого панкреатита. Классификация острого панкреатита-2012: пересмотр классификации Атланты и определений на международном уровне. Кишка. 2013;62:102–111. [PubMed] [Академия Google]
6. Реннер И.Г., Сэвидж В.Т., 3-й, Пантоха Дж.Л., Реннер В.Дж. Смерть от острого панкреатита. Ретроспективный анализ 405 вскрытий. Dig Dis Sci. 1985; 30: 1005–1018. [PubMed] [Google Scholar]
7. Gramlich L, Taft AK. Острый панкреатит: практические соображения нутритивной поддержки. Curr Gastroenterol Rep. 2007; 9:323–328. [PubMed] [Google Scholar]
8. Fagenholz PJ, Fernández-del Castillo C, Harris NS, Pelletier AJ, Camargo CA., Jr Прямые медицинские расходы на госпитализацию при остром панкреатите в США. Поджелудочная железа. 2007; 35: 302–307. [PubMed] [Академия Google]
9. Марик П.Е., Залога Г.П. Метаанализ парентерального питания по сравнению с энтеральным питанием у пациентов с острым панкреатитом. БМЖ. 2004; 328:1407. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10.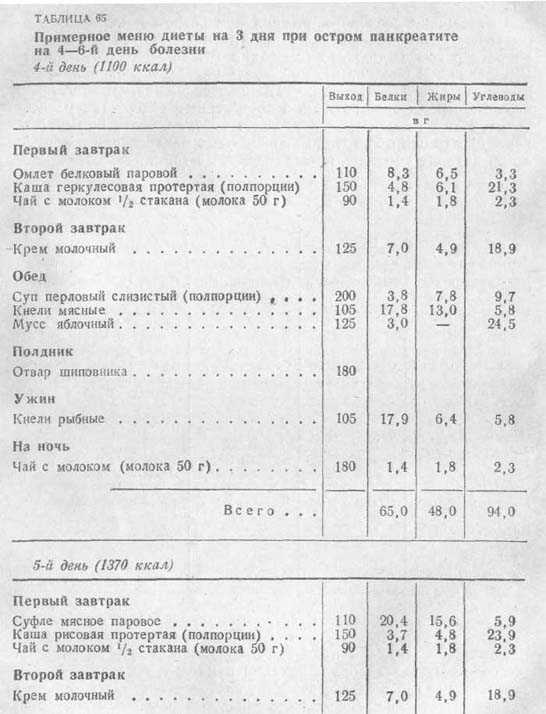 Пан Л.Л., Ли Дж., Шамун М., Бхатия М., Сан Дж. Последние достижения в области питания при лечении острого панкреатита. Фронт Иммунол. 2017;8:762. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Пан Л.Л., Ли Дж., Шамун М., Бхатия М., Сан Дж. Последние достижения в области питания при лечении острого панкреатита. Фронт Иммунол. 2017;8:762. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Shaw JH, Wolfe RR. Кинетика глюкозы, жирных кислот и мочевины у больных с тяжелым панкреатитом. Реакция на инфузию субстрата и полное парентеральное питание. Энн Сург. 1986;204:665–672. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Dickerson RN, Vehe KL, Mullen JL, Feurer ID. Энергозатраты в покое у больных панкреатитом. Крит Уход Мед. 1991; 19: 484–490. [PubMed] [Google Scholar]
13. Meier R, Ockenga J, Pertkiewicz M, Pap A, Milinic N, Macfie J DGEM (Немецкое общество пищевой медицины), Löser C, Keim V; ESPEN (Европейское общество парентерального и энтерального питания) Руководство ESPEN по энтеральному питанию: Поджелудочная железа. Клин Нутр. 2006; 25: 275–284. [PubMed] [Академия Google]
14. Буффар Ю.Х., Делафосс Б.Х., Аннат Г.Дж., Виале Ж.П., Бертран О. М., Мотин Ж.П. Энергозатраты при тяжелом остром панкреатите. JPEN J Parenter Enteral Nutr. 1989; 13:26–29. [PubMed] [Google Scholar]
М., Мотин Ж.П. Энергозатраты при тяжелом остром панкреатите. JPEN J Parenter Enteral Nutr. 1989; 13:26–29. [PubMed] [Google Scholar]
15. Sitzmann JV, Steinborn PA, Zinner MJ, Cameron JL. Полное парентеральное питание и альтернативные энергетические субстраты в лечении тяжелого острого панкреатита. Хирургический гинекологический акушер. 1989; 168: 311–317. [PubMed] [Google Scholar]
16. Hill GL. Лекция Джонатана Э. Роадса. Исследование состава тела: последствия для практики лечебного питания. JPEN J Parenter Enteral Nutr. 1992;16:197–218. [PubMed] [Google Scholar]
17. Соломон С.С., Дакворт В.К., Джаллепалли П., Бобал М.А., Айер Р. Непереносимость глюкозы при остром панкреатите: гормональный ответ на аргинин. Диабет. 1980; 29: 22–26. [PubMed] [Google Scholar]
18. Meier RF, Beglinger C. Питание при заболеваниях поджелудочной железы. Best Pract Res Clin Gastroenterol. 2006; 20: 507–529. [PubMed] [Google Scholar]
19. Хан Р., Джехангир В., Регети К. , Юсиф А. Панкреатит, вызванный гипертриглицеридемией: выбор лечения. Гастроэнтерология Res. 2015; 8: 234–236. [Бесплатная статья PMC] [PubMed] [Google Scholar]
, Юсиф А. Панкреатит, вызванный гипертриглицеридемией: выбор лечения. Гастроэнтерология Res. 2015; 8: 234–236. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Крюгер К., Макклэйв С.А., Мартиндейл Р.Г. Панкреатит. В: Мюллер К.М., редактор основной учебной программы ASPEN по поддержке питания взрослых. 3-е изд. США: Американское общество парентерального и энтерального питания, 2017 г.: 549–564. [Google Scholar]
21. Рабочая группа Австралазийского панкреатического клуба. Смит Р.К., Смит С.Ф., Уилсон Дж., Пирс С., Рэй Н., Во Р., Чен Дж., Оои С.И., Оливер М., Кац Т., Тернер Р., Никфарджам М., Райнер С., Горовиц М., Холтманн Г., Талли Н., Виндзор Дж. , Пирола Р., Нил Р. Резюме и рекомендации Австралазийского руководства по лечению экзокринной недостаточности поджелудочной железы. Панкреатология. 2016;16:164–180. [PubMed] [Академия Google]
22. Лугли А.К., Карли Ф., Вайкс Л. Важность оценки статуса питания: случай тяжелого острого панкреатита. Nutr Rev. 2007; 65: 329–334. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
23. De Waele B, Vierendeels T, Willems G. Витаминный статус у пациентов с острым панкреатитом. Клин Нутр. 1992; 11:83–86. [PubMed] [Google Scholar]
24. Kohn CL, Brozenec S, Foster PF. Нутритивная поддержка больного с панкреатобилиарной болезнью. Crit Care Nurs Clin North Am. 1993; 5: 37–45. [PubMed] [Академия Google]
25. Онг Дж.П., Фок К.М. Нутритивная поддержка при остром панкреатите. Дж. Диг Дис. 2012;13:445–452. [PubMed] [Google Scholar]
26. Петров М.С., Виндзор Дж.А. Диетологическое лечение острого панкреатита: концепция «пробуждения кишечника». Curr Opin Clin Nutr Metab Care. 2013; 16: 557–563. [PubMed] [Google Scholar]
27. О’Киф С.Дж., Ли Р.Б., Ли Дж., Стивенс С., Абу-Асси С., Чжоу В. Секреция и оборот трипсина у пациентов с острым панкреатитом. Am J Physiol Gastrointest Liver Physiol. 2005;289:G181–G187. [PubMed] [Google Scholar]
28. McClave SA, Greene LM, Snider HL, Makk LJ, Cheadle WG, Owens NA, Dukes LG, Goldsmith LJ. Сравнение безопасности раннего энтерального и парентерального питания при легком остром панкреатите. JPEN J Parenter Enteral Nutr. 1997; 21:14–20. [PubMed] [Google Scholar]
Сравнение безопасности раннего энтерального и парентерального питания при легком остром панкреатите. JPEN J Parenter Enteral Nutr. 1997; 21:14–20. [PubMed] [Google Scholar]
29. Аль-Омран М., Албалави З.Х., Ташканди М.Ф., Аль-Ансари Л.А. Энтеральное и парентеральное питание при остром панкреатите. Кокрановская система базы данных, ред. 2010: CD002837. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Yi F, Ge L, Zhao J, Lei Y, Zhou F, Chen Z, Zhu Y, Xia B. Метаанализ: полное парентеральное питание по сравнению с полным энтеральным питанием при прогнозируемом тяжелом остром панкреатите. Интерн Мед. 2012; 51: 523–530. [PubMed] [Google Scholar]
31. Yao H, He C, Deng L, Liao G. Энтеральное и парентеральное питание у пациентов в критическом состоянии с тяжелым панкреатитом: метаанализ. Eur J Clin Nutr. 2018;72:66–68. [PubMed] [Google Scholar]
32. Wu P, Li L, Sun W. Сравнение эффективности энтерального и парентерального питания у пациентов с тяжелым острым панкреатитом: метаанализ рандомизированных контролируемых исследований. Biosci Rep. 2018;38 [бесплатная статья PMC] [PubMed] [Google Scholar]
Biosci Rep. 2018;38 [бесплатная статья PMC] [PubMed] [Google Scholar]
33. Rinninella E, Annetta MG, Serricchio ML, Dal Lago AA, Miggiano GA, Mele MC. Нутритивная поддержка при остром панкреатите: от физиопатологии к практике. Доказательный подход. Eur Rev Med Pharmacol Sci. 2017;21:421–432. [PubMed] [Google Scholar]
34. Xu CF, Huang XX, Shen YZ, Wang XP, Gong L, Wang YD. Влияние энтерального питания по сравнению с полным парентеральным питанием на барьерную функцию кишечника при тяжелом остром панкреатите. Чжунхуа Нейке Зачжи. 2011;50:370–373. [PubMed] [Академия Google]
35. Kotani J, Usami M, Nomura H, Iso A, Kasahara H, Kuroda Y, Oyanagi H, Saitoh Y. Энтеральное питание предотвращает транслокацию бактерий, но не улучшает выживаемость при остром панкреатите. Арка Сур. 1999; 134: 287–292. [PubMed] [Google Scholar]
36. Kittikundecha T, Lakananurak N, Rerknimitr R. Использование оценок риска, связанного с питанием, для прогнозирования продолжительности пребывания в больнице при легком остром панкреатите: проспективное когортное исследование. J Med Assoc Thai. 2019;102:38–42. [Google Scholar]
J Med Assoc Thai. 2019;102:38–42. [Google Scholar]
37. Мартинес Дж., Джонсон К.Д., Санчес-Пайя Дж., де Мадария Э., Роблес-Диас Г., Перес-Матео М. Ожирение является определяющим фактором риска тяжести и смертности при остром панкреатите: обновленный метаданный -анализ. Панкреатология. 2006; 6: 206–209.. [PubMed] [Google Scholar]
38. Добзай Д., Матрай П., Дьёндьи З., Чупор Д., Байор Дж., Эрёсс Б., Мико А., Сако Л., Мецкер А., Хагендорн Р., Марта К., Сентеси А., Хедьи П.; Венгерская группа по изучению поджелудочной железы. Индекс массы тела коррелирует с тяжестью и смертностью при остром панкреатите: метаанализ. Мир J Гастроэнтерол. 2019;25:729–743. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39. Khatua B, El-Kurdi B, Singh VP. Ожирение и панкреатит. Курр Опин Гастроэнтерол. 2017; 33:374–382. [Бесплатная статья PMC] [PubMed] [Google Scholar]
40. Джейкобсон Б.К., Вандер Влит М.Б., Хьюз М.Д., Маурер Р., Макманус К., Бэнкс П.А. Проспективное рандомизированное исследование прозрачных жидкостей по сравнению с твердой диетой с низким содержанием жира в качестве первого приема пищи при легком остром панкреатите.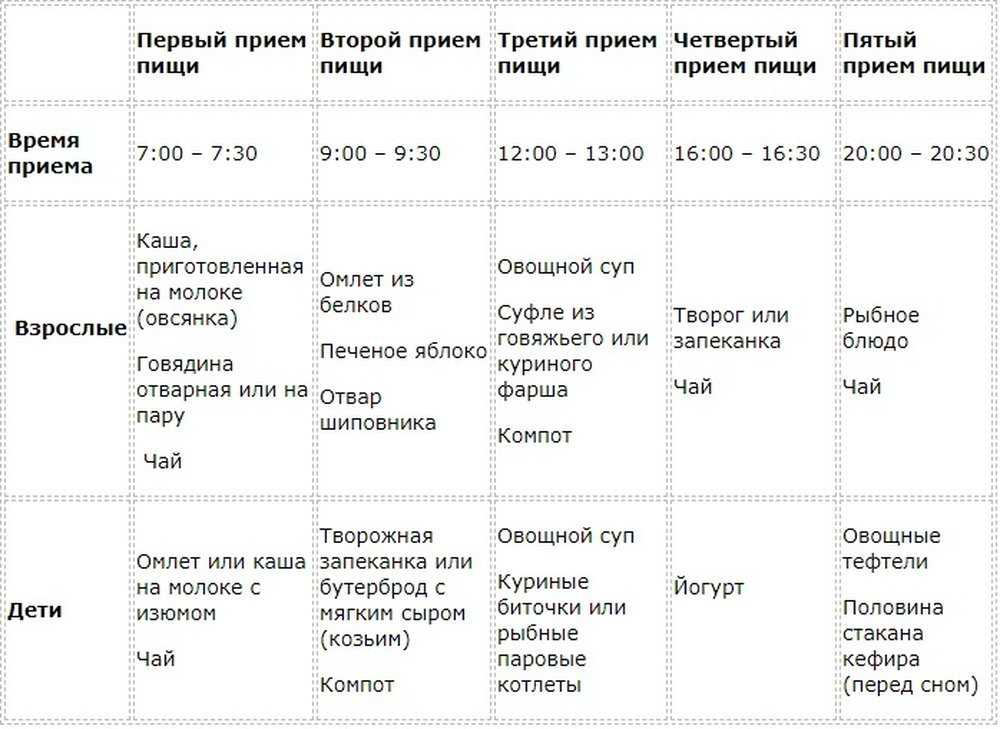 Клин Гастроэнтерол Гепатол. 2007; 5: 946–951. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Клин Гастроэнтерол Гепатол. 2007; 5: 946–951. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Sathiaraj E, Murthy S, Mansard MJ, Rao GV, Mahukar S, Reddy DN. Клинические испытания: пероральное питание мягкой диетой по сравнению с прозрачной жидкой диетой в качестве первого приема пищи при легком остром панкреатите. Алимент Фармакол Тер. 2008; 28: 777–781. [PubMed] [Академия Google]
42. Лариньо-Нойя Х., Линдквист Б., Иглесиас-Гарсия Х., Сейхо-Риос С., Иглесиас-Канле Х., Домингес-Муньос Х.Е. Раннее и/или немедленное полнокалорийное питание по сравнению со стандартным возобновлением питания при легком остром панкреатите: рандомизированное открытое исследование. Панкреатология. 2014; 14:167–173. [PubMed] [Google Scholar]
43. Allingstrup MJ, Esmailzadeh N, Wilkens Knudsen A, Espersen K, Hartvig Jensen T, Wiis J, Perner A, Kondrup J. Обеспечение белка и энергии в соответствии с измеренными потребностями в интенсивной терапии пациенты. Клин Нутр. 2012; 31: 462–468. [PubMed] [Академия Google]
[PubMed] [Академия Google]
44. Gianotti L, Meier R, Lobo DN, Bassi C, Dejong CH, Ockenga J, Irtun O, MacFie J ESPEN. Руководство ESPEN по парентеральному питанию: поджелудочная железа. Клин Нутр. 2009; 28: 428–435. [PubMed] [Google Scholar]
45. Руководство рабочей группы IAP/APA по острому панкреатиту. Доказательные рекомендации IAP/APA по ведению острого панкреатита. Панкреатология. 2013;13:e1–e15. [PubMed] [Google Scholar]
46. Li JY, Yu T, Chen GC, Yuan YH, Zhong W, Zhao LN, Chen QK. Энтеральное питание в течение 48 часов после поступления улучшает клинические исходы острого панкреатита за счет уменьшения осложнений: метаанализ. ПЛОС Один. 2013;8:e64926. [Бесплатная статья PMC] [PubMed] [Google Scholar]
47. Song J, Zhong Y, Lu X, Kang X, Wang Y, Guo W, Liu J, Yang Y, Pei L. Энтеральное питание предоставляется в течение 48 часов после поступления при тяжелом остром панкреатите: систематический обзор и метаанализ. Медицина (Балтимор) 2018; 97: e11871. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
48. Баккер О.Дж., ван Браншот С., ван Сантвоорт Х.К., Бесселинк М.Г., Боллен Т.Л., Бурмистер М.А., Деджонг Ч., ван Гур Х., Босша К., Ахмед Али У. Боувенсе С., ван Гревенштайн В.М., Хейстеркамп Дж., Худейк А.П., Янсен Дж.М., Карстен Т.М., Манусама Э.Р., Ньювенхуйс В.Б., Шаафердер А.Ф., ван дер Шеллинг Г.П., Шварц М.П., Спаниер Б.В., Тан А., Фехт Дж., Веустен Б.Л., Виттеман Б.Дж. , Akkermans LM, Bruno MJ, Dijkgraaf MG, van Ramshorst B, Gooszen HG Голландская группа по изучению панкреатита. Раннее кормление через назоэнтеральный зонд по сравнению с кормлением по требованию при остром панкреатите. N Engl J Med. 2014;371:1983–1993. [PubMed] [Google Scholar]
49. Stevens EC, Lipscomb AF, Poole GV, Sacks GS. Сравнение непрерывного и прерывистого назогастрального энтерального питания у пациентов с травмами: восприятие и практика. Нутр Клин Практ. 2002; 17: 118–122. [PubMed] [Google Scholar]
50. Van Dyck L, Casaer MP. Прерывистое или непрерывное кормление: есть ли разница в течение первой недели? Curr Opin Crit Care. 2019;25:356–362. [PubMed] [Google Scholar]
Прерывистое или непрерывное кормление: есть ли разница в течение первой недели? Curr Opin Crit Care. 2019;25:356–362. [PubMed] [Google Scholar]
51. Uhl W, Büchler MW, Malfertheiner P, Beger HG, Adler G, Gaus W. Рандомизированное двойное слепое многоцентровое исследование октреотида при остром панкреатите средней и тяжелой степени. Кишка. 1999;45:97–104. [Бесплатная статья PMC] [PubMed] [Google Scholar]
52. Moggia E, Koti R, Belgaumkar AP, Fazio F, Pereira SP, Davidson BR, Gurusamy KS. Фармакологические вмешательства при остром панкреатите. Cochrane Database Syst Rev. 2017;4:CD011384. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Chang YS, Fu HQ, Xiao YM, Liu JC. Назогастральное или назоеюнальное питание при прогнозируемом тяжелом остром панкреатите: метаанализ. Критический уход. 2013;17:R118. [Бесплатная статья PMC] [PubMed] [Google Scholar]
54. Раманатан М., Адам А.А. Управление питанием при остром панкреатите. Нутр Клин Практ. 2019;34 Приложение 1:S7–S12. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
55. O’Keefe SJ, Lee RB, Anderson FP, Gennings C, Abou-Assi S, Clore J, Heuman D, Chey W. Физиологические эффекты энтерального и парентерального питания на панкреатобилиарную секрецию у люди. Am J Physiol Gastrointest Liver Physiol. 2003; 284:G27–G36. [PubMed] [Google Scholar]
56. Tiengou LE, Gloro R, Pouzoulet J, Bouhier K, Read MH, Arnaud-Battandier F, Plaze JM, Blaizot X, Dao T, Piquet MA. Полуэлементная смесь или полимерная смесь: что лучше для энтерального питания при остром панкреатите? Рандомизированное сравнительное исследование. JPEN J Parenter Enteral Nutr. 2006; 30:1–5. [PubMed] [Академия Google]
57. Endo A, Shiraishi A, Fushimi K, Murata K, Otomo Y. Сравнительная эффективность элементарной формулы при раннем энтеральном питании при остром панкреатите: ретроспективное когортное исследование. Энн Интенсивная терапия. 2018;8:69. [Бесплатная статья PMC] [PubMed] [Google Scholar]
58. Петров М.С., Лавдей Б.П., Пилипчук Р.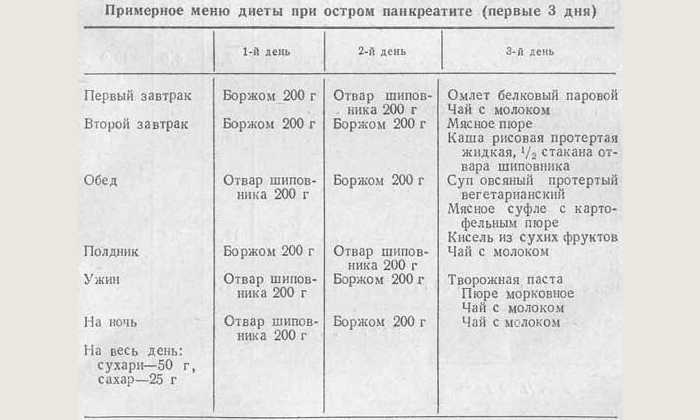 Д., Макилрой К., Филлипс А.Р., Виндзор Дж.А. Систематический обзор и метаанализ препаратов для энтерального питания при остром панкреатите. Бр Дж Сур. 2009;96:1243–1252. [PubMed] [Академия Google]
Д., Макилрой К., Филлипс А.Р., Виндзор Дж.А. Систематический обзор и метаанализ препаратов для энтерального питания при остром панкреатите. Бр Дж Сур. 2009;96:1243–1252. [PubMed] [Академия Google]
59. McClave SA, Taylor BE, Martindale RG, Warren MM, Johnson DR, Braunschweig C, McCarthy MS, Davanos E, Rice TW, Cresci GA, Gervasio JM, Sacks GS, Roberts PR, Compher C Society of Critical Care Medicine ; Американское общество парентерального и энтерального питания. Руководство по предоставлению и оценке поддерживающей нутритивной терапии у взрослых пациентов в критическом состоянии: Общество медицины критических состояний (SCCM) и Американское общество парентерального и энтерального питания (A.S.P.E.N.) JPEN J Parenter Enteral Nutr. 2016;40:159–211. [PubMed] [Google Scholar]
60. Исследователи исследования NICE-SUGAR. Финфер С., Читток Д.Р., Су С.И., Блэр Д., Фостер Д., Дингра В., Белломо Р., Кук Д., Додек П., Хендерсон В.Р., Хеберт П.С., Херитье С., Хейланд Д.К., Макартур С. , Макдональд Э., Митчелл И., Майбург Дж.А. , Нортон Р., Поттер Дж., Робинсон Б.Г., Ронко Дж.Дж. Интенсивный контроль уровня глюкозы в сравнении с традиционным контролем у пациентов в критическом состоянии. N Engl J Med. 2009; 360:1283–1297. [PubMed] [Google Scholar]
, Макдональд Э., Митчелл И., Майбург Дж.А. , Нортон Р., Поттер Дж., Робинсон Б.Г., Ронко Дж.Дж. Интенсивный контроль уровня глюкозы в сравнении с традиционным контролем у пациентов в критическом состоянии. N Engl J Med. 2009; 360:1283–1297. [PubMed] [Google Scholar]
61. Mirtallo J, Canada T, Johnson D, Kumpf V, Petersen C, Sacks G, Seres D, Guenter P Целевая группа по пересмотру безопасных методов парентерального питания. Безопасные методы парентерального питания. JPEN J Parenter Enteral Nutr. 2004;28:С39–S70. [PubMed] [Google Scholar]
62. He XL, Ma QJ, Lu JG, Chu YK, DuXL Влияние полного парентерального питания (TPN) с добавками дипептида глутамина и без них на исход тяжелого острого панкреатита (SAP) Clin Nutr Supp . 2004; 1:43–47. [Google Scholar]
63. Hall JC, Heel K, McCauley R. Glutamine. Бр Дж Сур. 1996; 83: 305–312. [PubMed] [Google Scholar]
64. Асрани В., Чанг В.К., Донг З., Харди Г., Виндзор Дж.А., Петров М.С. Добавление глютамина при остром панкреатите: метаанализ рандомизированных контролируемых исследований. Панкреатология. 2013; 13: 468–474. [PubMed] [Академия Google]
Панкреатология. 2013; 13: 468–474. [PubMed] [Академия Google]
65. Yong L, Lu QP, Liu SH, Fan H. Эффективность пищевой поддержки, обогащенной глютамином, у пациентов с тяжелым острым панкреатитом: метаанализ. JPEN J Parenter Enteral Nutr. 2016;40:83–94. [PubMed] [Google Scholar]
66. Арутла М., Рагунатх М., Дипика Г., Джаккампуди А., Мурти ХВВ, Рао Г.В., Редди Д.Н., Талукдар Р. Эффективность энтерального приема глютамина у пациентов с тяжелым и прогнозируемым тяжелым острым панкреатитом. Рандомизированное контролируемое исследование. Индийский J Гастроэнтерол. 2019;38:338–347. [PubMed] [Google Scholar]
67. Ван Миннен Л.П., Тиммерман Х.М., Лутгендорф Ф., Верхим А., Хармсен В., Константинов С.Р., Смидт Х., Виссер М.Р., Рийкерс Г.Т., Гузен Х.Г., Аккерманс Л.М. Модификация кишечной флоры многовидовыми пробиотиками снижает бактериальную транслокацию и улучшает клиническое течение в крысиной модели острого панкреатита. Операция. 2007; 141:470–480. [PubMed] [Google Scholar]
68. Акьол С., Мас М.Р., Комерт Б., Атескан У., Ясар М., Айдоган Х., Девечи С., Акай С., Мас Н., Йенер Н., Кочар И.Х. Влияние комбинированной терапии антибиотиками и пробиотиками на вторичные инфекции поджелудочной железы и параметры окислительного стресса при экспериментальном остром некротическом панкреатите. Поджелудочная железа. 2003; 26: 363–367. [PubMed] [Академия Google]
Акьол С., Мас М.Р., Комерт Б., Атескан У., Ясар М., Айдоган Х., Девечи С., Акай С., Мас Н., Йенер Н., Кочар И.Х. Влияние комбинированной терапии антибиотиками и пробиотиками на вторичные инфекции поджелудочной железы и параметры окислительного стресса при экспериментальном остром некротическом панкреатите. Поджелудочная железа. 2003; 26: 363–367. [PubMed] [Академия Google]
69. Oláh A, Belágyi T, Issekutz A, Gamal ME, Bengmark S. Рандомизированное клиническое исследование специфических лактобацилл и клетчатки для раннего энтерального питания у пациентов с острым панкреатитом. Бр Дж Сур. 2002; 89: 1103–1107. [PubMed] [Google Scholar]
70. Kecskés G, Belágyi T, Oláh A. [Раннее тощекишечное питание с комбинированными пре- и пробиотиками при остром панкреатите — проспективные, рандомизированные, двойные слепые исследования] Magy Seb. 2003; 56: 3–8. [PubMed] [Академия Google]
71. Цинь Х.Л., Чжэн Дж.Дж., Тонг Д.Н., Чен В.С., Фан Х.Б., Ханг Х.М., Цзян Ю.К. Влияние энтерального питания Lactobacillus plantarum на проницаемость кишечника и септические осложнения у больных острым панкреатитом. Eur J Clin Nutr. 2008; 62: 923–930. [PubMed] [Google Scholar]
Eur J Clin Nutr. 2008; 62: 923–930. [PubMed] [Google Scholar]
72. Бесселинк М.Г., ван Сантвоорт Х.К., Бускенс Э., Бурмистер М.А., ван Гур Х., Тиммерман Х.М., Ньювенхуйс В.Б., Боллен Т.Л., ван Рамсхорст Б., Виттеман Б.Дж., Росман С., Плоэг Р.Дж., Brink MA, Schaapherder AF, Dejong CH, Wahab PJ, van Laarhoven CJ, van der Harst E, van Eijck CH, Cuesta MA, Akkermans LM, Gooszen HG Голландская группа по изучению острого панкреатита. Пробиотическая профилактика прогнозируемого тяжелого острого панкреатита: рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет. 2008; 371: 651–659.. [PubMed] [Google Scholar]
73. Lei QC, Wang XY, Xia XF, Zheng HZ, Bi JC, Tian F, Li N. Роль омега-3 жирных кислот при остром панкреатите: метаанализ рандомизированных контролируемые испытания. Питательные вещества. 2015;7:2261–2273. [Бесплатная статья PMC] [PubMed] [Google Scholar]
74. Патанкар Р.В., Чанд Р., Джонсон К.Д. Применение ферментов поджелудочной железы при остром панкреатите.
 Они должны быть теплыми;
Они должны быть теплыми; Разрешается варить фруктовые компоты;
Разрешается варить фруктовые компоты; Можно пить чай (он должен быть несладким и некрепким), компоты из разрешенных фруктов, шиповниковый отвар, травяные чаи, негазированную воду, допустимо минеральную по назначению врача.
Можно пить чай (он должен быть несладким и некрепким), компоты из разрешенных фруктов, шиповниковый отвар, травяные чаи, негазированную воду, допустимо минеральную по назначению врача. Она приведет к обострению болезни, будучи вредной для всех органов пищеварения, а в организме из-за нее скапливаются токсины и прочие вещества, способствующие ухудшению общего состояния здоровья;
Она приведет к обострению болезни, будучи вредной для всех органов пищеварения, а в организме из-за нее скапливаются токсины и прочие вещества, способствующие ухудшению общего состояния здоровья; Исключить из рациона нужно шоколад, конфеты, сдобную и сладкую выпечку, мороженое, пирожные, торты.
Исключить из рациона нужно шоколад, конфеты, сдобную и сладкую выпечку, мороженое, пирожные, торты. Кабачково-морковный суп-пюре, тушеный или запеченный говяжий рулет, пюре из тыквы, ягодный кисель без сахара. Первое блюдо готовится на овощном бульоне, но в готовую пищу можно добавить немного нежирной сметаны. В обеденном меню должна присутствовать белковая пища, которая может сочетаться с крупяным или овощным гарниром;
Кабачково-морковный суп-пюре, тушеный или запеченный говяжий рулет, пюре из тыквы, ягодный кисель без сахара. Первое блюдо готовится на овощном бульоне, но в готовую пищу можно добавить немного нежирной сметаны. В обеденном меню должна присутствовать белковая пища, которая может сочетаться с крупяным или овощным гарниром;